Conocer el impacto en la supervivencia del manejo y tratamiento ventilatorio de enfermos con esclerosis lateral amiotrófica (ELA).
MétodoAnálisis retrospectivo de 114 pacientes con ingreso consecutivo en un hospital general, evaluando datos demográficos, tipo de presentación, manejo clínico, tratamiento con ventilación mecánica y supervivencia. Estadística: descriptiva y análisis de Kaplan-Meier.
ResultadosSesenta y cuatro pacientes tenían afectación bulbar inicial. La supervivencia media global tras el diagnóstico fue 28,0 meses (IC95%, 21,1-34,8). Setenta pacientes fueron derivados al neumólogo (61,4%) y 43 recibieron ventilación no invasiva (VMNI) a los 12,7meses (mediana) del diagnóstico. Se mantuvieron con VMNI sin posterior ventilación invasiva 37 pacientes, cuya supervivencia media fue de 23,3meses (IC95%, 16,7-28,8), superior en los no bulbares, aunque en rango no significativo. En 26 en los que la VMNI se indicó de manera programada la supervivencia fue mayor que en 11 en que se indicó sin evaluación neumológica previa (considerando tras el diagnóstico, p<0,012, y en función del comienzo de la ventilación, p<0,004). Se trataron en modalidad invasiva 7 pacientes cuya supervivencia fue de 72meses (IC95%, 14,36-129,6), mediana de 49,6±17,5 (IC95%, 15,3-83,8), y pese a las dificultades de la atención en domicilio, la aceptación y la tolerancia fueron aceptables.
ConclusionesLa ventilación mecánica prolonga la supervivencia de la ELA. La evaluación neumológica programada tiene un impacto favorable en la supervivencia de los pacientes con ELA y constituye un elemento esencial en el manejo multidisciplinario de esta enfermedad.
To study the impact of ventilatory management and treatment on the survival of patients with amyotrophic lateral sclerosis (ALS).
MethodRetrospective analysis of 114 consecutive patients admitted to a general hospital, evaluating demographic data, type of presentation, clinical management, treatment with mechanical ventilation and survival. Statistics: descriptive and Kaplan-Meier estimator.
ResultsSixty four patients presented initial bulbar involvement. Overall mean survival after diagnosis was 28.0 months (95%CI, 21.1-34.8). Seventy patients were referred to the pulmonary specialist (61.4%) and 43 received non-invasive ventilation (NIV) at 12.7 months (median) after diagnosis. Thirty seven patients continued to receive NIV with no subsequent invasive ventilation. The mean survival of these patients was 23.3 months (95%CI, 16.7-28.8), higher in those without bulbar involvement, although below the range of significance. Survival in the 26 patients receiving programmed NIV was higher than in the 11 patients in whom this was indicated without prior pulmonary assessment (considered following diagnosis, P<.012, and in accordance with the start of ventilation, P<.004). A total of 7 patients were treated invasively; mean survival in this group was 72 months (95%CI, 14.36-129.6), median 49.6±17.5 (95%CI, 15.3-83.8), and despite the difficulties involved in home care, acceptance and tolerance was acceptable.
ConclusionsLong-term mechanical ventilation prolongs survival in ALS. Programmed pulmonary assessment has a positive impact on survival of ALS patients and is key to the multidisciplinary management of this disease.
La esclerosis lateral amiotrófica (ELA) se manifiesta por debilidad muscular y parálisis progresiva, y constituye la forma más frecuente de enfermedad de neurona motora. Su incidencia se estima en 1-2 casos por 100.000 habitantes/año, de los que el 5-10% son familiares y la mayor parte esporádicos1,2. Se origina por la pérdida progresiva de neuronas motoras superiores, de la vía corticoespinal, del bulbo y de la médula espinal, que conduce a la debilidad y parálisis de los músculos de miembros superiores e inferiores, cara y tronco, incluido el diafragma3. Su presentación es heterogénea, con afectación variable de los grupos musculares y diferencias en el pronóstico y la calidad de vida, lo que probablemente traduzca distintos tipos de patogenia4. La afectación bulbar y de los músculos respiratorios es la más grave y se manifiesta por disartria, atragantamiento, tos ineficaz, disnea, ortopnea e insuficiencia respiratoria progresiva, que habitualmente es la causa de muerte, que suele ocurrir entre 3 a 5años después del comienzo de la enfermedad1,5.
Las opciones de tratamiento son muy reducidas. Entre los fármacos, el riluzole es de acción limitada y poco activo6, y las únicas medidas terapéuticas realistas son las paliativas. Entre estas sobresale la ventilación mecánica no invasiva (VMNI), cuya disponibilidad extrahospitalaria, con aparatos de manejo sencillo, permite controlar la insuficiencia respiratoria con muy buena tolerancia y aceptación por pacientes y cuidadores. A medida que la enfermedad avanza, y cuando la afectación bulbar es importante, la VMNI es insuficiente y se debe plantear la aplicación de ventilación invasiva (VMI) a través de traqueotomía7.
Además del trastorno respiratorio, los pacientes desarrollan importantes alteraciones de la comunicación, movilidad y graves trastornos nutritivos8, y al tiempo se genera una delicada problemática ética y social con interferencias e implicaciones clínicas9. Es una situación compleja en la que los requerimientos de atención neumológica se derivan de la necesidad de tratar la insuficiencia respiratoria, pero que requiere la participación coordinada de diferentes profesionales y cuidadores10. Para definir lo que puede contribuir esta atención al manejo multidisciplinario de los pacientes con ELA, analizamos lo que aportaba la consultoría neumológica programada y el impacto del tratamiento con ventilación mecánica en la supervivencia de los pacientes atendidos en un hospital general sin unidad de ELA.
Material y métodoSelección de pacientes y tratamientoRealizamos un análisis retrospectivo de los pacientes diagnosticados de ELA que, entre el 1 de enero de 2000 y el 31 de diciembre de 2010, fueron hospitalizados consecutivamente en nuestro centro. Se trata de un hospital general de tercer nivel que atiende las necesidades sanitarias de un área de 550.000 habitantes y en el que, en la práctica asistencial habitual, los pacientes con sospecha de ELA no eran remitidos rutinariamente a un neumólogo para valorar la necesidad de ventilación. Para ello se llevó a cabo una búsqueda de los diagnósticos de ELA al alta hospitalaria en la base de datos del hospital (CIE-9: 335.20). Incluimos como pacientes con ELA los casos en los que un neurólogo estableció el diagnóstico definitivo o probable de ELA según los criterios revisados de El Escorial3. Se depuró el listado inicial de 180 pacientes suministrado por los codificadores de alta hospitalaria, y se excluyeron 66 por presentar procesos neuromusculares diferentes de ELA o por ser enfermos dependientes de instituciones paliativas sociosanitarias ajenas al hospital. No se incluyeron los casos con ELA atendidos en consultas externas que no tuvieron ningún ingreso hospitalario. Clasificamos como pacientes con ELA bulbar los casos que al comienzo de la enfermedad o a lo largo de su evolución presentaron dificultades de fonación o deglución evidentes, según constaba por acuerdo entre un neurólogo y un neumólogo.
Tras la evaluación respiratoria, el neumólogo responsable ofreció un dispositivo de ventilación mecánica a los pacientes que padecían insuficiencia respiratoria acorde con criterios establecidos11. Se utilizaron ventiladores VS ultra y VSIII Resmed, en modo de presión ST (spontaneous timed), PSV (pressure support ventilation) con mascarilla nasal u oronasal. La ventilación se inició en régimen de hospitalización o ambulatorio en gabinete, comenzando con presiones bajas hasta el alivio de los síntomas y monitorizando oximetría y gases en vigilia y oximetría durante el sueño. Durante el ingreso los pacientes fueron atendidos por el fisioterapeuta adscrito a la unidad de hospitalización. En el seguimiento posterior se monitorizó ambulatoriamente la oximetría durante el sueño y se corrigieron los parámetros y se vigilaron los potenciales problemas por aplicación de la mascarilla. Se indicó VMI a través de traqueostoma (respirador VSII/VSIII Resmed modo ACV [assist control ventilation] y respirador volumétrico EOLE 3) cuando los pacientes presentaban disnea refractaria, insuficiencia respiratoria no controlable con VMNI, episodios de aspiración recurrente o incapacidad del manejo de secreciones. Cuando, a pesar del apoyo fisioterápico para tos asistida, se apreciaba dificultad para expectorar y un pico de flujo de tos inferior a 270l/min, se indicaba un asistente mecánico para la tos, entrenando en su manejo a los cuidadores (Cough Assist, insufflator-exsufflator, MI-E, Emerson). Salvo en situaciones de urgencia, la modalidad ventilatoria se estableció de acuerdo con pacientes y cuidadores. Se optimizó la tolerancia con sesiones de entrenamiento. Los pacientes se siguieron en consulta presencial y telefónica, con revisiones en domicilio por un enfermero de la empresa proveedora de los equipos. No se realizó atención fisioterápica ambulatoria de modo programado. La fecha de fallecimiento se tomó del registro de defunción o de la historia hospitalaria, sin tener en cuenta la causa inmediata de muerte.
Periodo de seguimientoSe estableció como fecha límite de seguimiento de los pacientes incluidos en el estudio el 1 de mayo de 2011.
Variables analizadasSe recogieron variables demográficas (edad, sexo, fecha de nacimiento y fallecimiento), clínicas (fecha de diagnóstico de ELA, área de comienzo bulbar o corticoespinal, y fechas de inicio de VMNI, VMI e indicación de un instrumento mecánico asistente de la tos) y funcionales (capacidad vital forzada) en el momento de iniciar la ventilación mecánica y porcentaje de tiempo con saturación de oxígeno menor del 90% en la determinación de la oximetría nocturna (CT90).
Análisis estadísticoSe llevó a cabo un análisis descriptivo de las variables analizadas mediante el porcentaje para las cualitativas y la media o mediana, desviación típica y rango para las cuantitativas. La supervivencia en cada uno de los subgrupos fue analizada mediante el método de Kaplan-Meier. Para todo el estudio, el nivel de significación se fijó en 0,05. Para el análisis de los datos se utilizó el programa estadístico SPSS versión 18.0 para Windows.
ResultadosDurante el periodo de estudio, 114 pacientes cumplían los criterios de inclusión, de los cuales 57 (50%) eran del sexo masculino y 57 (50%), femenino. La edad de los pacientes en el momento del diagnóstico de ELA fue de 67,3+10,8años (media+desviación típica), con un rango de 30-88años. El comienzo de la enfermedad fue de predominio bulbar en 64 (56,2%) casos y no bulbar en 50 (43,8%).
La mayor parte de pacientes, 70 casos (61,4%), fueron evaluados y seguidos por un neumólogo en algún momento de la evolución, mientras que 44 (38,6%) no tuvieron ninguna consulta ni seguimiento neumológico. Doce casos (10,5%) tuvieron el primer contacto con el servicio de neumología durante un ingreso por insuficiencia respiratoria aguda. En 9 (7,9%), la evaluación por neumología se había iniciado por otras causas antes de que fuese establecido el diagnóstico de ELA, 2 casos se seguían por parálisis frénica bilateral, 2 por elevación de un hemidiafragma, 2 por síndrome de apnea-hipopnea de sueño, uno por secuelas de tuberculosis y radioterapia, uno por disnea y expectoración sin causa definida y uno por alteración ventilatoria no obstructiva. El tiempo medio transcurrido desde el diagnóstico de ELA hasta la primera visita en consulta de neumología fue 12,17+15,16meses, con una mediana de 6,34meses.
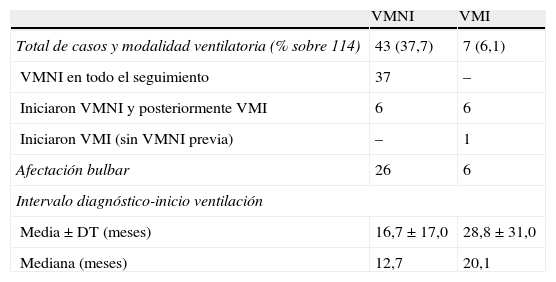
La tabla 1 muestra los datos correspondientes a las indicaciones de ventilación mecánica. Se indicó VMNI en 43 de los 114 casos (37,7%). En 11 (25,6%) se inició sin evaluación previa en consultas de neumología, durante su ingreso hospitalario por insuficiencia respiratoria. La ventilación se mantuvo como modalidad no invasiva en 37 pacientes (32,5%), y 6 precisaron posteriormente traqueotomía y VMI. El total de pacientes que recibieron VMI fue de 7 (6,1%), y en uno se indicó sin haber sido tratado previamente en modalidad no invasiva. El asistente de la tos se utilizó en 15 casos (13,2%), en un solo caso sin tratamiento simultáneo con ventilación mecánica. En 30 de los casos con VMNI en los que dispusimos de datos espirométricos antes de iniciar la ventilación, la CVF fue 44,1+20,4% del teórico. En 23 pacientes se realizó la determinación de oximetría nocturna antes de iniciar VMNI y mostró una CT90 media de 18,6±31,3%.
Tipo de soporte ventilatorio
| VMNI | VMI | |
| Total de casos y modalidad ventilatoria (% sobre 114) | 43 (37,7) | 7 (6,1) |
| VMNI en todo el seguimiento | 37 | – |
| Iniciaron VMNI y posteriormente VMI | 6 | 6 |
| Iniciaron VMI (sin VMNI previa) | – | 1 |
| Afectación bulbar | 26 | 6 |
| Intervalo diagnóstico-inicio ventilación | ||
| Media±DT (meses) | 16,7±17,0 | 28,8±31,0 |
| Mediana (meses) | 12,7 | 20,1 |
Al final del periodo de seguimiento 106 pacientes (92,9%) habían fallecido. Excluimos del análisis de supervivencia 2 casos, ya que no conseguimos la fecha exacta del fallecimiento. La supervivencia media del total de pacientes desde el diagnóstico de la enfermedad fue de 28,0meses (intervalo de confianza del 95% [IC95%], 21,1-34,8), y la mediana, de 20,0±1,4meses (IC95%, 17,2-22,7).
La supervivencia media de los 37 pacientes tratados con VMNI que no recibieron posteriormente VMI (20 con afectación de predominio bulbar y 17 no bulbares) fue de 23,3meses (IC95%, 16,7-28,8), con una mediana de 19,7 (IC95%, 14,0-25,4). No se encontraron diferencias significativas con la supervivencia de los 70 casos que no recibieron apoyo ventilatorio de ningún tipo (38 con afectación bulbar), cuya media fue de 26,7±4,5meses y mediana de 18,9 (IC95%, 15,3-22,6).
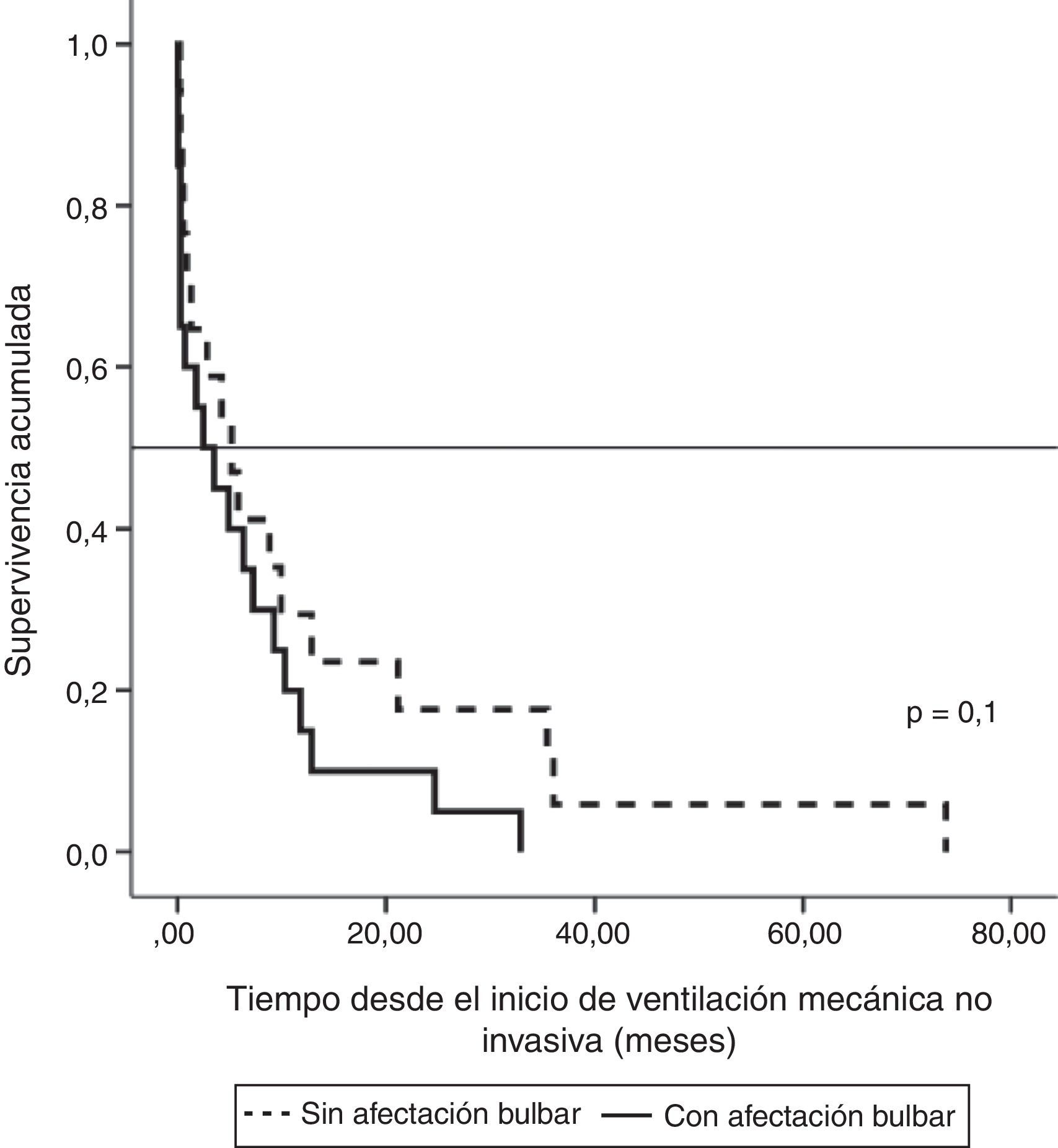
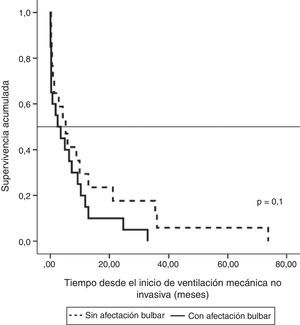
En el grupo de pacientes tratados con VMNI, la supervivencia media de los pacientes con ELA de comienzo no bulbar desde el diagnóstico de la enfermedad fue de 30,15meses (IC95%, 19,1-41,2), con una mediana de 24,8+5,4 (IC95% 14,2-35,3), y en los pacientes con ELA bulbar, de 17,4 meses (IC95%, 10,5-24,2), mediana de 13,4+2,4 (IC95%, 8,6-18,11), pero la diferencia no fue significativa. Valorando la supervivencia en función del comienzo de la VMNI, fue mayor en los pacientes sin afectación bulbar que en los bulbares, pero no estadísticamente significativa (fig. 1).
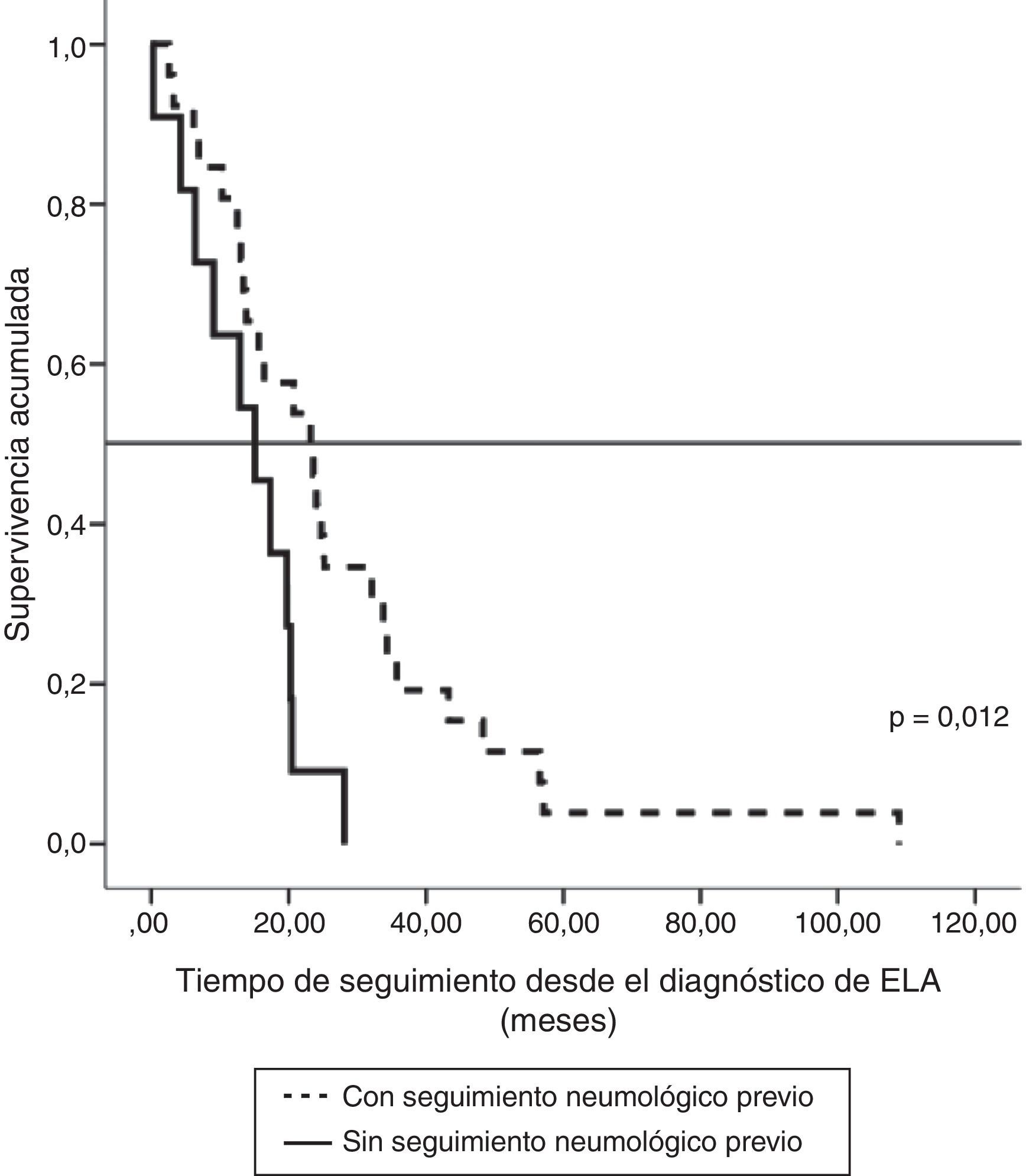
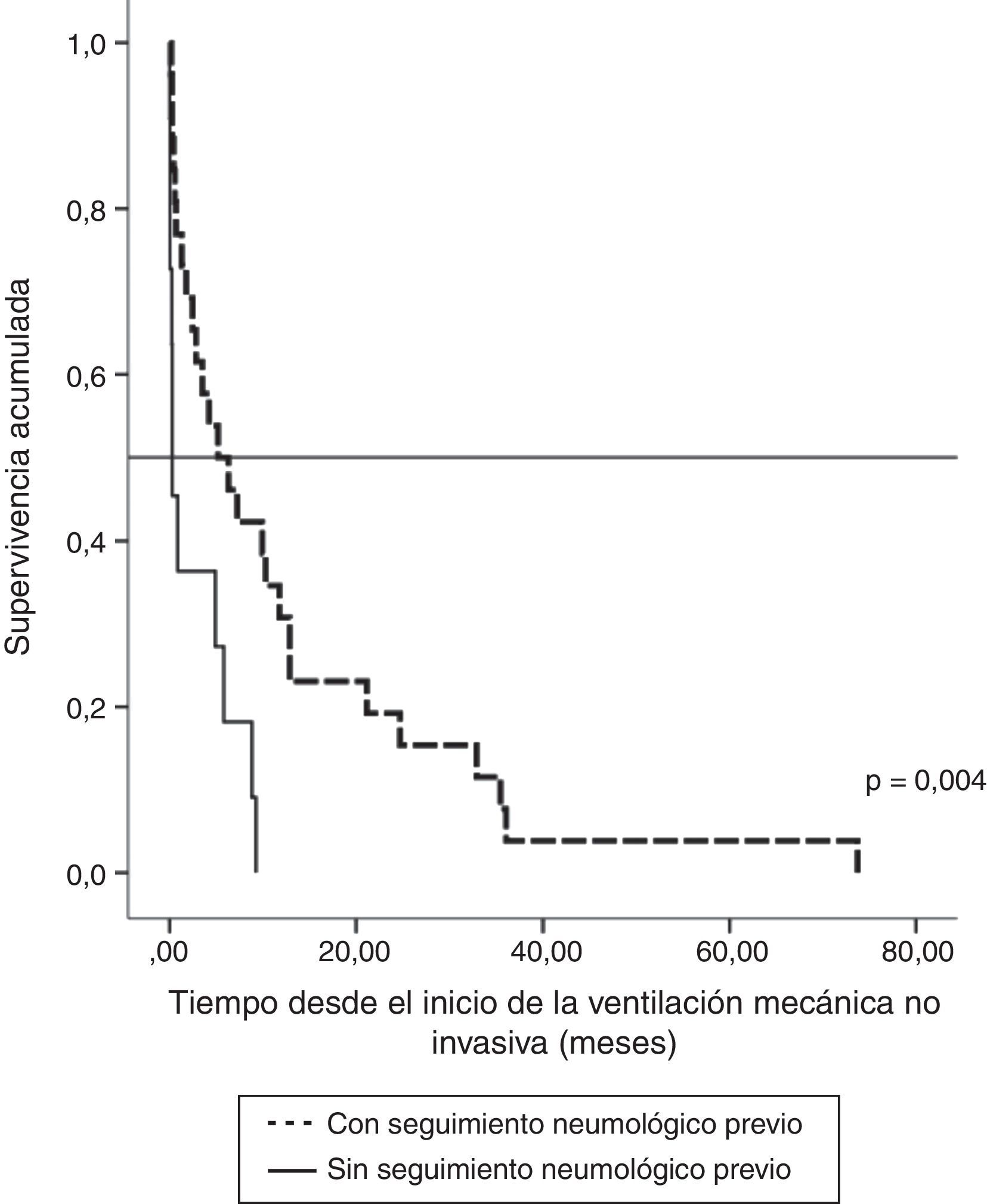
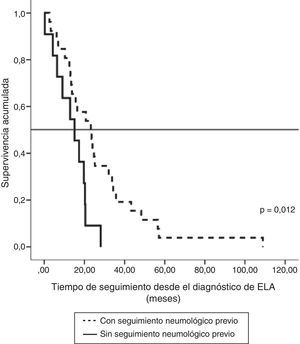
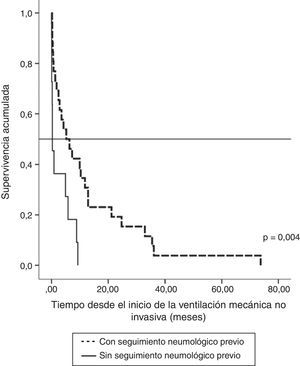
La repercusión de la evaluación neumológica previa al tratamiento ventilatorio fue analizada en los 37 pacientes que únicamente recibieron VMNI. En los 26 pacientes en los que la ventilación se estableció de manera programada (13 con afectación bulbar), la supervivencia fue mayor que en los 11 en que se indicó de urgencia sin evaluación respiratoria previa (7 con afectación bulbar). Así, atendiendo al momento de diagnóstico de ELA, la supervivencia media fue de 27,1meses (IC95%, 18,5-35,8) vs 14,0meses (IC95%, 9,1-18,9), p<0,012 (fig. 2), y a partir del comienzo de la ventilación fue de 12,3meses (IC95%, 5,8-18,7) vs 2,8meses (IC95%, 0,6-5,0), p<0,004 (fig. 3). En los que tuvieron evaluación neumológica previa, el tiempo transcurrido desde el diagnóstico hasta el inicio de ventilación fue de 18,7±16,4meses, mientras que en el otro grupo de pacientes fue de 11,5±10,3meses, una diferencia que no mostró significación estadística. Ambos grupos no mostraron diferencias en edad, sexo y afectación bulbar.
Respecto a la VMI, la supervivencia media desde el diagnóstico en los 7 pacientes con VMI fue de 72meses (IC95%, 14,36-129,6), mediana de 49,6±17,5meses (IC95%, 15,3-83,8), significativamente mayor que en los 107 pacientes que no recibieron tratamiento invasivo (p=0,01). De estos 7pacientes, 2 habían fallecido al año de iniciar el tratamiento con VMI.
DiscusiónLa ELA se manifiesta clínicamente por parálisis progresiva, grave e incurable de los músculos voluntarios debido a la destrucción de las neuronas motoras.
Los pacientes se hacen dependientes para las actividades básicas de la vida, y cuando la enfermedad afecta a los músculos ventilatorios se produce el deterioro respiratorio que suele ser la causa de muerte. No se conoce ningún tratamiento que detenga de manera eficaz la evolución maligna de la enfermedad, por lo que cuando se desarrolla insuficiencia respiratoria es imperativo recurrir a la ventilación mecánica7.
En los últimos años la disponibilidad de ventiladores de presión no invasivos y de manejo sencillo han supuesto una importante contribución al manejo de estos pacientes. Estos ventiladores, además de eficaces, son muy bien tolerados, y su uso se ha extendido para tratamiento hospitalario y en domicilio. La eficacia de la VMNI en la ELA se apoya en estudios evaluados en 2 recientes revisiones sistemáticas en las que se concluye que prolonga la supervivencia y tiene una respuesta favorable en la calidad de vida12,13. Entre los estudios que incluyen resalta el de Bourke et al.14, por ser aleatorizado y controlado. Estos autores aleatorizaron a 22 pacientes con VMNI y a 19 con cuidados habituales y sin ventilación mecánica, y comprobaron que en los pacientes sin gran disfunción bulbar la VMNI aumentaba la supervivencia en 205 días con mejoría en la calidad de vida medida con instrumentos genéricos y específicos para ELA. En los pacientes con gran afectación bulbar, aunque la VMNI no aumentaba la supervivencia, sí mejoraba algún aspecto de la calidad de vida, como los síntomas derivados de alteraciones del sueño14. En nuestro estudio hemos encontrado una tendencia favorable a la mayor supervivencia en los pacientes no bulbares, que tras la VMNI tienen una supervivencia media de 12,9meses, mientras que en los bulbares fue de 6meses, aunque sin significación estadística, probablemente por el escaso tamaño muestral y a que los grupos no fueron homogéneos en gravedad y tiempo de evolución. Aunque la supervivencia en los pacientes que solo recibieron VMNI no fue estadísticamente diferente de la de los no ventilados, debe tenerse en cuenta que, además de la diferencia de tamaño muestral, eran casos con mayor afectación respiratoria en el momento del diagnóstico.
La interconsulta neumológica programada, con evaluación del estado clínico y función respiratoria en pacientes con sospecha de ELA, o ya diagnosticados, permite identificar precozmente a los pacientes que responderán a la VMNI15. En nuestro centro, que probablemente represente la práctica habitual en los hospitales generales y que en el periodo de estudio no contaba con una unidad específica de ELA, únicamente se consultaron de manera programada con el neumólogo el 43% de los pacientes, e incluso los 12 más graves, que ingresaron en el hospital por insuficiencia respiratoria, carecían de una evaluación respiratoria previa. Es interesante reseñar que en 9 pacientes que se presentaron con síntomas atípicos el diagnóstico de ELA se hizo en la consulta externa de neumología, una situación que nos recuerda la necesidad de tener en cuenta esta eventualidad en la práctica respiratoria habitual.
En nuestra serie, la interconsulta neumológica se tradujo en resultados en salud. Excluyendo los pacientes más graves, que precisaron VMI, los que únicamente se trataron con VMNI y que fueron evaluados de manera programada antes de la indicación de ventilación mecánica, tuvieron mayor supervivencia, un efecto más acusado si se valora la supervivencia desde el inicio de la VMNI. Estos resultados son concordantes con la experiencia de Farrero et al.15.
Cuando el deterioro respiratorio es grave y la VMNI es ineficaz, la alternativa es la VMI, una decisión que solo debe plantearse de acuerdo con el paciente y con apoyo de cuidadores, o, si se rechaza, la sedación farmacológica paliativa. Estos factores explican que solo a 6 pacientes, con afectación bulbar, se les indicase VMI después de recibir VMNI. La VMI no detiene la progresión de la enfermedad, pero se puede aplicar con seguridad en domicilio y permite prolongar la vida de los pacientes con una tolerancia aceptable. De esa manera, Sancho et al.16 han señalado que el 78,8% de sus pacientes se mantuvieron con vida al año de la aplicación de VMI. Nuestra casuística, más limitada, concuerda con esta experiencia, ya que de los 7 pacientes con VMI únicamente habían fallecido 2 al cabo del año de iniciar dicho tratamiento. Su supervivencia fue superior a la del resto de la serie, si bien el grupo comparador fue heterogéneo en forma clínica y gravedad, y hubo casos graves que rechazaron la VMI. Pese a todo, la supervivencia con VMI en estos casos debe relacionarse con los cuidados que recibieron los pacientes y que la traqueotomía no presentó complicaciones relevantes, como ya ha sido señalado17.
Este trabajo, además de retrospectivo, tiene otras limitaciones. Durante el prolongado periodo de estudio el manejo no fue homogéneo, y los primeros años se realizaron menos interconsultas con neumología. No se valoró la calidad de vida, no se generalizaron los estudios de sueño y no tuvimos datos reales de cumplimentación (aunque se potenció). Se incluyeron pacientes con registro de ingreso, no los que no fueron hospitalizados en el periodo de estudio. Estos últimos suelen ser enfermos con menor afectación respiratoria inicial y buen apoyo familiar o sociosanitario. Por el contrario, los que ingresan lo hacen por insuficiencia respiratoria severa, para ajuste de ventilación, para realización de PEG o pruebas complejas, o por dificultades sociales. Pese a ello, tras un periodo de estudio de 10años, la muestra representa la situación habitual en nuestro medio y creemos refleja la práctica asistencial en un hospital sin una unidad monográfica de ELA.
La ELA es una enfermedad compleja, con problemas diagnósticos, con complicaciones en la evolución y con gran dependencia de cuidados3. La evaluación respiratoria protocolizada y el seguimiento por neumólogos con experiencia en ventilación prolongan la vida y mejoran su calidad. Pero también se requiere atender otras necesidades, como la alimentación por gastrostomía percutánea18, el uso de tecnología especializada para la movilización y la comunicación19, los cuidados con sedación paliativa y, también, el apoyo y atención psicológica a pacientes, cuidadores y familia9. Todo ello representa una abigarrada problemática solo abordable de manera eficaz en un equipo multidisciplinario integrado por profesionales que compartan las decisiones con pacientes y cuidadores20.
FinanciaciónEl estudio no recibió ninguna ayuda económica.
Conflicto de interesesLos autores declaran no tener conflicto de intereses en relación con este estudio.