El objetivo de este estudio es analizar las características clínicas de 2 poblaciones de pacientes con EPOC, una diagnosticada utilizando el límite inferior de la normalidad (LIN) y otra por criterio GOLD, y comparar la población excluida por el criterio LIN con una población control sin EPOC.
Los pacientes con EPOC por criterio LIN presentaban valores significativamente más bajos de FEV1/FVC 0,55 (0,8) vs 0,66 (0,2), p=0,000; de FEV1 44,9% (14) vs 53,8% (13), p=0,000, y de FVC 64,7% (17) vs 70,4% p 0,04. Los 2 grupos de EPOC presentaron una mayor frecuentación en urgencias en el último año (57 y 52% de los pacientes, respectivamente, frente al 11,9% del grupo control), sin que hubiera diferencias estadísticamente significativas entre ambos. Este mismo patrón se observó en el número de visitas a urgencias en el último año: 1,98 (1,6), 1,84 (1,5) y 1,18 (0,7), respectivamente.
Cuando se analizó la prevalencia de las comorbilidades que más frecuentemente se asocian a EPOC se detectó, frente al grupo control, un claro incremento en el porcentaje de pacientes que presentaban trastornos asociados; sin embargo, estas diferencias fueron poco relevantes entre los dos grupos de EPOC. Las diferencias tampoco fueron relevantes entre ambos grupos de EPOC en el perfil de prescripción farmacológica.
Como conclusión, el uso del LIN como criterio para establecer el diagnóstico de EPOC, frente al criterio GOLD, excluye una población con importantes manifestaciones clínicas y con un elevado consumo de recursos sanitarios. Antes de su implementación debe analizarse la relevancia de aplicar este criterio en la práctica clínica.
The objective of this study is to analyze the clinical characteristics of two COPD patient populations: one diagnosed using the lower limit of normal (LLN) and another diagnosed by the GOLD criteria. We also compared the population excluded by the LLN criterion with a non-COPD control population.
The COPD patients determined with the LLN criterion presented significantly lower levels of FEV1/FVC at 0.55 (0.8) vs. 0.66 (0.2), P=.000; FEV1 44.9% (14) vs. 53.8% (13), P=.000, and FVC 64.7% (17) vs. 70.4% p 0.04. The two COPD groups presented more frequent ER visits in the last year (57% and 52% of the patients, respectively, compared with 11.9% of the control group), without any statistically significant differences between the two. This same pattern was observed in the number of ER visits in the last year: 1.98 (1.6), 1.84 (1.5) and 1.18 (0.7), respectively.
When we analyzed the prevalence of the comorbidities that are most frequently associated COPD, there was a clear increase in the percentage of patients who presented associated disorders compared with the control group. Nevertheless, these differences were not very relevant between the two COPD groups. The differences also were not relevant between both COPD groups in the pharmacological prescription profile.
In conclusion, the use of the LLN as a criterion for establishing the diagnosis of COPD, compared with the GOLD criteria, excludes a population with important clinical manifestations and with a high consumption of health-care resources. Before its implementation, the relevance of applying this criterion in clinical practice should be analyzed.
La normativa SEPAR-ALAT define la enfermedad pulmonar obstructiva crónica (EPOC) por la presencia de obstrucción crónica y poco reversible al flujo aéreo (disminución del volumen espiratorio forzado en el primer segundo [FEV1] y de la relación FEV1/capacidad vital forzada [FVC]) causada, principalmente, por una reacción inflamatoria frente al humo del tabaco1. Esta definición, que no varía sustancialmente de la propuesta por GOLD2 o por la ATS-ERS3, plantea problemas operativos que limitan su utilidad en la práctica clínica, ya que parten de un punto de corte arbitrario cuya relevancia clínica no ha sido adecuadamente evaluada. La principal ventaja de usar un criterio tan simple es que puede contribuir a difundir el uso de la espirometría, especialmente en atención primaria, y permite reducir la confusión que ha existido en los últimos años para establecer el diagnóstico de EPOC, especialmente en las formas menos graves.
Sin duda, el uso de un cociente FEV1/FVC inferior al 70% puede reducir esta discrepancia, pero es preciso conocer sus limitaciones, ya que este punto de corte varía con la edad y la altura, por lo que puede clasificar de forma inadecuada la presencia de obstrucción en edades extremas.
Como ocurre con otras enfermedades, la prevalencia de la EPOC puede estar condicionada por el criterio que se utilice para establecer el diagnóstico. Con el uso del cociente fijo se puede producir un elevado número de «sobrediagnósticos» de EPOC en sujetos sanos mayores o altos, y lo contrario en sujetos jóvenes y bajos4,5. El riesgo de sobrediagnóstico es especialmente relevante en mayores de 70 años. En un estudio de Hardie et al.6, realizado en sujetos sanos no fumadores de edad avanzada, se demostró que en los que tenían más de 70 años, el 35% presentaban un cociente FEV1/FVC <70%; esta prevalencia se elevaba al 50% si eran mayores de 80 años. En el otro extremo, pacientes jóvenes en los que la detección precoz puede ser relevante pueden filiarse como normales utilizando criterios GOLD.
Para evitar estas limitaciones, algunos autores recomiendan el uso del límite inferior de la normalidad (LIN)7,8. Este posicionamiento se ha visto apoyado recientemente por la normativa ATS/ERS para la interpretación de la espirometría, que recomienda el uso del LIN para diagnosticar obstrucción9. Aunque se sustenta en conceptos estadísticos sólidos, este punto de corte procede fundamentalmente de estudios transversales o de bases de datos pero, desde un punto de vista clínico, no se ha establecido claramente su relevancia clínica frente al criterio GOLD. En ausencia de esta información es preciso conocer cualquier discrepancia derivada de utilizar uno u otro criterio, ya que puede condicionar grandes diferencias, tanto desde el punto de vista clínico como epidemiológico.
A partir de una cohorte de pacientes diagnosticados de EPOC por criterios GOLD se han analizado las características de los pacientes diagnosticados de EPOC por el criterio LIN y se ha comparado la población excluida por este criterio con un grupo control sin EPOC.
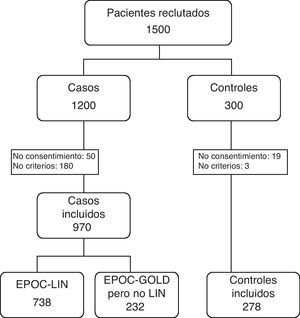
Material y métodosDiseño y población del estudioLos datos de este estudio proceden del proyecto CONSISTE (Consecuencias Sistémicas de la EPOC), que es un estudio transversal de casos y controles, multicéntrico, de ámbito nacional, realizado en consultas de atención primaria y especializada en situación de práctica clínica habitual (fig. 1). El objetivo primario del proyecto fue analizar la asociación de la EPOC con los factores de riesgo cardiovascular.
Los criterios de inclusión para el grupo casos fueron: edad mayor de 40 años, historia de tabaquismo superior a 10 paquetes/año, diagnóstico de EPOC definido por la presencia de un FEV1/FVC posbroncodilatador menor del 70%, estabilidad clínica en las 8 semanas previas y prestar consentimiento informado escrito a su participación en el estudio. Se excluyeron pacientes con enfermedad respiratoria crónica diferente a la EPOC.
El grupo control se estableció también en las consultas externas, y los criterios de inclusión fueron: edad mayor de 40 años, historia de tabaquismo superior a 10 paquetes/año, condición clínica estable y prestar consentimiento informado escrito para su participación en el estudio. En este grupo se incluyeron sujetos con espirometría no obstructiva (FEV1/FVC≥70%) y se aplicaron los mismos criterios de exclusión que en los casos.
Para evitar sesgos de selección, tanto los casos como los controles fueron recogidos de forma consecutiva por los médicos participantes en el estudio, siempre que cumplieran todos los criterios de inclusión y ninguno de exclusión.
Por protocolo, todos los pacientes tenían un seguimiento previo superior a un año, por lo que todos los datos relacionados con el estudio estaban recogidos en la historia clínica de los centros participantes, aunque se confirmaban en el momento en que el paciente era seleccionado.
ProcedimientosEn el momento de la inclusión, a todos los sujetos, tanto del grupo control como del grupo casos, les fue realizada una historia clínica, recogida con un cuestionario específicamente diseñado, que incluía edad, sexo, hábito tabáquico, peso, talla, factores de riesgo cardiovascular asociados, presencia de comorbilidad crónica asociada y tratamientos farmacológicos relacionadas con la EPOC y la esfera cardiovascular. Asimismo se recogía el número de exacerbaciones y el consumo de recursos sanitarios evaluado por visitas médicas, visitas a urgencias e ingresos hospitalarios durante el año previo. Por último, a todos los sujetos se les realizaba una espirometría tras broncodilatadores, para confirmar que cumplían los criterios diagnósticos establecidos.
A partir de la población con diagnóstico de EPOC mediante criterios GOLD se establecieron 2 grupos según cumplieran o no criterios de EPOC utilizando el LIN de la CECA10.
Aspectos éticosEl estudio fue aprobado por el Comité de Ética y de Investigación Clínica del Hospital General Universitario Gregorio Marañón, y todos los pacientes fueron informados de las características y de los objetivos del mismo, dando su consentimiento por escrito para su participación.
Análisis estadísticoDadas las características principales del estudio, para el cálculo del tamaño muestral se tomó como variable principal la asociación de trastornos cardiovasculares en la EPOC, utilizando como referencia datos de la literatura y resultados previos del estudio observacional ARCE11. El elevado número de pacientes en cada grupo, y datos de la literatura, permiten asumir que el tamaño de las poblaciones analizadas es suficiente para el objetivo del estudio.
Los resultados de las variables continuas se presentan mediante su media y desviación típica. En las variables categóricas, los resultados se expresan por sus frecuencias y porcentajes. Se utilizó la prueba de Kolmogorov-Smirnov para estudiar la normalidad de las variables numéricas.
Para analizar las diferencias entre los grupos en las variables cuantitativas se utilizó la prueba t de Student en las variables con distribución normal y la prueba U de Mann-Whitney si la distribución no era normal. Para la comparación de las medias de varios grupos, se utilizó la prueba ANOVA con la corrección de Bonferroni. La asociación entre variables cualitativas se estudió mediante la prueba ji-cuadrado de Pearson o exacta de Fisher. La asociación entre variables cuantitativas se estudió mediante el coeficiente de correlación de Pearson o el coeficiente r de Spearman en función de la normalidad de los datos.
El análisis estadístico se realizó con el programa informático SPSS versión 18.0. Se consideraron estadísticamente significativos los resultados con una p<0,05.
ResultadosEl 23,2% (232/970) de los pacientes «sobrediagnosticados» por el criterio GOLD respecto al LIN presentan un perfil similar a los EPOC por LIN, en el número de exacerbaciones que requieren atención hospitalaria, en el tratamiento farmacológico y en los trastornos cardiovasculares asociados.
En la tabla 1 se presentan las principales características de las 3 poblaciones de estudio. De los 970 pacientes seleccionados, el 1,35% era estadio 1 de GOLD, el 38,2% estadio 2, el 49,5% estadio 3 y el 11% estadio 4. De la población de estudio, sólo 738 (76%) presentaban obstrucción por criterio LIN. Cuando la EPOC se definió por criterio LIN, se identificaron pacientes con mayor deterioro funcional que la población GOLD no LIN. Los pacientes con EPOC por criterio LIN presentaban valores significativamente mas bajos de FEV1/FVC 0,55 (0,8) vs 0,66 (0,2), p=0,000; de FEV1% 44,9% (14) vs 53,8% (13), p=0,0000, y de FVC 64,7% (17) vs 70,4%, p=0,04.
Características de las tres poblaciones de estudio
| Controles N=278 | EPOC-LIN N=738 | EPOC GOLD pero no LIN N=232 | ||
| Edad (años) | 59 (8) | 63 (8) | 66 (9) | 0,000 |
| Sexo (varón %) | 74 | 67 | 84 | 0,000 |
| Paquetes/año | 34,5 (17,9) | 65,4 (34,6) | 66,9 (35,6) | 0,000a |
| IMC (kg/m2) | 28,7 (4,3) | 28 (6) | 27,9 (5,7) | NS |
| FEV1 (% teórico) | 97,1 (16) | 44,9 (14) | 53,8 (13) | 0,000 |
| FVC (% teórico) | 97,5 (17) | 64,7 (17) | 70,4 (12) | 0,000 |
| FEV1/FVC | 78,9 (6) | 55,2 (8) | 66,5 (2) | 0,000 |
| Hemoglobina (g/dl) | 15,2 (1,5) | 13 (2,9) | 13,2 (3) | 0,000a |
| PCR (mg/l) | 2,6 (4,2) | 6,8 (3,9) | 7,2 (4,2) | 0,000 |
| Visitas a urgencias en el último año (% pacientes) | 11,9 | 57 | 52 | 0,000 |
| Visitas a urgencias en el último año | 1,18 (0,7) | 1,98 (1,6) | 1,84 (1,5) | 0,02a |
| Ingresos hospitalarios en el último año (% pacientes) | 6,5 | 36,2 | 32 | a |
| Ingresos por exacerbación de la EPOC (% pacientes) | 0 | 32 | 28,9 | a |
| Número de ingresos por exacerbación de la EPOC | 0 | 1,1 (0,4) | 1,09 (0,4) | 0,000a |
IMC: índice de masa corporal; PCR: proteína C reactiva; NS: no significativo en el análisis global.
Los 2 grupos de EPOC presentaron una mayor frecuentación en urgencias en el último año (57 y 52% de los pacientes, respectivamente, frente al 11,9% del grupo control), sin que hubiera diferencias estadísticamente significativas entre ambos. Este mismo patrón se observó en el número de visitas a urgencias en el último año: 1,98 (1,6), 1,84 (1,5) y 1,18 (0,7), respectivamente. Tampoco hubo diferencias significativas entre ambos grupos de pacientes en el número de ingresos por EPOC: 1,1 (0,4) y 1,09 (0,49), respectivamente.
En la tabla 2 se observa que cuando analizamos la prevalencia de las comorbilidades que más frecuentemente se asocian a la EPOC existe, frente al grupo control, un claro incremento en el porcentaje de pacientes con EPOC que presentan trastornos asociados. Sin embargo, estas diferencias fueron poco relevantes entre los dos grupos de EPOC, siendo solo significativa para cardiopatía isquémica.
Comorbilidad vascular en los tres grupos de estudio
| Controles N=278 | EPOC-LIN N=738 | EPOC GOLD pero no LIN N=232 | ||
| Anemia (%) | 1,4 | 12,5 | 17,2 | 0,000a |
| Diabetes mellitus (%) | 9,7 | 40,5 | 36,4 | 0,000a |
| Dislipidemia (%) | 31,7 | 49,6 | 44,3 | 0,000a |
| Hipertensión arterial (%) | 36 | 50 | 56,7 | 0,000a |
| Cardiopatía isquémica (%) | 4,7 | 13,7 | 8,7 | 0,000 |
| Insuficiencia cardiaca (%) | 1,4 | 26 | 20,8 | 0,000a |
| Arritmia (%) | 4,7 | 15,4 | 18,3 | 0,000a |
| Enfermedad cerebrovascular (%) | 2,9 | 9,7 | 10,8 | 0,001a |
| Enfermedad vascular periférica(%) | 4,1 | 17,3 | 13,7 | 0,000a |
| Obesidad (IMC>30kg/m2) (%) | 33,8 | 35 | 35 | NS |
| Bajo peso (IMC<20kg/m2) (%) | 0 | 3,7 | 2,6 | 0,005a |
IMC: índice de masa corporal; NS: no significativo en el análisis global.
En la tabla 3 se presenta el perfil de prescripción farmacológica en los pacientes con criterio LIN y en los pacientes no clasificados como EPOC por criterio LIN. Se han excluido los broncodilatadores de acción corta, ya que su uso es frecuente de forma ocasional en múltiples procesos intercurrentes, que no siempre pueden ser catalogados de EPOC. El perfil de prescripción es similar en ambos grupos de pacientes para los principales fármacos broncodilatadores y antiinflamatorios.
Prescripción farmacológica en los tres grupos de estudio
| Controles N=278 | EPOC-LIN N=232 | EPOC GOLD pero no LIN N=738 | ||
| Ipratropio (%) | 0 | 17,2 | 19,6 | NS |
| Tiotropio (%) | 0 | 72,5 | 69,5 | NS |
| Corticoides inhalados con LABA (%) | 0 | 54 | 53 | NS |
| Teofilina (%) | 0 | 15 | 12 | NS |
| Mucolíticos (%) | 0 | 12 | 10,4 | NS |
| Estatinas (%) | 20,5 | 22,1 | 18,5 | NS |
| IECA (%) | 11,2 | 27,7 | 24,9 | 0,000a |
| ARA II (%) | 12,2 | 20,7 | 21,9 | 0,000a |
| Antiagregantes (%) | 10,4 | 19,4 | 20,2 | 0,000a |
| Bloqueadores beta (%) | 11,2 | 5,1 | 6,5 | 0,000a |
| Antagonistas del calcio (%) | 6,1 | 10,8 | 11,1 | 0,000a |
NS: no significativo en el análisis global.
Cuando se analizó el consumo de fármacos relacionados con el tratamiento de los principales trastornos de la esfera cardiovascular, el consumo de fármacos en pacientes con EPOC fue claramente más elevado que en el grupo control, pero sin apenas diferencias entre ambos grupos de pacientes.
DiscusiónLa principal conclusión de este estudio es que, en la práctica clínica habitual, el uso del LIN para definir EPOC excluye un elevado número de pacientes respecto al que se obtendría utilizando el criterio GOLD. Este grupo de pacientes excluidos por el criterio LIN presenta importantes manifestaciones clínicas y un elevado consumo de recursos sanitarios, tanto asistenciales como farmacológicos. Estos datos sugieren que antes de aplicar el criterio LIN es preciso clarificar cuáles son los factores implicados en el deterioro clínico de esos pacientes, el motivo por el que existe un alto consumo de fármacos relacionados con la EPOC en un grupo que no se identificaría como tal usando el criterio del LIN, y si el origen de su deterioro clínico es primariamente pulmonar o está asociado a enfermedades independientes de la patología pulmonar.
Durante los últimos años se han puesto en marcha múltiples iniciativas dirigidas a obtener un diagnóstico rápido y un tratamiento precoz de la EPOC. El uso del cociente FEV1/FVC, por su sencillez, puede favorecer su implementación en la práctica clínica y facilitar el diagnóstico precoz de la enfermedad, aunque su relevancia clínica no está bien establecida, especialmente en el estadio 1 de GOLD, donde puede haber grandes divergencias con otros criterios basados en conceptos estadísticos como el LIN. En un intento de mejorar la precisión del diagnóstico, se ha propuesto utilizar el cociente FEV1/FVC junto con un valor del FEV1 por debajo del 80%, que excluiría el estadio 1 de GOLD. Sin embargo, este planteamiento tampoco está exento de controversia, ya que incluso en este estadio se ha demostrado la presencia de síntomas, reducción en la capacidad de esfuerzo y aumento de la mortalidad12-17. Por otro lado, la mayor o menor relevancia de usar este criterio también podría estar condicionada por la edad8.
Actualmente existe una corriente de opinión que alienta el uso del LIN para establecer el diagnóstico de EPOC. Apoyando este posicionamiento, se ha descrito que el cociente sobrediagnosticaría de forma ficticia como EPOC a sujetos de edad avanzada. Otro argumento a favor del uso del LIN es que permitiría una detección más precoz en poblaciones relativamente jóvenes, que es donde puede ser clave introducir medidas preventivas para evitar que la enfermedad progrese y se detecte en sus fases avanzadas. Sin embargo, tampoco existen estudios que demuestren que una detección más precoz en sujetos jóvenes utilizando el LIN tenga un impacto real en el curso evolutivo o en la carga de la enfermedad. Finalmente, frente a los que defienden el uso del FEV1/FVC frente al LIN basándose en su simplicidad podría argumentarse que este aspecto puede ser poco relevante, ya que los dispositivos actuales, incluso los más simples, permiten incorporar el cálculo del LIN, y la clasificación GOLD requiere el uso de valores teóricos para establecer los niveles de gravedad18.
En el otro polo, también existen argumentos a favor del uso del cociente FEV1/FVC, ya que permite establecer un límite de normalidad funcional, independientemente de los cambios degenerativos que puedan producirse con los años, de modo que este límite tendría trascendencia clínica independientemente de la edad19. Este posicionamiento asume que los cambios que acontecen con la edad no necesariamente reflejan una situación de normalidad. Este planteamiento sería importante si estos cambios requirieran intervenciones específicas, como ocurre con la pérdida de agudeza visual. En la práctica, la presbicia podría considerarse normal en un modelo estadístico ajustado por edad; sin embargo, si se utiliza un límite fijo de normalidad es posible detectar un problema e indicar un tratamiento, independientemente de que su presentación sea prácticamente universal a medida que envejecemos. Sin embargo, en el área de la función pulmonar estos posicionamientos son teóricos y no existen argumentos consistentes que demuestren su utilidad en la práctica. Por este motivo, al margen de consideraciones teóricas, el uso de un determinado criterio para establecer el diagnóstico de la EPOC deberá basarse en su relevancia clínica y no en aspectos de sencillez aparente, que pueden solventarse fácilmente con la tecnología actual.
Los resultados de este estudio no nos permiten establecer qué criterio es mejor, pero nos indican claramente que con el uso del criterio del LIN existe un elevado porcentaje de pacientes que quedarían excluidos del diagnóstico, y que se trata de una población con importantes manifestaciones clínicas y con un elevado consumo de recursos sanitarios, con un perfil clínico similar al otro grupo de pacientes con EPOC y muy diferente de la población control. Posiblemente son muchos los factores que influyen en esta situación, no siempre relacionados con la obstrucción al flujo aéreo (enfermedades asociadas, sobrepeso, etc.) y que deberán ser estudiados específicamente en este tipo de población20-23. Hasta que dispongamos de esta información, la valoración del paciente le corresponderá al clínico, pero el uso de un criterio como el LIN excluiría de entrada a una importante población que, por el consumo de recursos sanitarios que presenta, requiere una adecuada valoración médica.
Desde un punto de vista epidemiológico también es necesario establecer cuál es el criterio más adecuado24. Al margen de las graves discrepancias en la prevalencia de la enfermedad que puede haber en función del criterio que se utilice, cualquier análisis que intente establecer una relación entre EPOC y otros procesos (p.ej., enfermedad vascular) debería partir de un criterio que no sea arbitrario. En nuestra serie, el uso del LIN no mejoró los resultados obtenidos previamente en el estudio ARCE25. En ese estudio, que incluyó una menor población, sin grupo control, el uso del LIN no modificó sustancialmente los resultados obtenidos con GOLD a la hora de evaluar la asociación de la EPOC con trastornos del ámbito vascular. En el estudio actual, utilizando el criterio LIN hemos encontrado una mayor prevalencia de cardiopatía isquémica en el grupo EPOC por criterio LIN, pero no hubo diferencias significativas para otros factores de riesgo cardiovascular, para lesiones cerebrovasculares o para lesiones vasculares periféricas. Posiblemente la complejidad de la EPOC, con diferentes perfiles de pacientes para un mismo deterioro funcional, haga difícil cualquier relación de este tipo, ya sea con criterio GOLD o LIN.
La principal limitación de nuestro trabajo es que se trata de un estudio transversal, por lo que estos datos deben ser confirmados en estudios longitudinales. Sin embargo, este último abordaje, que es el idóneo, supondría una gran demora, y posiblemente hasta que dispongamos de los resultados, un elevado número de pacientes con importante afectación clínica quedarían excluidos de una adecuada valoración si se implementara el criterio LIN26.
Otra limitación es que la población de este estudio procede de pacientes vistos en consultas de neumología y atención primaria por síntomas respiratorios, por lo que los resultados no son necesariamente extrapolables a la población general. Sin embargo, en un estudio de base poblacional, García-Rio et al.27 tampoco observaron diferencias entre los 2 grupos en exacerbaciones respiratorias, distancia en el test de marcha o en biomarcadores sistémicos.
Finalmente, es posible que al haber seleccionado la muestra a partir de pacientes con diagnóstico de EPOC por criterios GOLD, se hayan excluido pacientes jóvenes, de baja estatura, con EPOC leve. Este aspecto puede ser relevante en programas de detección precoz, pero es poco importante en la clínica diaria. La edad media de los grupos de EPOC era de 63 y de 66 años, similar a la descrita en otras series que han analizado las características de los pacientes con EPOC atendidos en atención primaria y especializada28.
Como conclusión, el uso del LIN como criterio para establecer el diagnóstico de EPOC, frente al criterio GOLD, excluye un elevado número de pacientes con importante repercusión clínica y con un elevado consumo de recursos sanitarios. Antes de aplicar este concepto en la clínica es preciso analizar con detalle el grupo de población excluido y determinar cuáles son los factores asociados con sus síntomas y con su elevado consumo de recursos sanitarios.
FinanciaciónEste estudio ha sido financiado por Laboratorios Esteve.
Miembros del grupo CONSISTE: Juan José Soler, Aurelio Arnedillo, Adolfo Baloira, Rosa Güell, Jesús Molina y Karlos Naverán.