Una proporción significativa de los pacientes con formas moderadas o graves de la infección por SARS-CoV-2 requieren ingreso en Unidades de Cuidados Intensivos (UCI)1,2. Los ingresos prolongados en las UCI son un factor de riesgo conocido para el desarrollo de infecciones nosocomiales por Candida spp.3,4 Aunque no está del todo demostrado si los pacientes con COVID-19 tienen una incidencia de infecciones por Candida spp. mayor que otros pacientes, algunos trabajos recientes sugieren que presentan un riesgo mayor de candidemia que otras cohortes retrospectivas no-COVID-195. Además de los factores de riesgo conocidos para el desarrollo de una candidemia en pacientes ingresados en una UCI, debe tenerse en cuenta que la frecuente combinación de fármacos inmunosupresores (corticoides), antibióticos de amplio espectro y de inhibidores del receptor de la interleucina-6 (IL-6), en pacientes con infecciones graves por SARS-CoV-2 puede aumentar el riesgo de infecciones nosocomiales por Candida spp.6–8 Presentamos el caso de un paciente post-COVID-19 que desarrolló, cuatro meses después de un ingreso en UCI por una infección grave por SARS-CoV-2, dos focos infecciosos por Candida albicans de forma diferida en el sistema musculoesquelético, los cuales fueron tratados de forma conservadora.
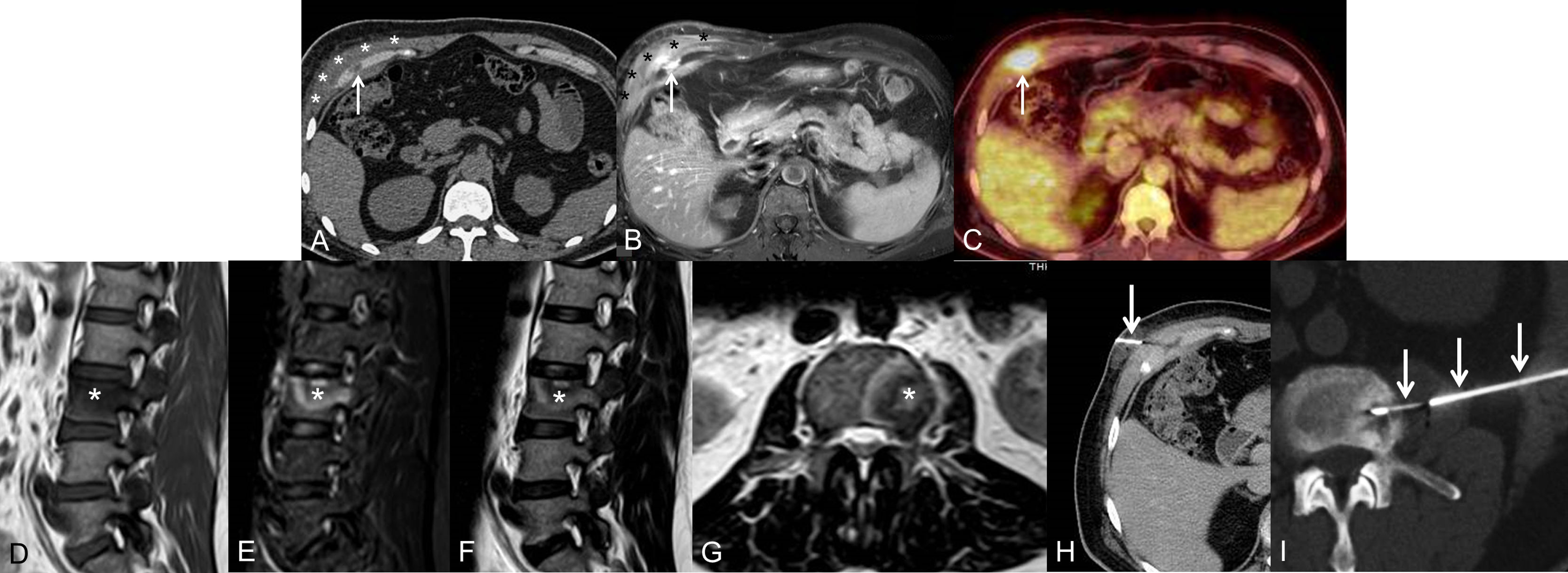
Se trata de un varón de 53 años que consultó en Urgencias de nuestro hospital por dolor torácico y lumbar, y en quien se detectó, en la exploración física, una masa dolorosa palpable en hemitórax anterior derecho. El paciente había estado ingresado cuatro meses antes por una infección respiratoria grave por SARS-CoV-2, que requirió ingreso en la UCI con ventilación mecánica durante 10 días. Por lo demás, no tenía antecedentes médicos significativos. Durante el ingreso en la UCI, el paciente fue tratado, entre otros fármacos, con antibióticos (azitromicina y ceftriaxona), corticoides (80 mg/24 h durante la estancia en UCI) y tocilizumab (dos dosis de 600 mg), y desarrolló una candidemia asociada al uso de catéter intravenoso, que fue tratada con retirada del catéter y antifúngicos. Dados estos antecedentes, se decidió ingresar al paciente desde Urgencias. Las radiografías de tórax y de columna lumbar no mostraron alteraciones significativas, pero en varias pruebas de imagen (TC, RM y PET/TC), se detectó un aumento de partes blandas rodeando el séptimo cartílago costal anterior y una lesión focal ósea en el cuerpo de la tercera vértebra lumbar (fig. 1A-G). Una biopsia con aguja gruesa de ambas lesiones descartó la posibilidad de una neoplasia y confirmó una infección (costocondritis y espondilitis) por Candida albicans polisensible (fig. 1H-I). El paciente está siendo tratado con antifúngicos (fluconazol 800 mg/24 h durante seis meses) y analgésicos, sin requerir tratamiento quirúrgico, por el momento, de los dos focos infecciosos.
A) y B) Imágenes axiales de TC (A) y de RM (B), que muestran una lesión focal que afecta al cartílago del séptimo arco costal anterior derecho (flecha) y un aumento de partes blandas perilesional (asteriscos). C) Imagen axial de PET/TC en la que se observa un foco hipermetabólico en el cartílago del séptimo arco costal anterior derecho (flecha). D) a G) Imágenes sagitales potenciadas en T1 (D), STIR (E) y T2 (F) y axial potenciada en T2 (G) de RM de columna vertebral lumbar, en las que se identifica una lesión focal ósea en el platillo vertebral superior izquierdo del tercer cuerpo vertebral lumbar (asterisco). H) Biopsia con aguja gruesa (flecha), con control radiológico de la lesión focal del cartílago del séptimo arco costal anterior derecho con control radiológico. I) Biopsia con aguja gruesa (flechas), con control radiológico de la lesión focal ósea del tercer cuerpo vertebral lumbar.
No está clara si la incidencia de candidemia en pacientes con COVID-19 es mayor que en otros grupos de pacientes, aunque algunos trabajos recientes sugieren que en pacientes con COVID-19, la candidemia es más frecuente que en cohortes históricas no-COVID-195. Los pacientes con infección grave por SARS-CoV-2 ingresados en la UCI presentan muchos de los factores de riesgo asociados para desarrollar una candidemia, pero se desconoce si su incidencia es mayor o menor que en otros grupos de pacientes9. A los factores de riesgo conocidos para desarrollar una candidemia en pacientes ingresados (como un score de la clasificación Acute Physiology and Chronic Health Evaluation [APACHE] elevado en la UCI, diabetes, insuficiencia renal, utilización de antibioterapia de amplio espectro y/o de terapia inmunosupresora [como los corticoides], nutrición parenteral, presencia de catéteres vasculares centrales, y la ventilación mecánica invasiva) hay que añadir el uso de los inhibidores del receptor de IL-6, como el tocilizumab, en el tratamiento de los pacientes con COVID-19, que parece aumentar el riesgo de infecciones por Candida spp.6–8 Si bien hemos encontrado varios trabajos recientes que describen candidemias durante el ingreso en UCI, nuestro paciente presentó además, como complicación diferida cuatro meses después del ingreso en UCI, una costocondritis y una espondilitis fúngica (ambas confirmadas microbiológicamente, tras obtención de muestras tisulares percutáneas con control radiológico), que fueron detectadas con diferentes técnicas de imagen y exitosamente tratadas (por el momento) con tratamiento antifúngico. No hemos encontrado ningún caso de infección diferida por Candida spp. del sistema musculoesquelético en pacientes post-COVID-19 (la mayor parte de los casos publicados únicamente presentaron candidemia, salvo un paciente que desarrolló una endoftalmitis y otro una endocarditis6). Igualmente, no hemos encontrado ningún caso en la literatura en la que una costocondritis por Candida spp. se haya manejado sin tratamiento quirúrgico10–13.
Creemos que este caso refleja una complicación fúngica diferida multifocal, no descrita previamente en un paciente post-COVID-19 que presentaba factores de riesgo para candidemia. El diagnóstico microbiológico precoz de esta complicación permitió un manejo terapéutico conservador óptimo. Asimismo, el caso presentado nos recuerda que los pacientes post-COVID-19 pueden presentar complicaciones diferidas relacionadas con los tratamientos administrados en la fase aguda de la enfermedad, más allá de las secuelas pulmonares que empiezan a detectarse en los pacientes supervivientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.