Analizar la frecuencia, las características clínicas y la supervivencia de los pacientes con cáncer de pulmón nunca fumadores comparándolas con los pacientes fumadores.
Pacientes y métodosEstudio retrospectivo de pacientes diagnosticados de cáncer de pulmón mediante citohistología de 1999 al 2011. Se estimó la supervivencia por el método de Kaplan-Meier. Para estimar la relación entre las variables se usó la prueba de χ2.
ResultadosSe diagnosticaron 2.161 pacientes, 396 (18,3%) nunca fumadores. En este grupo la edad media (±desviación estándar) fue de 72,85±10,52, el 64,6% mujeres y el 35,4% hombres. Según la citohistología, el 55,6% eran adenocarcinoma, el 20,5% epidermoide, el 15% de célula pequeña, el 2,7% de célula grande y el 6,2% otros subtipos. El diagnóstico se hizo en estadio avanzado (iv) en el 61,4% de pacientes, y el 14,4% recibieron tratamiento quirúrgico. La supervivencia fue del 12,4%, sin diferencias entre los 2 grupos. En el grupo de nunca fumadores las mujeres tuvieron mejor supervivencia que los hombres.
ConclusionesEl 18,3% fueron pacientes nunca fumadores. Se diagnosticaron mayoritariamente en mujeres, estadios avanzados y estirpe histológica adenocarcinoma. No hubo diferencias de supervivencia con el grupo de fumadores.
To analyze the frequency, clinical characteristics and survival of patients with lung cancer (LC) who have never smoked in comparison to patients who smoke.
Patients and methodsA retrospective study in patients diagnosed with LC by cytohistology between 1999 and 2011. Survival was estimated by the Kaplan-Meier method. The χ2 test was used to estimate the relationship between the variables.
ResultsA total of 2161 patients were diagnosed with LC, 396 (18.3%) of whom had never smoked. The mean age (±standard deviation) in this group was 72.85±10.52; 64.6% were women and 35.4% men. According to the cytohistology, 55.6% were adenocarcinoma, 20.5% squamous cell, 15% small cell, 2.7% large cell and 6.2% other subtypes. The diagnosis was made in advanced stage (iv) in 61.4%, and 14.4% of the patients received surgical treatment. Survival was 12.4%, with no differences between the two groups. In the group of never smokers, women had better survival than men.
ConclusionsOf the patients diagnosed with LC, 18.3% had never smoked. It was diagnosed mainly in women, at advanced stages and the most common histological type was adenocarcinoma. There were no survival differences compared to the group of smokers.
El cáncer de pulmón (CP) es la principal causa de muerte por cáncer en el mundo1, causando de forma global 1.527.000 muertes cada año2. Solo en nuestro país, 20.401 personas mueren al año por CP, siendo la tercera causa de muerte después de las enfermedades isquémicas cardíacas y de las enfermedades cerebrovasculares3. En España la incidencia y la mortalidad del CP continúan aumentando en las mujeres, mientras que en los hombres alcanzaron su pico en los años noventa y actualmente están disminuyendo4.
Es bien conocido que el principal factor etiológico del CP es el consumo de tabaco. De hecho, en países como Estados Unidos el descenso del hábito tabáquico entre su población se ha acompañado de una disminución en su incidencia y mortalidad5. Sin embargo, alrededor del 10 al 25% de los casos de CP ocurren en personas nunca fumadoras. En este grupo, el CP también es una de las principales causas de muerte por cáncer6; así, en las mujeres no fumadoras llega a ser la tercera causa de muerte oncológica7. Esto hace que en los últimos años haya un creciente interés por estudiar otros factores de riesgo de CP, tales como el tabaquismo pasivo, la exposición a radón residencial, las comorbilidades pulmonares previas y los factores genéticos o dietéticos8,9.
Estudios recientes apoyan que el CP en nunca fumadores (CPNF) es una entidad distinta, tanto epidemiológica como biológicamente, al CP en fumadores10. Además, el aumento de la población no fumadora en el mundo justifica el interés por conocer el comportamiento del CP en estos pacientes. Por este motivo, el objetivo de nuestro estudio ha sido analizar la frecuencia, las características clínicas y la supervivencia de los pacientes con CPNF, comparándolas con los pacientes fumadores.
Pacientes y métodosSe trata de un estudio observacional y retrospectivo de una cohorte de pacientes con CP diagnosticados desde el 1 de enero de 1999 al 31 de diciembre del 2011 en el Complexo Hospitalario Universitario de Ourense. Se incluyó a todos los pacientes diagnosticados de CP por primera vez mediante citología y/o histología. La recogida de casos se realizó consultando la base de datos del Servicio de Documentación Clínica, el archivo de Broncoscopias y el de Anatomía Patológica.
Diseñamos una base de datos, estableciendo un protocolo de recogida de variables que incluía: identificación, edad, sexo, hábito tabáquico, síntomas, comorbilidad, hallazgos de la fibrobroncoscopia (FBC), pruebas diagnósticas, estadificación, diagnóstico definitivo, tratamiento y fecha de fallecimiento. Para la clasificación histológica se siguió la Clasificación de la Organización Mundial de la Salud (OMS)11. Para el estudio de extensión tumoral se siguió la 7.a edición de la clasificación TNM de la International Association for Study of Lung Cancer (IASLC)12. La fecha de fallecimiento la tomamos de la historia clínica, y si en esta no constaba, mediante llamada telefónica al domicilio o bien en el Rexistro de Mortalidade de Galicia. Establecimos el censor (último día de estudio) el 1 de octubre de 2012. Los nunca fumadores se definieron como aquellos que habían fumado menos de 100cigarrillos durante su vida, y los exfumadores como aquellos que habían dejado el hábito 6 o más meses antes13.
Análisis estadísticoSe realizó un análisis descriptivo de los datos, donde los resultados de las variables cuantitativas se expresan como media±desviación estándar. Las variables cualitativas se expresan como frecuencias absolutas y porcentajes. Para determinar la asociación entre las variables se empleó la prueba de la χ2. Estimamos la supervivencia por el método de Kaplan-Meier y las curvas obtenidas se compararon mediante la prueba de Mantel-Haenszel (rangos logarítmicos). Posteriormente se realizó un análisis univariante y multivariante para identificar factores relacionados con la muerte, basados en el modelo de estimación de riesgos proporcionales de Cox. También se estimó un modelo de regresión de Cox con suavización p-spline para la variable edad y para la comprobación de la no linealidad de dicha variable. El nivel de significación estadística (p) se estableció en 0,05. Los programas estadísticos utilizados fueron Statistical Package for Social Sciences versión 15.0 (SPSS, Chicago, Illinois, EE.UU.) y el software libre R (www.r-project.org/).
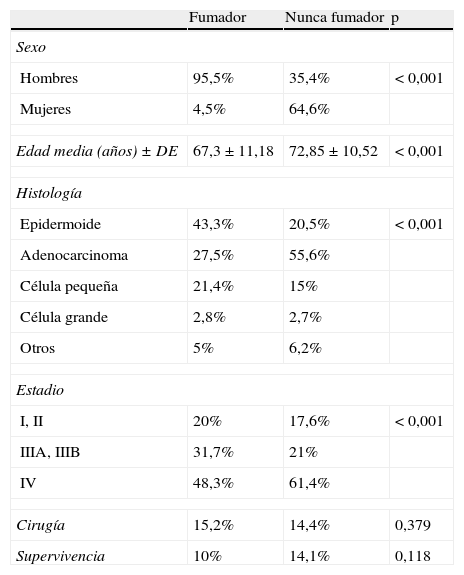
ResultadosCaracterísticas demográficasSe diagnosticó CP en 2.161 pacientes, de los cuales 396 (18,3%) eran CPNF. De estos, 140 (35,4%) eran hombres y 256 (64,6%) mujeres. Las principales características de los pacientes, diferenciando en función del hábito tabáquico, se recogen en la tabla 1.
Características epidemiológicas y clínicas según el hábito tabáquico
| Fumador | Nunca fumador | p | |
| Sexo | |||
| Hombres | 95,5% | 35,4% | < 0,001 |
| Mujeres | 4,5% | 64,6% | |
| Edad media (años)±DE | 67,3±11,18 | 72,85±10,52 | < 0,001 |
| Histología | |||
| Epidermoide | 43,3% | 20,5% | < 0,001 |
| Adenocarcinoma | 27,5% | 55,6% | |
| Célula pequeña | 21,4% | 15% | |
| Célula grande | 2,8% | 2,7% | |
| Otros | 5% | 6,2% | |
| Estadio | |||
| I, II | 20% | 17,6% | < 0,001 |
| IIIA, IIIB | 31,7% | 21% | |
| IV | 48,3% | 61,4% | |
| Cirugía | 15,2% | 14,4% | 0,379 |
| Supervivencia | 10% | 14,1% | 0,118 |
DE: desviación estándar; Otros: adenoescamoso, indiferenciado, carcinoide; p: significación estadística de la comparación.
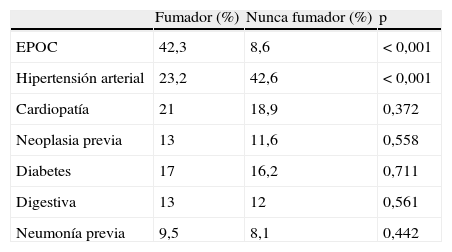
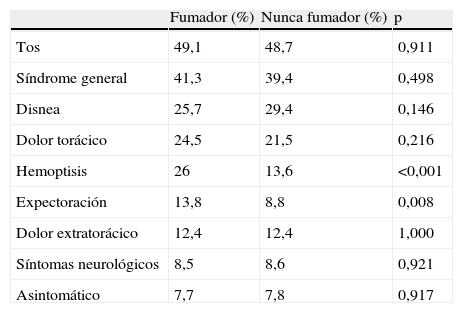
En el grupo de CPNF, las comorbilidades asociadas más frecuentes fueron hipertensión arterial (42,6%) y cardiopatía (19%), y en los fumadores, enfermedad pulmonar obstructiva crónica (EPOC) (42,3%) e hipertensión arterial (21%) (tabla 2). Los principales síntomas fueron tos y síndrome general en ambos grupos (tabla 3). Se realizó FBC en todos los pacientes con CPNF, encontrando signos directos o indirectos de neoplasia en la visión directa en 270 (68,2%). En los pacientes con CPNF el tratamiento recibido fue cirugía en el 14,4%, quimioterapia en el 48,5%, radioterapia en el 23%, y el 33,8% solo fue candidato a tratamiento paliativo. Los pacientes que recibieron radioterapia, en el 80% de los casos la intención de la misma fue paliativa.
Comorbilidades asociadas en pacientes fumadores y nunca fumadores
| Fumador (%) | Nunca fumador (%) | p | |
| EPOC | 42,3 | 8,6 | < 0,001 |
| Hipertensión arterial | 23,2 | 42,6 | < 0,001 |
| Cardiopatía | 21 | 18,9 | 0,372 |
| Neoplasia previa | 13 | 11,6 | 0,558 |
| Diabetes | 17 | 16,2 | 0,711 |
| Digestiva | 13 | 12 | 0,561 |
| Neumonía previa | 9,5 | 8,1 | 0,442 |
EPOC: enfermedad pulmonar obstructiva crónica; p: significación estadística de la comparación.
Síntomas a la presentación en pacientes fumadores y nunca fumadores
| Fumador (%) | Nunca fumador (%) | p | |
| Tos | 49,1 | 48,7 | 0,911 |
| Síndrome general | 41,3 | 39,4 | 0,498 |
| Disnea | 25,7 | 29,4 | 0,146 |
| Dolor torácico | 24,5 | 21,5 | 0,216 |
| Hemoptisis | 26 | 13,6 | <0,001 |
| Expectoración | 13,8 | 8,8 | 0,008 |
| Dolor extratorácico | 12,4 | 12,4 | 1,000 |
| Síntomas neurológicos | 8,5 | 8,6 | 0,921 |
| Asintomático | 7,7 | 7,8 | 0,917 |
p: significación estadística de la comparación.
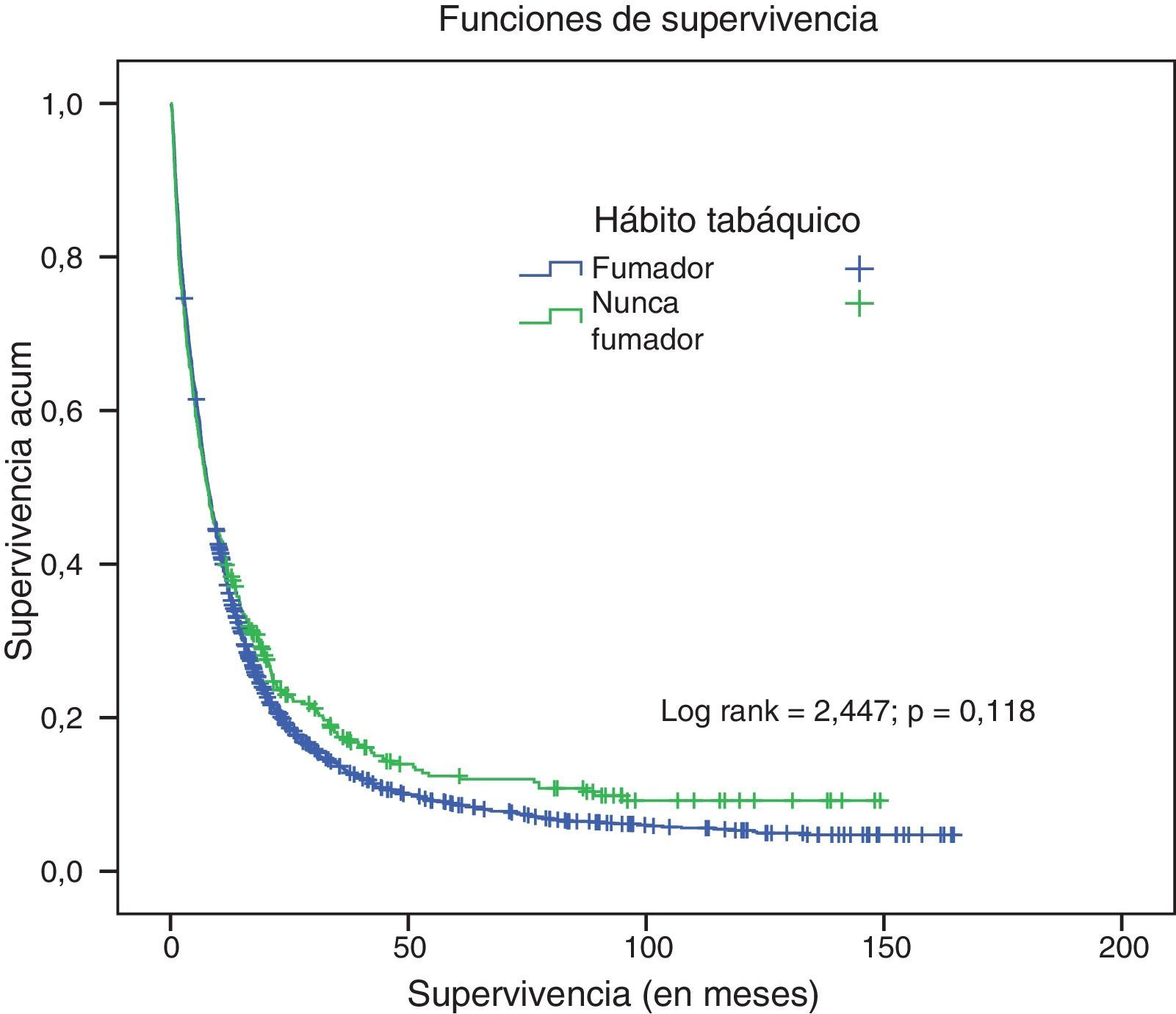
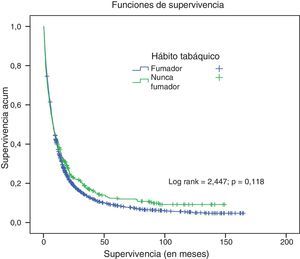
La supervivencia a los 5años para el conjunto de pacientes fue del 9,37%, con una mediana de 7,8meses (IC del 95%: 8,1-10,8). La supervivencia a los 5años en el grupo de nunca fumadores fue del 12,4% (mediana: 7,7meses; IC del 95%: 9,29-16,5), mientras que en los fumadores fue del 8,69% (mediana: 7,9meses; IC del 95%: 7,37-10,26). No hubo diferencias significativas de supervivencia entre los 2 grupos (rango logarítmico=2,47; p=0,11) (fig. 1).
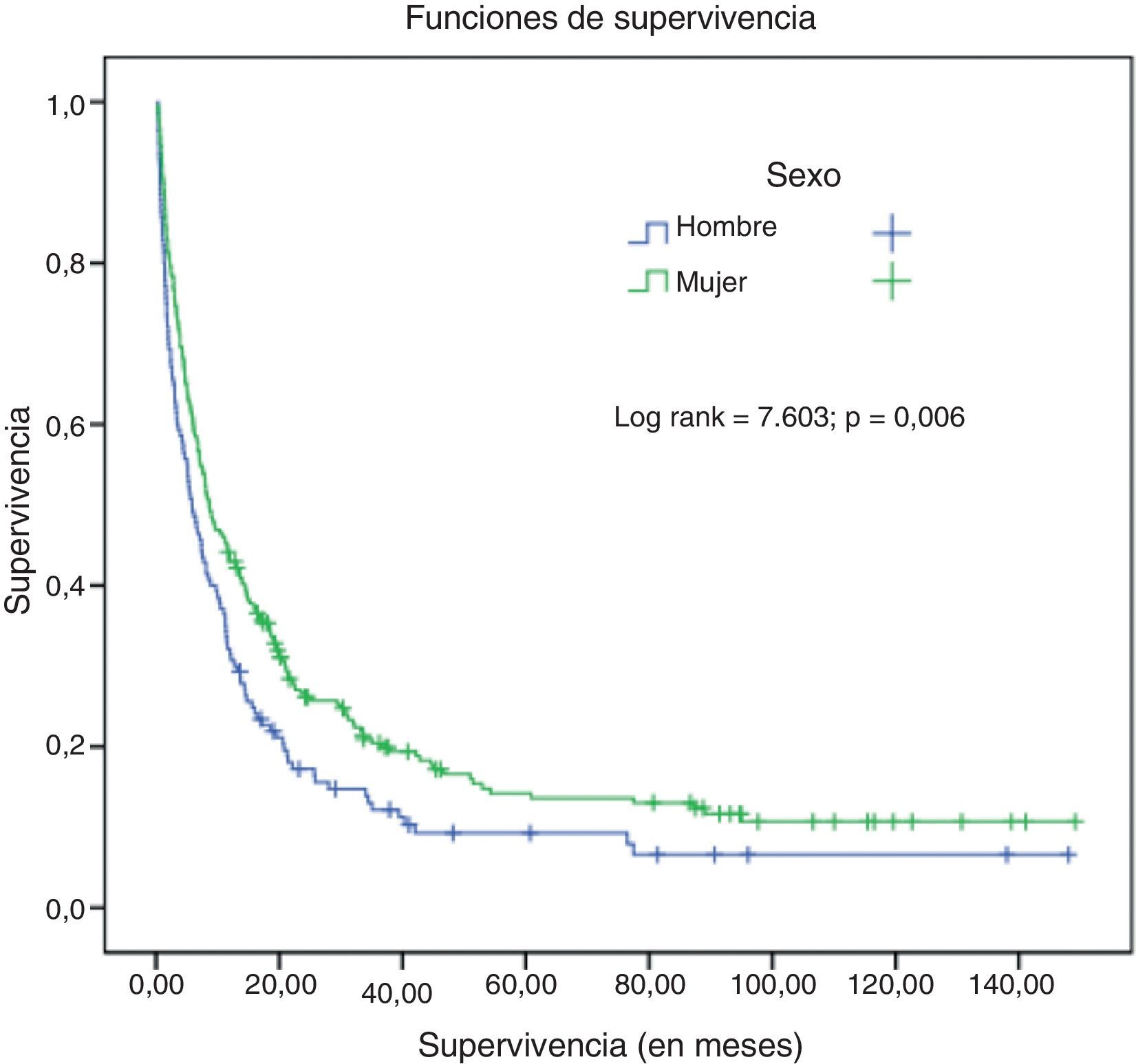
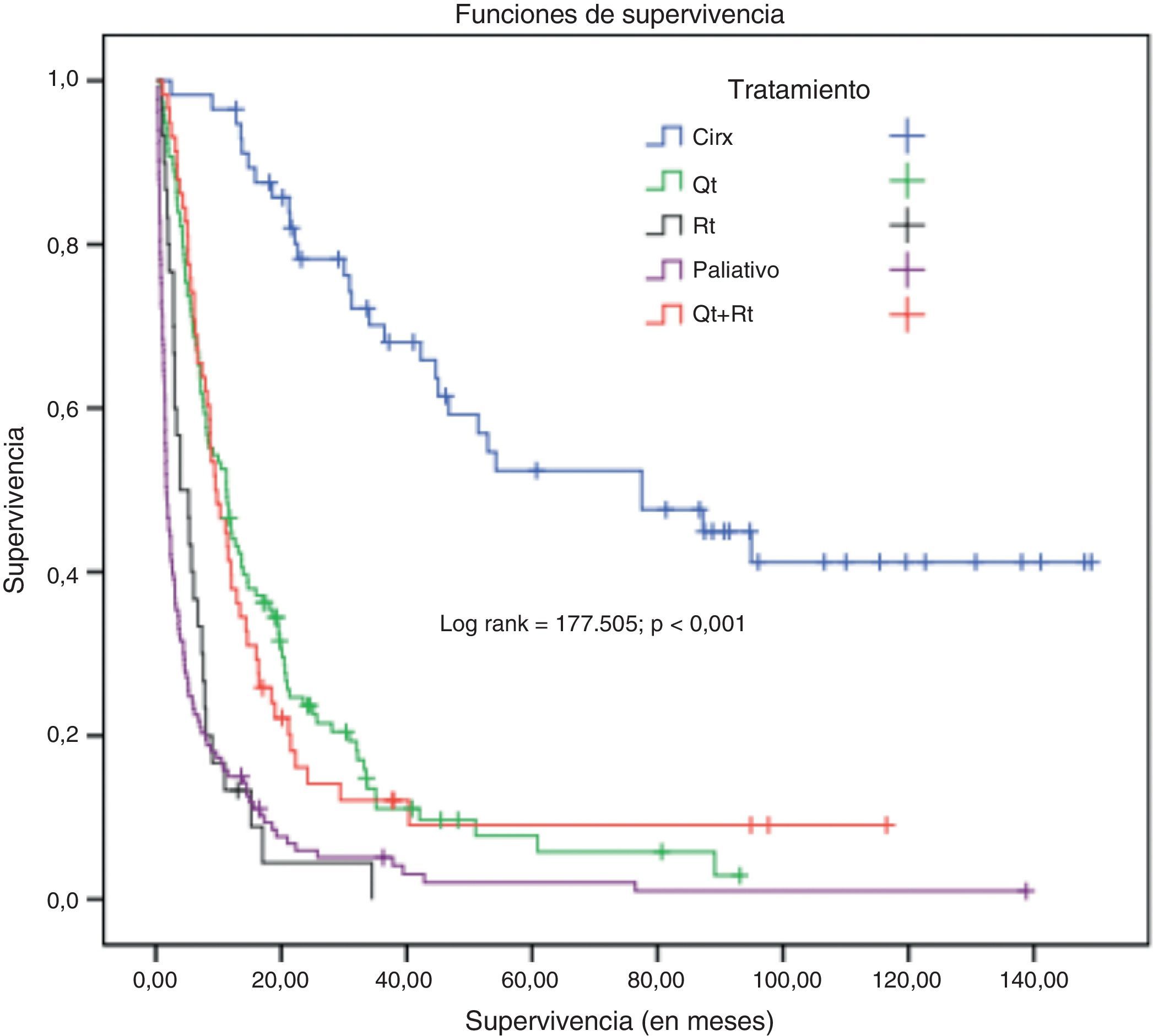
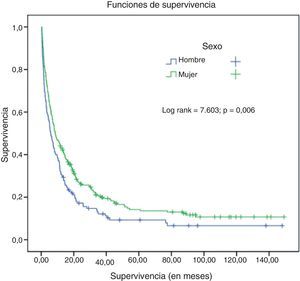
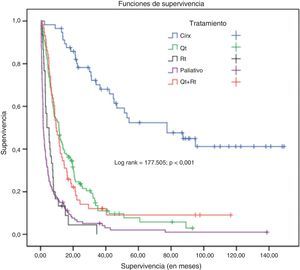
En el grupo de nunca fumadores hubo diferencias significativas de supervivencia en función del sexo (rango logarítmico=7,6; p=0,006) (fig. 2), del tipo histológico (rango logarítmico=15,8; p<0,001), de la edad (rango logarítmico=12,97; p<0,001), del estadio (rango logarítmico=69,88; p<0,001) y del tratamiento recibido (rango logarítmico=177,5; p<0,001) (fig. 3).
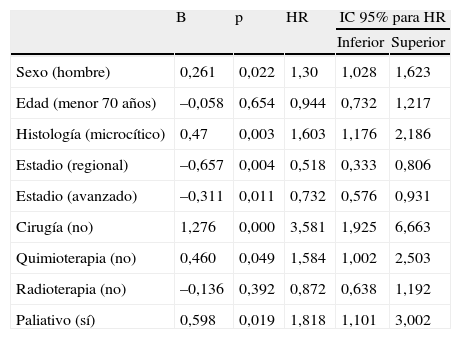
En el análisis multivariado de regresión de Cox, el riesgo de fallecer en los nunca fumadores fue significativamente mayor en el sexo masculino, en el subtipo microcítico, en los estadios avanzados y en la ausencia de tratamiento quirúrgico y quimioterápico (tabla 4).
Análisis multivariante de los factores pronósticos del cáncer de pulmón en pacientes nunca fumadores
| B | p | HR | IC95% para HR | ||
| Inferior | Superior | ||||
| Sexo (hombre) | 0,261 | 0,022 | 1,30 | 1,028 | 1,623 |
| Edad (menor 70 años) | –0,058 | 0,654 | 0,944 | 0,732 | 1,217 |
| Histología (microcítico) | 0,47 | 0,003 | 1,603 | 1,176 | 2,186 |
| Estadio (regional) | –0,657 | 0,004 | 0,518 | 0,333 | 0,806 |
| Estadio (avanzado) | –0,311 | 0,011 | 0,732 | 0,576 | 0,931 |
| Cirugía (no) | 1,276 | 0,000 | 3,581 | 1,925 | 6,663 |
| Quimioterapia (no) | 0,460 | 0,049 | 1,584 | 1,002 | 2,503 |
| Radioterapia (no) | –0,136 | 0,392 | 0,872 | 0,638 | 1,192 |
| Paliativo (sí) | 0,598 | 0,019 | 1,818 | 1,101 | 3,002 |
B: coeficiente de regresión de Cox; HR: hazard ratio; IC: intervalo de confianza; p: significación estadística de la comparación.
El tabaquismo es el principal factor etiológico responsable del desarrollo del CP. Sin embargo, el CP es también un grave problema sanitario en la población nunca fumadora, donde su incidencia está aumentando14, con el radón residencial y el tabaquismo pasivo como los principales factores de riesgo15. En la mayoría de las series de CP, el 15% de los hombres y alrededor del 53% de las mujeres no tienen antecedente de tabaquismo6. En nuestro trabajo, el porcentaje de pacientes con CPNF fue del 18,3%, con importantes diferencias en cuanto al sexo: el 7,7% hombres frente al 76,4% mujeres. Estas diferencias están de acuerdo con el hallazgo de que las mujeres nunca fumadoras tienen más riesgo de desarrollar CP que los hombres nunca fumadores16, lo cual podría explicarse por otros factores, como predisposición genética, tabaquismo pasivo o exposiciones ambientales.
En nuestra serie, a diferencia de los pacientes fumadores en los cuales la estirpe histológica más frecuente fue el carcinoma escamoso, en los nunca fumadores fue el adenocarcinoma: 55,6% de los casos, porcentaje similar al observado en otros trabajos17. Los adenocarcinomas fueron más frecuentes en las mujeres, independientemente del hábito tabáquico15. Y entre la población nunca fumadora, en gran parte mujeres, los adenocarcinomas fueron más frecuentes que los carcinomas escamosos17. En estas diferencias histológicas entre fumadores y nunca fumadores se han implicado factores moleculares y genéticos; así, las mutaciones del receptor del factor de crecimiento epidérmico (EGFR) ocurren casi exclusivamente en nunca fumadores, y son más comunes en mujeres y en adenocarcinomas18,19. Asimismo se ha observado que las mutaciones en el oncogén K-ras son distintas en los pacientes nunca fumadores con respecto a los exfumadores o fumadores activos, ya que las translocaciones guanina por adenosina en los codones 12 y 13 de este oncogén son significativamente más frecuentes en los nunca fumadores20.
No está claro si el estadio en el momento del diagnóstico es diferente entre el CPNF y el CP en fumadores. En nuestro estudio, el 51,3% de los pacientes con CPNF se prtesentan en estadio avanzado (iv), porcentaje significativamente mayor que en los pacientes fumadores. Este hecho también fue descrito en la literatura, donde no es inhabitual que los pacientes con CPNF se diagnostiquen en estadios más avanzados21. Una posible explicación para este hallazgo es el mayor seguimiento médico que suelen precisar los pacientes fumadores, ya que tienen asociadas, con más frecuencia, comorbilidades como la EPOC, que implican un control clínico y radiológico más estrecho.
El diagnóstico tardío del CP condiciona que el número de pacientes que pueden recibir tratamiento quirúrgico sea bajo; en nuestra serie, el 14,4% en los no fumadores y el 15,2% en los fumadores. Por otra parte, el 48,5% recibieron tratamiento quimioterápico. Importantes diferencias han sido observadas en la tasa de respuesta con los inhibidores de tirosina-cinasa EGFR, tales como el gefitinib, que es más alta en los nunca fumadores que en los fumadores con CP avanzado no célula pequeña (36% versus 8%)22. Similares resultados se observaron con erlotinib (24,7% versus 3,9%)23.
La supervivencia del CP es baja, y en la mayoría de las series oscila entre el 6 y el 16%24-26. En nuestros pacientes con CPNF la supervivencia a 5años fue del 9,37%, y no se observaron diferencias significativas con la población fumadora. En este sentido, hay resultados dispares en la literatura. Así, Nordquist et al.27 encontraron mejor supervivencia en los pacientes no fumadores, mientras que Toh et al.28, al igual que en nuestro estudio, tampoco observaron diferencias en la supervivencia.
Uno de los resultados más llamativos de nuestro trabajo es que, en los pacientes nunca fumadores, las mujeres tuvieron una mejor supervivencia que los hombres; además, en el análisis multivariado se encontró que el sexo masculino tenía más riesgo de fallecer. En este sentido, los estudios muestran, resultados contradictorios; algunos trabajos encuentran que en el CP, el sexo femenino es un factor de buen pronóstico29, mientras que otros muestran una peor supervivencia y respuesta al tratamiento en las mujeres30. En un estudio previo de nuestro grupo31 no se observaron diferencias de supervivencia entre ambos sexos; sin embargo, en otro trabajo español reciente32 se observa una mejor supervivencia de las mujeres con CP, con diferencias en función del tipo histológico.
Por otra parte, nuestro estudio presenta algunas limitaciones. Primero, debido a su carácter retrospectivo no se analizaron otros posibles factores etiológicos como la exposición a radón o el tabaquismo pasivo, que son considerados la primera y segunda causa de CPNF, respectivamente8. A este respecto, nuestro grupo está participando en un estudio multicéntrico en donde se aborda esta relación causal, habiéndose observado que la concentración de radón residencial era 3veces más elevada en el domicilio de los pacientes que en la población control, según resultados preliminares ya publicados9. En segundo lugar, el CP con mutaciones EGFR ocurre casi exclusivamente en nunca fumadores con adenocarcinoma20. Debido a que el análisis de estas mutaciones en muestras de biopsia se realiza de manera reciente en nuestro centro, no se pudo estudiar la influencia del tratamiento con inhibidores de tirosina-cinasa EGFR en el pronóstico de los pacientes.
En conclusión, nuestro estudio confirma que el CPNF tiene características clínicas diferenciales frente al CP en fumadores, observándose en el 18,3% de pacientes, con un claro predominio del sexo femenino, estadios avanzados al diagnóstico y mayoritariamente adenocarcinomas. Por otra parte, no encontramos diferencias significativas en la supervivencia. Consideramos, por tanto, que debería estudiarse este grupo de pacientes en mayor profundidad, tanto desde el punto de vista de los factores etiológicos, como del de la respuesta a terapias personalizadas en pacientes con determinadas mutaciones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.