El síndrome de apneas-hipopneas del sueño (SAHS) provoca consecuencias sobre la salud, pero el impacto del SAHS sobre la salud laboral ha sido escasamente estudiado. El objetivo fue evaluar la influencia del SAHS en la presencia de accidentes laborales, absentismo y productividad laboral.
MétodoUn total de 182 pacientes con SAHS y 71 personas sin SAHS contestaron a la escala de somnolencia de Epworth, el índice de calidad de sueño de Pittsburgh, el índice de impacto de la enfermedad en la productividad laboral y algunas preguntas sobre la frecuencia de accidentes laborales y el número de días de bajas laboral por enfermedad. Los participantes fueron clasificados mediante polisomnografía en un grupo con o sin SAHS.
ResultadosLos pacientes con SAHS presentaron más bajas laborales >30días (16,6% vs 7%; p=0,049) y una menor productividad laboral (63,80% vs 83,20%; p=0,000) respecto a las personas sin SAHS, aunque la proporción de accidentes laborales fue similar (27,4% vs. 25,4%; p>0,05). Ninguna de las variables asociadas al SAHS se relacionó con los accidentes laborales. Se evidenció una asociación entre el absentismo y el diagnóstico de SAHS, y entre este último, el distrés psicológico y la productividad laboral.
ConclusionesEl SAHS provoca limitaciones en la vida laboral de los pacientes, con un número más elevado de bajas laborales y una menor productividad. El diagnóstico de SAHS fue la variable con mayor influencia en la vida laboral de los pacientes.
Obstructive sleep apnea-hypopnea syndrome (OSAHS) has health-related outcomes, but the impact of OSAHS on occupational health has been scarcely studied. The aim of this study was to evaluate the effect of OSAHS on workplace accidents, absenteeism and productivity.
MethodOne hundred eighty-two OSAHS patients and 71 healthy subjects completed the Epworth Sleepiness Scale, the Pittsburgh Sleep Quality Index and the Spanish IMPALA (Impact of Disease on Work Productivity) index and answered various questions on workplace accidents and sick leave. Participants were classified to an OSAHS group or a non-OSAHS group according to polysomnography results.
ResultsPatients with OSAHS had more sick leave lasting longer than 30days (16.6% vs. 7%, P=.049) and lower productivity (63.80% vs. 83.20%, P=.000) than subjects without OSAHS, although the rate of workplace accidents was similar in both groups (27.4% vs 25.4%; P>.050). None of the OSAHS-related variables was associated with workplace accidents. A diagnosis of OSAHS was related with absenteeism. Psychological distress and OSAHS were related with productivity.
ConclusionsOSAHS causes limitations in the working lives of patients and leads to a higher incidence of sick leave and lower productivity. A diagnosis of OSAHS was the variable with most influence on the working lives of patients.
El síndrome de apneas-hipopneas del sueño (SAHS) es un trastorno respiratorio muy común en las sociedades industrializadas y está presente en un 24% de los varones y en el 9% de las mujeres de edad media1. Consiste en repetidos episodios de limitación o cese del flujo respiratorio durante el sueño que provocan microdespertares e hipoxemia intermitente, y comportan consecuencias negativas para la salud2; entre ellas, hipertensión arterial3 y enfermedades cardiovasculares4,5.
Los pacientes con SAHS presentan a menudo importantes limitaciones en las funciones cognitivas6 y un empeoramiento general de la calidad de vida7. La obesidad y la mala calidad del descanso asociadas a la enfermedad se relacionan con trastornos del humor como ansiedad y depresión8. Sin embargo, entre los síntomas más invalidantes de este síndrome está la excesiva somnolencia diurna. El cansancio, junto con los déficit de vigilancia y de atención, además de dificultar el funcionamiento diario, contribuye al aumento general de la mortalidad de los pacientes con SAHS, ya que comporta un aumento de riesgo de accidentes de tráfico9.
Solamente el 5-9% del total de los enfermos con SAHS están diagnosticados10, y el coste público de esta enfermedad para las sociedades occidentales es muy elevado11. Sin embargo, el SAHS tiene unos gastos difíciles de calcular, de tipo indirecto, debidos a las limitaciones en el trabajo, a los accidentes laborales y a la disminución de la productividad12.
Algunos estudios han evaluado el rendimiento en el trabajo de pacientes con SAHS, con resultados controvertidos. Se ha evidenciado un impacto negativo del síndrome sobre aspectos como la capacidad de concentración, la capacidad de organización del tiempo, el aprendizaje de nuevas tareas y el desarrollo de tareas monótonas13,14. En otra investigación se observó un mayor efecto del SAHS sobre las funciones laborales cuando se asoció a excesiva somnolencia diurna15,16. En estudios de cohorte, con algunas limitaciones metodológicas, se observó una mayor frecuencia de bajas laborales entre los pacientes con síntomas sugestivos de un SAHS17,18. Sin embargo, no hay conclusiones robustas respecto a la relación entre SAHS y absentismo laboral19.
En cuanto al riesgo de los pacientes con SAHS de padecer accidentes laborales, algunos autores han encontrado una relación entre los síntomas de SAHS y unas elevadas tasas de accidentes en el trabajo. Lindberg et al.20, en un estudio prospectivo, demostraron que las personas que presentaban ronquidos y somnolencia diurna tenían un riesgo 2 veces superior de padecer accidentes laborales respecto a las personas sin estos síntomas. En otras investigaciones desarrolladas con muestras amplias de población general21, de conductores profesionales22,23 o de trabajadores rurales24 se encontró que algunos síntomas de SAHS, como el ronquido, las pausas respiratorias durante el sueño o la somnolencia diurna, evaluados por medio de preguntas o de cuestionarios, estaban asociados a un mayor riesgo de accidentes laborales. Sin embargo, son pocos los estudios que han evaluado la tasa de accidentes laborales en pacientes con diagnóstico inequívoco de SAHS.
Dada la falta de consenso entre los diferentes trabajos que han investigado la productividad y los accidentes laborales en pacientes con SAHS, se diseña una investigación de tipo ex post-facto, descriptivo transversal, que tenga como objetivo comparar la productividad laboral, la tasa de bajas laborales y accidentes en el trabajo en una muestra de pacientes con SAHS respecto a un grupo de personas sin este trastorno. Para lograr este objetivo, la prueba de sueño se ha realizado con polisomnografía, prueba gold standard para estudios de sueño, tanto para el grupo clínico como para el grupo control. La hipótesis de este estudio es que los participantes del grupo clínico presentarán unas tasas de accidentes laborales y de bajas laborales superiores al grupo control. Además, los pacientes con SAHS tendrán una productividad laboral inferior respecto a las personas sanas. Para la redacción de este manuscrito se han seguido las normas indicadas por Hartley25.
MétodoLos datos de este estudio se recogieron entre 2010 y 2012 en 2 unidades de sueño de hospitales del norte y sur de España. La muestra estuvo compuesta por 259 individuos que acudieron a la unidad de sueño y consecutivamente fueron estudiados mediante polisomnografía. Los participantes eran trabajadores activos o parados con un periodo máximo de 6meses y firmaron el consentimiento informado; únicamente 6 de ellos rechazaron participar en el estudio. De los 253 restantes, 204 fueron hombres y 49 mujeres, con una edad comprendida entre los 22 y los 65 años, con una media de 46,85±9,5años. El grupo clínico estuvo formado por 182 enfermos diagnosticados de SAHS, y el grupo control, por 71 personas sin este trastorno. Se excluyeron a pacientes diagnosticados de otros trastornos del sueño, enfermedades limitantes graves, adicción al alcohol u otras drogas o en tratamiento con fármacos neurolépticos, tranquilizantes u otros medicamentos que puedan alterar el sueño o producir excesiva somnolencia diurna.
InstrumentosTodos los participantes contestaron a un cuestionario que recogía las informaciones relativas a los datos sociodemográficos, de salud general y a las características del trabajo como horarios, número de horas de trabajo, turnos y tipología de contrato laboral. Se evaluó también la excesiva somnolencia diurna con la escala de somnolencia de Epworth (ESE)26 y la calidad subjetiva de sueño con el índice de calidad de sueño de Pittsburgh (PSQI)27. Los trastornos emocionales fueron evaluados con la escala hospitalaria de ansiedad y depresión (HADS)28. Fue considerada la suma entre las 2 subescalas y se usó un punto de corte de 14 para determinar la presencia de distrés psicológico. En la encuesta se incluyeron algunas preguntas para evaluar el número de días de baja laboral por enfermedad y la presencia de accidentes laborales en el último año y medio. La productividad laboral fue evaluada con el índice de impacto de la enfermedad en la productividad laboral (IMPALA)29, que consta de 7 ítems que cubren distintos aspectos del impacto laboral de los problemas de salud, como la dificultad de cumplir con la programación rutinaria, realizar el trabajo sin tener que hacer pausas para descansar, hacer el trabajo sin cometer errores, respetar los plazos. La escala de respuesta tiene un recorrido desde 1 (impacto laboral durante todo el tiempo o la mayor parte del tiempo de la jornada laboral) hasta 4 (en ningún momento). La puntuación total transformada oscila desde 0 (peor productividad laboral posible) hasta 100 (productividad laboral máxima).
ProcedimientoEl SAHS fue diagnosticado por medio de un estudio de sueño de noche completo con polisomnografía convencional. En ambas áreas sanitarias se utilizó el mismo tipo de metodología: 3 canales de electroencefalograma (F4-M1, C4-M1 y O2-M1), 2 canales de electrooculograma, 2 canales de electromiografía submentoniana, 2 situados en la región tibial y un canal de electrocardiograma. Se analizaron también la SaO2, el pulso y la frecuencia de los ronquidos. El flujo aéreo se midió por medio de una cánula de presión y un termistor, y el esfuerzo torácico y abdominal con bandas elásticas. Los estudios de sueño fueron analizados manualmente por profesionales especializados según las recomendaciones de la American Academy of Sleep Medicine30. El diagnóstico de SAHS se determinó mediante el índice de apnea-hiponea (IAH), y se consideró que, en un paciente con síntomas, un valor ≥5 es diagnóstico de SAHS. Los participantes al estudio contestaron a la encuesta antes de acostarse para el estudio de sueño.
La información relativa al nivel de educación se organizó en 5 categorías (sin estudios, primarios, secundarios, formación profesional, estudios universitarios). La tipología de trabajo fue clasificada según la clasificación internacional uniforme de ocupaciones (CIUO-08)31 y dividido en 10 grupos de profesiones. La presencia de otras enfermedades como hipertensión, diabetes, hipercolesterolemia, enfermedades cardiovasculares, pulmonares, endocrinas y/o neurológicas fue evaluada con algunas preguntas en la encuesta. La presencia de comorbilidades fue definida por la presencia de al menos una de las enfermedades previamente citadas. También se preguntó a los participantes sobre sus hábitos de consumo de tabaco, alcohol y medicamentos. La somatización del estrés fue definida por la presencia de al menos un síntoma, como malestar estomacal, dolor de cabeza, dolor u opresión en el pecho, falta de aire o tensión muscular. Dado que el número de bajas laborales por enfermedad no presentó una distribución normal, este dato se trasformó en una variable cualitativa. Para esta transformación, el absentismo se definió como el número de bajas laborales por enfermedad iguales o superiores a 30días en el último año.
Las características de la muestra fueron expresadas en medias y desviaciones típicas. Para hacer comparaciones entre grupo clínico y grupo control con respecto a la presencia de accidentes laborales y a las tasas absentismo, se empleó el test del Chi-cuadrado de Pearson, mientras que para el impacto de la enfermedad en la productividad laboral se utilizó la t de Student. En todos los estadísticos los contrastes fueron bilaterales, considerándose significativos los valores de p<0,05. Para analizar la influencia de las variables relativas al diagnóstico y a los síntomas de SAHS sobre la presencia de accidentes laborales y de absentismo se utilizó un análisis de regresión logística y los datos se presentaron como odds ratios (OR) con intervalos de confianza (IC) al 95%. Para analizar la influencia de las variables estudiadas en la productividad laboral se empleó un modelo de regresión lineal. Se utilizó el paquete estadístico SPSS 20.0.
El proyecto fue aprobado por el Comité Ético de Investigación Clínica de las áreas sanitarias participantes en el estudio. La inclusión en el estudio fue totalmente voluntaria, los sujetos fueron informados debidamente de los objetivos y firmaron el consentimiento informado.
ResultadosLas características de los 253 participantes al estudio, clasificados en grupo clínico con diagnóstico de SAHS (n=182; IAH=42,6±28,4) y grupo control sin SAHS (n=71; IAH=2,1±1,7) se muestra en la tabla 1. El grupo con SAHS resultó diferente respecto al grupo control solamente en relación al sexo, al índice de masa corporal y a la distribución en algunas categorías laborales, como las de los profesionales científicos e intelectuales. El tipo de jornada fue similar en ambos grupos del estudio. Los pacientes con SAHS tuvieron más frecuentemente hipertensión que las personas del grupo control, así como un grado mayor de distrés psicológico que los sujetos sin SAHS.
Características sociodemográficas y clínicas de los participantes en el estudio
| Características | Grupo | p | |
|---|---|---|---|
| SAHS (n=182) | Controles (n=71) | ||
| Edad, años | 47±9 | 46±10,5 | 0,263 |
| Sexo, hombres, n (%) | 157 (86,2) | 47 (66,7) | 0,001 |
| IMC | 30,5±5,4 | 26,88±4,6 | 0,001 |
| Educación, n (%) | 0,405 | ||
| Sin estudios | 5 (2,8) | 2 (2,8) | NS |
| Primaria | 55 (30,4) | 20 (28,2) | NS |
| Secundaria | 42 (23,2) | 15 (21,1) | NS |
| Formación profesional | 43 (23,8) | 12 (16,9) | NS |
| Estudios universitarios | 36 (19,9) | 22 (31,0) | NS |
| Tipo de trabajo, n (%) | 0,009 | ||
| Directores y gerentes | 0 (0) | 0 (0) | NA |
| Profesionales científicos e intelectuales | 10 (5,7) | 14 (20,3) | 0,001 |
| Técnico y profesionales de nivel medio | 28 (16,1) | 8 (11,6) | NS |
| Personal de apoyo administrativo | 1 (0,6) | 0 (0) | NS |
| Trabajador de los servicios | 32 (18,4) | 15 (21,7) | NS |
| Agricultor/pescador | 6 (3,4) | 0 (0) | NS |
| Oficiales, operarios y artesanos | 3 (1,7) | 0 (0) | NS |
| Operadores de instalaciones | 71 (40,8) | 20 (29) | NS |
| Ocupaciones elementales | 16 (9,2) | 11 (15,9) | NS |
| Ocupaciones militares | 7 (4,0) | 1 (1,4) | NS |
| Horario de trabajo: tipo de jornada, n (%) | 0,262 | ||
| Jornada continua | 98 (54,4) | 44 (62) | NS |
| Jornada partida | 57 (31,7) | 18 (25,4) | NS |
| Horas irregulares | 25 (13,9) | 8 (11,3) | NS |
| Consumo elevado de alcohol | 19 (10,4) | 6 (8,5) | 0,595 |
| Tabaquismo | 28 (15,6) | 9 (12,7) | 0,120 |
| Comorbilidades, n (%) | |||
| Hipertensión | 50 (27,5) | 10 (14,1) | 0,024 |
| Diabetes | 12 (6,6) | 3 (4,2) | 0,474 |
| Hipercolesterolemia | 51 (28,0) | 19 (26,8) | 0,840 |
| Enfermedad cardiovascular | 10 (5,5) | 3 (4,2) | 0,681 |
| Enfermedad pulmonar | 7 (3,8) | 6 (8,5) | 0,136 |
| Enfermedad endocrina | 9 (4,9) | 5 (7) | 0,512 |
| Enfermedad neurológica | 5 (2,8) | 3 (4,2) | 0,551 |
| Uso habitual medicamentos, n (%) | 97 (53,9) | 32 (45,1) | 0,208 |
| Distrés psicológico, n (%) | 87 (48,3) | 23 (32,4) | 0,015 |
IMC: índice de masa corporal; NA: no aplicable; NS: no significativo.
Datos expresados en número absoluto y porcentaje para variables cualitativas, y en media±desviación estándar para variables cuantitativas.
Se ha obtenido el permiso de la Editorial Elsevier B. V. para la duplicidad de esta tabla.
En la tabla 2 se exponen las características de los participantes relacionadas con el SAHS y la valoración de la somnolencia diurna y la calidad de sueño percibida. Los pacientes con SAHS presentaron valores de excesiva somnolencia diurna superiores respecto al grupo control (p=0,021), pero los 2 grupos mostraron resultados similares respecto a las quejas de mala calidad de sueño evaluadas por el cuestionario de Pittsburgh (p=0,238).
Características de tipo subjetivo y objetivo relacionadas con somnolencia y trabajo de los participantes
| Variables | Grupo | p | |
|---|---|---|---|
| SAHS (n=182) | Control (n=71) | ||
| Presencia de estrés físico en el trabajo, n (%) | 99 (60,7) | 40 (57,1) | 0,608 |
| Presencia de algún síntoma de somatización del estrés, n (%) | 51 (33,6) | 16 (22,5) | 0,095 |
| Excesiva somnolencia diurna | 10,3±5,3 | 8,55±4,7 | 0,021 |
| Calidad de sueño subjetiva (índice de Pittsburgh) | 7,9±3,9 | 7,3±3,72 | 0,238 |
Datos expresados en número absoluto y porcentaje para variables cualitativas, y en media±desviación estándar para variables cuantitativas.
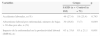
En la tabla 3 se expresan las diferencias entre el grupo con SAHS y el grupo control en los aspectos relacionados con repercusión laboral. En ambos grupos se observan porcentajes similares en cuanto a siniestralidad laboral. No obstante, hay que destacar que los pacientes con SAHS mostraron un número significativamente elevado de absentismo y menor productividad laboral.
Comparación de accidentes laborales, absentismo y productividad laboral de los sujetos con y sin SAHS
| Variables | Grupo | p | |
|---|---|---|---|
| SAHS (n=182) | Control (n=71) | ||
| Accidentes laborales, n (%) | 49 (27,4) | 18 (25,4) | 0,745 |
| Absentismo laboral por enfermedad, número de bajas>30 días por año, n (%) | 30 (16,6) | 5 (7) | 0,049 |
| Impacto de la enfermedad en la productividad laboral (IMPALA) | 63±33,6 | 83±21,1 | 0,001 |
Datos expresados en media±desviación estándar para variables cuantitativas, y en número y porcentaje para las variables cualitativas.
Se construyó un modelo de regresión logística en el que se incluyó al menos la edad, el sexo, la excesiva somnolencia diurna, la calidad de sueño subjetiva y la pertenencia al grupo casos/controles. Para evaluar la existencia de accidentes laborales, las únicas variables que tuvieron interés en el modelo fueron el uso de medicamentos, la presencia de factores de estrés físico en el trabajo y nivel social; el modelo obtuvo una R2 ajustada de 0,126 (p=0,001), siendo la presencia de los factores de estrés físico la única variable que se asoció independientemente con la siniestralidad laboral (OR=0,347; IC: 0,167-0,718; p=0,004). En cuanto al absentismo laboral, las variables significativas fueron la pertenencia al grupo SAHS/controles y calidad de sueño subjetiva (R2 ajustada=0,045; p=0,048), si bien se observó que únicamente la pertenencia al grupo con SAHS influyó independientemente en el absentismo laboral (OR=2,718; IC: 1,004-7,356; p=0,049). Con respecto a la productividad laboral, se utilizó un modelo de regresión lineal, y la edad, la calidad de sueño subjetiva, el distrés psicológico, la pertenencia al grupo casos/controles y el IAH fueron las variables aceptadas por el modelo. Este modelo mostró una R2 ajustada de 0,133, F=7,412 (p=0,000), observándose que el diagnóstico de SAHS (coeficiente β=0,251; p=0,002) y el distrés psicológico (coeficiente β=–0,249; p=0,001) explicaban de forma independiente la productividad laboral.
DiscusiónEn este estudio se ha observado que los pacientes con SAHS no presentaron un número significativamente más elevado de accidentes laborales, aunque sí mostraron, respecto al grupo sin SAHS, mayores porcentajes de absentismo de larga duración, niveles de productividad inferiores y un elevado distrés psicológico. Estos hallazgos son relevantes y confirman al SAHS como una enfermedad con una importante repercusión social y económica.
Por otra parte, los pacientes con SAHS presentaron una productividad laboral más baja, hecho que se refrendó en el análisis multivariante. Este resultado ha sido aportado por Swanson et al.32, que mediante una encuesta sobre los síntomas de SAHS observaron que las personas con un elevado riesgo de padecer esta enfermedad presentaban problemas de concentración y de organización en el trabajo, además de una disminución en la productividad laboral. En esta línea, Grunstein et al.33 encontraron que la somnolencia asociada al riesgo de padecer trastornos respiratorios durante el sueño era el factor principal para determinar la disminución de productividad laboral y de las prestaciones laborales, aunque la muestra estaba compuesta por personas obesas y, por tanto, susceptibles de presentar otros trastornos del sueño asociados a obesidad. Nena et al.34 utilizaron la escala de productividad de Endicott sin encontrar relación con la gravedad del SAHS o con la calidad de sueño, aunque hay que tener en cuenta que la muestra estuvo compuesta únicamente por pacientes con SAHS. Por tanto, son pocos los estudios que han investigado la productividad laboral en pacientes con SAHS, comparado con grupo control, y utilizando cuestionarios estandarizados. En nuestro estudio, además, la presencia de distrés psicológico empeoró la productividad laboral de los pacientes con SAHS. Este aspecto ha sido poco estudiado en la literatura científica.
Respecto a los días de baja por enfermedad, en nuestro trabajo se evidenció una mayor tasa de absentismo de larga duración entre los pacientes con SAHS. Este resultado se ha observado en otras investigaciones. En un estudio de Sivertsen et al.18 se demostró que las personas con síntomas de SAHS presentaron más a menudo bajas laborales superiores a 8semanas; igualmente otros autores han sugerido que el SAHS se asocia con un mayor riesgo de baja por enfermedad y pensión de invalidez17. En diferentes estudios se ha enfatizado la importancia de la somnolencia como factor que determina el absentismo laboral18,32,35, aunque algunos de estos trabajos presentan algunas limitaciones. Por ejemplo, Sivertsen et al.18,35 utilizaron el cuestionario de sueño de Karolinska pero sin realizar ninguna prueba objetiva de sueño; Accattoli et al.13 emplearon únicamente poligrafía como prueba de sueño, y para la evaluación del rendimiento laboral utilizaron solo algunas preguntas relacionadas con dificultades encontradas en el trabajo.
En nuestros pacientes, el número de accidentes laborales no resultaron estadísticamente superiores respecto a los controles. En concordancia con el presente estudio, Karimi et al.36 observaron unas tasas de accidentes laborales similares en pacientes con SAHS respecto a los participantes sanos. En otro contexto, Accattoli et al.13 compararon la frecuencia de accidentes laborales en trabajadores sanos respecto a los diagnosticados de SAHS y comprobaron que los administrativos con SAHS grave presentaban un mayor porcentaje de accidentes laborales respecto a los controles del mismo sector, aunque hay que subrayar que este colectivo tuvo mayor siniestralidad que los trabajadores de otras áreas sin SAHS. Igualmente, se ha aportado que los trabajadores con trastornos respiratorios tienen un riesgo superior de accidentabilidad laboral37; sin embargo, para la clasificación de los sujetos se utilizó un registro de oximetría, prueba no recomendada para realizar el diagnóstico de certeza de SAHS.
En conclusión, en nuestro estudio, realizado en una amplia muestra de sujetos, se ha empleado una metodología rigurosa mediante cuestionarios validados para estudiar la productividad laboral y la calidad de sueño percibida, y se ha aplicado la polisomnografía como prueba de referencia en estudios de sueño. Los hallazgos más relevantes demuestran la relación del SAHS con la baja productividad laboral, un aumento de bajas laborales superiores a 30días y un mayor grado de distrés psicológico. Estos resultados tienen una clara aplicación que debe ser investigada en la práctica clínica, y que demuestra la implicación del SAHS en la salud laboral de los pacientes.
FinanciaciónEste trabajo ha sido posible gracias a la financiación de una beca de Formación de Personal Docente e Investigador de la Junta de Andalucía.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Este trabajo ha sido realizado gracias a una beca de formación predoctoral de Personal Docente e Investigador en áreas de conocimiento consideradas deficitarias, concedida por la Consejería de Economía, Ciencia y Empleo de la Junta de Andalucía, a Dña. Ottavia Guglielmi para el Departamento de Personalidad, Evaluación y Tratamiento Psicológico de la Facultad de Psicología, Universidad de Granada.