Describir y comparar desde una perspectiva de género el perfil social de los pacientes ingresados por agudizaciones de EPOC (AEPOC) en un servicio de neumología.
MetodologíaEstudio transversal en pacientes con AEPOC graves donde se recogieron variables demográficas, clínicas y de la esfera social (situación económica, cuidados, dependencia en las actividades básicas e instrumentales, riesgo social, sobrecarga de cuidador, uso de servicios sociales) utilizando cuestionarios e índices como Barthel, Lawton-Brody, Zarit, Barber y Gijón. Se realiza un análisis descriptivo de la situación sociosanitaria que se compara en función del género.
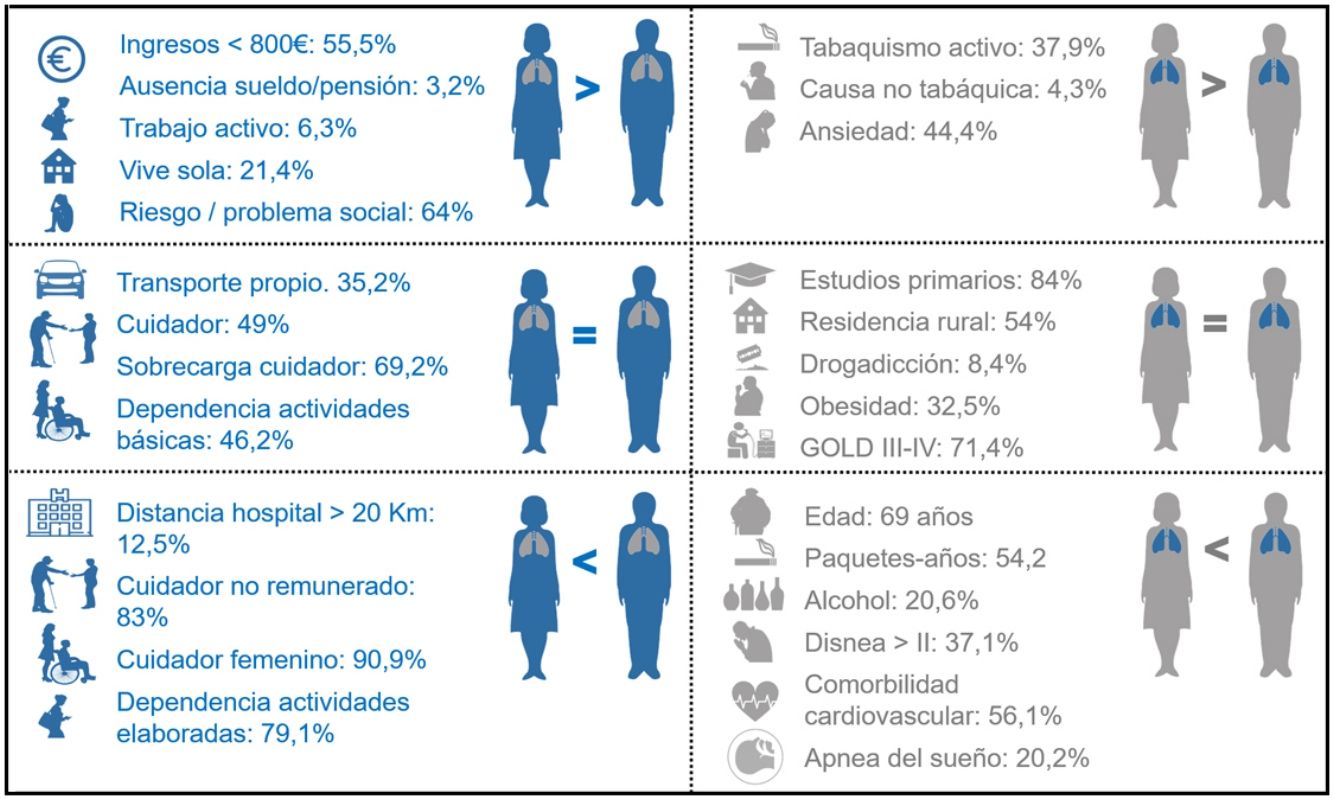
ResultadosSe incluyeron 253 pacientes, edad de 68,9±9,8años, 58 (23%) mujeres, FEV1 42,1±14,2% e índice de Charlson 1,8±0,9, 37,9% fumadores activos. El 55,2% cobran menos de 800€/mes, el 46,2% tienen alguna dependencia para actividades básicas y el 89,3% para actividades instrumentales, el 89% presentan fragilidad social y el 64% están en situación de problema/riesgo social. Disponen de cuidador el 49%: el 83% no formales y el 90,9% mujeres, con alguna sobrecarga en el 69,2%. El 21,4% viven solos. El 22,9% han contactado con los servicios sociales. Las mujeres con AEPOC son más jóvenes, fuman más activamente y tienen menos comorbilidades. Disponen de menos recursos económicos y ayuda y peor situación sociofamiliar, pero son menos dependientes para algunas actividades.
ConclusionesEl perfil social de los pacientes con AEPOC graves que ingresan en neumología es muy desfavorable, especialmente en las mujeres. Estas desigualdades parecen ir más allá de las diferencias de la expresión de la EPOC en función del género.
To describe and compare from a gender perspective the social profile of patients admitted to a respiratory unit for COPD exacerbations (COPDE).
MethodologyA cross-sectional study in patients with serious COPDE in which demographic, clinical, and social data (economic situation, care, dependency for basic and instrumental activities, social risk, caregiver overload, use of social services) were collected using questionnaires and indices such as Barthel, Lawton-Brody, Zarit, Barber, and Gijón. A descriptive analysis was made of patients’ social and healthcare situation, compared on the basis of gender.
ResultsWe included 253 patients, aged 68.9±9.8years, 58 (23%) women, FEV1 42.1±14.2%, and Charlson index 1.8±0.9; 37.9% were active smokers. In total, 55.2% had an income of less than €800/month, 46.2% had some dependency for basic activities, and 89.3% for instrumental activities, 89% presented social fragility, while 64% were in a situation of social problem/risk; 49% had a caregiver, 83% in a non-formal arrangement, 90.9% of whom were women, with some overload reported by 69.2%. A total of 21.4% lived alone, and 22.9% had contacted social services. Women with COPDE are younger, smoke more actively, and have fewer comorbidities. They have more scant economic resources and assistance and are in a poorer socio-familiar situation, but they are less dependent for some activities.
ConclusionsThe social profile of patients with serious COPDE admitted to respiratory units is very unfavorable, especially among women. These inequalities appear to go beyond differences in the expression of COPD, and are associated with gender.
La enfermedad pulmonar obstructiva crónica (EPOC) será, según la OMS, la tercera causa de mortalidad a nivel mundial en los próximos años1. Su prevalencia irá en aumento en las próximas décadas debido a la persistencia de un importante número de fumadores y al envejecimiento poblacional, ambas situaciones especialmente relevantes en la mujer1. En la historia natural de la EPOC las agudizaciones (AEPOC) son acontecimientos frecuentes, y muchos pacientes precisan ingreso hospitalario que conlleva un alto impacto para el paciente y para el sistema2-4. Caracterizar bien a los pacientes que ingresan por AEPOC parece clave en los planes de atención integral a la enfermedad para poder hacer un manejo más individualizado y eficiente2,5.
Las características demográficas y clínicas de estos pacientes son conocidas, pero la evidencia es más limitada cuando se refiere a las características sociales, abarcando en su dimensión términos como recursos disponibles, dependencia, discapacidad, riesgo social, fragilidad y autonomía6-8. La EPOC provoca limitaciones físicas y psíquicas progresivas que dificultan la realización de las actividades básicas e instrumentales de la vida diaria y determinan la necesidad de ayuda en tareas vitales, lo que puede deteriorar las relaciones sociales8-11. Es probable que el beneficio que puede obtenerse con su equilibrio pueda ser tan importante para el paciente como la mejora en su función pulmonar8,9. Los datos sociosanitarios disponibles son heterogéneos y basados sobre todo en pacientes atendidos de forma ambulatoria, en ancianos con importante pluripatología que han ingresado en servicios de medicina interna o fueron obtenidos hace más de una década12,13. La fragilidad social podría ayudar a predecir eventos como reingresos y mortalidad, que actualmente no es posible hacer con una fiabilidad adecuada únicamente con factores demográficos y clínicos13-16. De hecho, algunos documentos de atención integrada recomiendan su evaluación sistemática mediante determinados cuestionarios y escalas16,17.
Por otra parte, en los últimos años estamos asistiendo a un mayor interés entre la comunidad científica sobre los aspectos de género en la EPOC, centrados fundamentalmente en algunos campos de susceptibilidad, prevalencia, diagnóstico, comorbilidades y pronóstico, pero casi sin evaluar aspectos sociales19,20. Sin embargo, esta evaluación se considera clave en la planificación sanitaria en la era de la cronicidad21,22.
Conocer las características sociales, además de las demográficas y clínicas, de los pacientes con AEPOC graves y analizarlas en función del género permitirá tener una visión de la que no disponemos en este momento y que es necesaria para diseñar programas de atención más personalizados y eficientes.
MetodologíaEstudio transversal donde se describe el momento de inicio de una cohorte (cohorte SocioEPOC) de seguimiento de pacientes ingresados por agudización de la EPOC. Los pacientes se han reclutado de forma prospectiva y consecutiva en un hospital de tercer nivel. Este centro tiene una población de referencia de 375.000 habitantes de áreas tanto urbanas como rurales.
Para la metodología y la comunicación de resultados y se ha seguido la guía STROBE23.
Criterios de inclusiónSe incluyeron todos los pacientes con su ingreso índice (primer ingreso en el periodo de estudio) con el diagnóstico primario de AEPOC en el servicio de neumología a lo largo de un año (2 de enero-31 de diciembre de 2017).
Criterios de exclusiónSe excluyeron los casos que rechazaron participar y en los que se descartó el diagnóstico de EPOC durante su seguimiento o se hizo otro diagnóstico alternativo al de AEPOC (embolismo pulmonar, neumonía u otras patologías).
Para el diagnóstico de AEPOC y su exclusión se siguieron las recomendaciones de la Guía GesEPOC2.
Tras la estabilización del paciente, a las 72-96h del ingreso se les entregó la hoja de información al paciente y se solicitó su consentimiento para participar.
Recogida de informaciónMediante revisión de la historia clínica y una entrevista personal al paciente y a su cuidador se registraron variables sociodemográficas, antecedentes de tabaquismo o tabaquismo activo, y en no fumadores, la posible etiología de la EPOC (exposición significativa a biomasa o laboral o déficit de alfa-1-antitripsina), etilismo crónico (ingesta media diaria >70g de alcohol en el varón o >50g en la mujer), consumo de otras drogas, vacunación antigripal y antineumocócica, ingresos en el hospital por AEPOC y aislamiento de gérmenes en muestras respiratorias en el año previo, impacto de la EPOC mediante el cuestionario COPD Assessment Test (CAT)24, grado de disnea previo a la presente exacerbación según la escala modificada del Medical Research Council (mMRC)25, valor del FEV1 en la última espirometría realizada, valores de eosinófilos en la analítica del ingreso y presencia de anemia (hemoglobina <13g/dl en varones y <12g/dl en mujeres) y comorbilidades mediante el índice de Charlson26, la escala de Goldberg de ansiedad y depresión27 o la presencia de síndrome de apnea del sueño o fibrilación auricular.
Respeto a la esfera social, una trabajadora social experta recogió:
- •
Ingresos económicos mensuales (<o>800€) y tipo de la prestación (contributiva o no), si es que la tenían, y régimen laboral.
- •
Tipo de vivienda (piso, casa, residencia, pensión) y régimen de utilización.
- •
Unidad convivencial (vivía o dormía solo), si disponían de cuidador, y si este era o no remunerado. Si no era remunerado, si era un familiar (esposo/a, hijo/a, otro).
- •
Utilización previa de servicios de trabajo social municipales o de otros estamentos.
- •
Capacidad del paciente para realizar actividades básicas de la vida diaria (ABVD) mediante el índice de Barthel28.
- •
Capacidad del paciente para la realización de actividades instrumentales mediante el índice de Lawton y Brody29.
- •
Fragilidad y dependencia social mediante el cuestionario de Barber30.
- •
Situación social o familiar mediante la escala de Valoración Sociofamiliar de Gijón31.
- •
Sobrecarga del cuidador mediante el test de Zarit32.
En el material suplementario (Anexo) hay una breve descripción de estos 5 últimos índices y escalas y de su interpretación.
Con los datos recogidos y registrados se calcularon otras variables, como el índice de masa corporal y BODEX. Se agrupó en una única variable de todas las enfermedades cardiovasculares incluidas en el índice de Charlson y se le añadió fibrilación auricular. Con el FEV1 se clasificó a los pacientes según las guías GOLD33. Con los valores de índices y cuestionarios (mMRC, CAT, Charlson, Goldberg) se crearon otras variables dicotómicas indicadas en el apartado de resultados. Lo mismo se realizó para los índices y escalas sociales, en función de los puntos de corte recomendados28-32 (ver material suplementario [Anexo]).
El estudio fue aprobado por el Comité de Ética e Investigación de Galicia con el expediente 2016/524.
Análisis estadísticoSe realizó un análisis describiendo el número de casos y su porcentaje para las variables cualitativas y la media aritmética y su desviación típica para las cuantitativas. Con las variables categóricas se construyeron tablas de contingencia con el número de casos y su porcentaje y se compararon mediante la prueba de Ji-cuadrado (χ2) o el test exacto de Fisher. La comparación de variables cuantitativas se hizo mediante la t de Student.
La aproximación en todos los casos fue bilateral y el nivel de significación fue del 5%.
El análisis se hizo con el paquete estadístico IBM SPSS Statistics 21 (IBM Corporation, Armonk, NY).
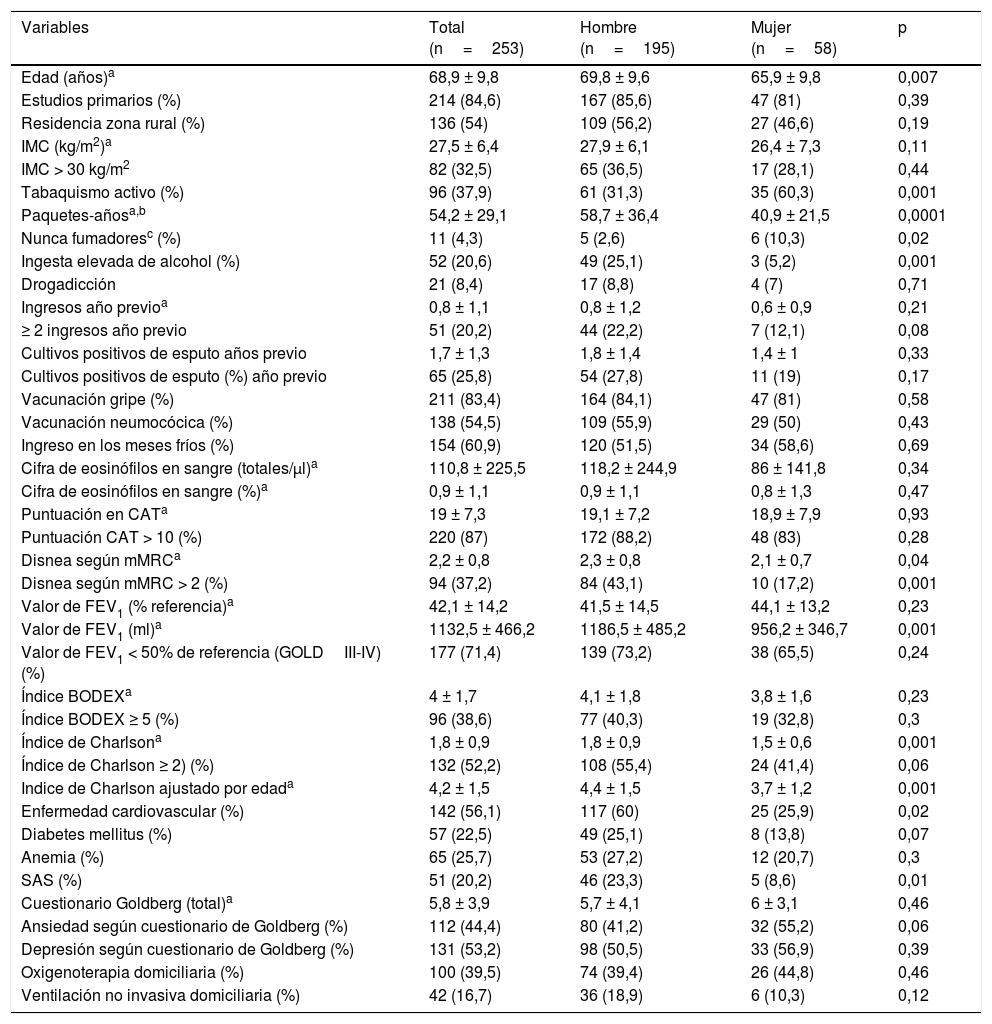
ResultadosSe incluyeron 253 pacientes, de los que 58 (23%) eran mujeres. Cinco (2 mujeres) no se pudieron incluir, 2 de ellos por su situación de gravedad y otros 3 porque rechazaron participar. Las características demográficas y clínicas del total de la muestra y por género se muestran en la tabla 1.
Características demográficas y clínicas de la muestra total y comparación en función del género
| Variables | Total (n=253) | Hombre (n=195) | Mujer (n=58) | p |
|---|---|---|---|---|
| Edad (años)a | 68,9 ± 9,8 | 69,8 ± 9,6 | 65,9 ± 9,8 | 0,007 |
| Estudios primarios (%) | 214 (84,6) | 167 (85,6) | 47 (81) | 0,39 |
| Residencia zona rural (%) | 136 (54) | 109 (56,2) | 27 (46,6) | 0,19 |
| IMC (kg/m2)a | 27,5 ± 6,4 | 27,9 ± 6,1 | 26,4 ± 7,3 | 0,11 |
| IMC > 30 kg/m2 | 82 (32,5) | 65 (36,5) | 17 (28,1) | 0,44 |
| Tabaquismo activo (%) | 96 (37,9) | 61 (31,3) | 35 (60,3) | 0,001 |
| Paquetes-añosa,b | 54,2 ± 29,1 | 58,7 ± 36,4 | 40,9 ± 21,5 | 0,0001 |
| Nunca fumadoresc (%) | 11 (4,3) | 5 (2,6) | 6 (10,3) | 0,02 |
| Ingesta elevada de alcohol (%) | 52 (20,6) | 49 (25,1) | 3 (5,2) | 0,001 |
| Drogadicción | 21 (8,4) | 17 (8,8) | 4 (7) | 0,71 |
| Ingresos año previoa | 0,8 ± 1,1 | 0,8 ± 1,2 | 0,6 ± 0,9 | 0,21 |
| ≥ 2 ingresos año previo | 51 (20,2) | 44 (22,2) | 7 (12,1) | 0,08 |
| Cultivos positivos de esputo años previo | 1,7 ± 1,3 | 1,8 ± 1,4 | 1,4 ± 1 | 0,33 |
| Cultivos positivos de esputo (%) año previo | 65 (25,8) | 54 (27,8) | 11 (19) | 0,17 |
| Vacunación gripe (%) | 211 (83,4) | 164 (84,1) | 47 (81) | 0,58 |
| Vacunación neumocócica (%) | 138 (54,5) | 109 (55,9) | 29 (50) | 0,43 |
| Ingreso en los meses fríos (%) | 154 (60,9) | 120 (51,5) | 34 (58,6) | 0,69 |
| Cifra de eosinófilos en sangre (totales/μl)a | 110,8 ± 225,5 | 118,2 ± 244,9 | 86 ± 141,8 | 0,34 |
| Cifra de eosinófilos en sangre (%)a | 0,9 ± 1,1 | 0,9 ± 1,1 | 0,8 ± 1,3 | 0,47 |
| Puntuación en CATa | 19 ± 7,3 | 19,1 ± 7,2 | 18,9 ± 7,9 | 0,93 |
| Puntuación CAT > 10 (%) | 220 (87) | 172 (88,2) | 48 (83) | 0,28 |
| Disnea según mMRCa | 2,2 ± 0,8 | 2,3 ± 0,8 | 2,1 ± 0,7 | 0,04 |
| Disnea según mMRC > 2 (%) | 94 (37,2) | 84 (43,1) | 10 (17,2) | 0,001 |
| Valor de FEV1 (% referencia)a | 42,1 ± 14,2 | 41,5 ± 14,5 | 44,1 ± 13,2 | 0,23 |
| Valor de FEV1 (ml)a | 1132,5 ± 466,2 | 1186,5 ± 485,2 | 956,2 ± 346,7 | 0,001 |
| Valor de FEV1 < 50% de referencia (GOLDIII-IV) (%) | 177 (71,4) | 139 (73,2) | 38 (65,5) | 0,24 |
| Índice BODEXa | 4 ± 1,7 | 4,1 ± 1,8 | 3,8 ± 1,6 | 0,23 |
| Índice BODEX ≥ 5 (%) | 96 (38,6) | 77 (40,3) | 19 (32,8) | 0,3 |
| Índice de Charlsona | 1,8 ± 0,9 | 1,8 ± 0,9 | 1,5 ± 0,6 | 0,001 |
| Índice de Charlson ≥ 2) (%) | 132 (52,2) | 108 (55,4) | 24 (41,4) | 0,06 |
| Indice de Charlson ajustado por edada | 4,2 ± 1,5 | 4,4 ± 1,5 | 3,7 ± 1,2 | 0,001 |
| Enfermedad cardiovascular (%) | 142 (56,1) | 117 (60) | 25 (25,9) | 0,02 |
| Diabetes mellitus (%) | 57 (22,5) | 49 (25,1) | 8 (13,8) | 0,07 |
| Anemia (%) | 65 (25,7) | 53 (27,2) | 12 (20,7) | 0,3 |
| SAS (%) | 51 (20,2) | 46 (23,3) | 5 (8,6) | 0,01 |
| Cuestionario Goldberg (total)a | 5,8 ± 3,9 | 5,7 ± 4,1 | 6 ± 3,1 | 0,46 |
| Ansiedad según cuestionario de Goldberg (%) | 112 (44,4) | 80 (41,2) | 32 (55,2) | 0,06 |
| Depresión según cuestionario de Goldberg (%) | 131 (53,2) | 98 (50,5) | 33 (56,9) | 0,39 |
| Oxigenoterapia domiciliaria (%) | 100 (39,5) | 74 (39,4) | 26 (44,8) | 0,46 |
| Ventilación no invasiva domiciliaria (%) | 42 (16,7) | 36 (18,9) | 6 (10,3) | 0,12 |
Causas: déficit de alfa-1-antripsina (1 hombre y 2 mujeres), ocupacionales (4 hombres y 2 mujeres) y por inhalación de biomasa (2 mujeres).
CAT: COPD Assessment Test; FEV1: volumen espiratorio forzado en el primer segundo; IMC: índice de masa corporal; mMRC: escala modificada del Medica Research Council; SAS: síndrome de apnea obstructiva del sueño.
Los pacientes tienen una edad media próxima a los 70años, la mayoría solo habían cursado estudios primarios y la mitad viven en el entorno rural. Cuatro residían en pensiones (1,6%) y 2 (0,8%) en residencias. La mayor parte presentan sobrepeso u obesidad, una EPOC funcionalmente grave y disnea en situación estable grado2-3 de la mMRC. En la gran mayoría la EPOC era de causa fundamentalmente tabáquica; casi el 40% de ellos siguen fumando activamente y una quinta parte beben alcohol de forma excesiva. Menos del 10% eran usuarios de drogas, estando la mayoría en programas de metadona, y solo 6 consumían de forma frecuente otros tóxicos, como heroína o cocaína. Aunque el índice de Charlson es bajo, algo más de la mitad de los casos tienen comorbilidades cardiovasculares, la mitad ansiedad o depresión, y entre un cuarto y un quinto, diabetes, apnea del sueño o anemia leve. El 40% reciben oxigenoterapia domiciliaria y el 15%, ventilación no invasiva.
Al compararlas en función del género, las mujeres son más jóvenes, la EPOC es de causa no tabáquica más frecuentemente, con un número de paquetes-años menor, fuman más activamente y beben menos de forma excesiva. A pesar de un FEV1 similar presentan un menor grado de disnea, comorbilidades cardiovasculares y apnea del sueño. Existen diferencias sin alcanzar significación estadística en un mayor grado de ansiedad y menos diabetes.
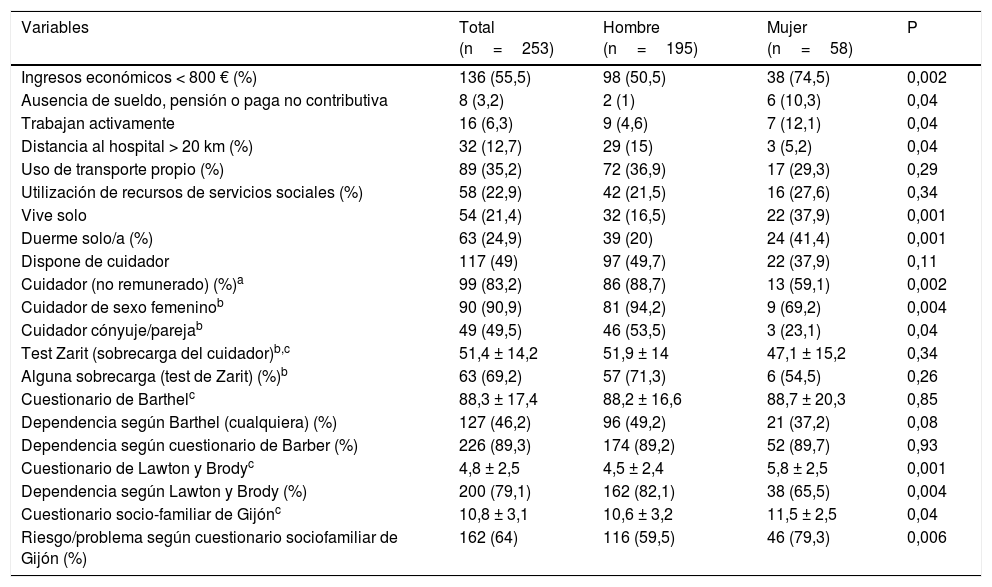
Con respecto a las características sociales (tabla 2 y T1S a T4S), de forma global, la mayoría de los pacientes son pensionistas y más de la mitad tienen ingresos mensuales inferiores a los 800€, la cuarta parte viven/duermen solos, casi la mitad presentan alguna dependencia para realizar alguna ABVD (52,5% moderada y 18,6% grave), el 90% para instrumentales y el 60% tienen algún riesgo/problema sociofamiliar. Sin embargo, únicamente la mitad disponen de cuidador, siendo el 80% de ellos informales, la mayoría mujeres, que en el 60% de los casos presentan alguna sobrecarga. La mitad de los cuidadores son sus propios cónyuges o parejas y la otra mitad otros, fundamentalmente hijas o familiares de otro tipo. Sin embargo, apenas una quinta parte de los pacientes había acudido a los servicios sociales. La mayoría residen a menos de 20km del hospital y un tercio disponen de transporte propio.
Características sociales de la muestra total y comparación en función del género
| Variables | Total (n=253) | Hombre (n=195) | Mujer (n=58) | P |
|---|---|---|---|---|
| Ingresos económicos < 800 € (%) | 136 (55,5) | 98 (50,5) | 38 (74,5) | 0,002 |
| Ausencia de sueldo, pensión o paga no contributiva | 8 (3,2) | 2 (1) | 6 (10,3) | 0,04 |
| Trabajan activamente | 16 (6,3) | 9 (4,6) | 7 (12,1) | 0,04 |
| Distancia al hospital > 20 km (%) | 32 (12,7) | 29 (15) | 3 (5,2) | 0,04 |
| Uso de transporte propio (%) | 89 (35,2) | 72 (36,9) | 17 (29,3) | 0,29 |
| Utilización de recursos de servicios sociales (%) | 58 (22,9) | 42 (21,5) | 16 (27,6) | 0,34 |
| Vive solo | 54 (21,4) | 32 (16,5) | 22 (37,9) | 0,001 |
| Duerme solo/a (%) | 63 (24,9) | 39 (20) | 24 (41,4) | 0,001 |
| Dispone de cuidador | 117 (49) | 97 (49,7) | 22 (37,9) | 0,11 |
| Cuidador (no remunerado) (%)a | 99 (83,2) | 86 (88,7) | 13 (59,1) | 0,002 |
| Cuidador de sexo femeninob | 90 (90,9) | 81 (94,2) | 9 (69,2) | 0,004 |
| Cuidador cónyuje/parejab | 49 (49,5) | 46 (53,5) | 3 (23,1) | 0,04 |
| Test Zarit (sobrecarga del cuidador)b,c | 51,4 ± 14,2 | 51,9 ± 14 | 47,1 ± 15,2 | 0,34 |
| Alguna sobrecarga (test de Zarit) (%)b | 63 (69,2) | 57 (71,3) | 6 (54,5) | 0,26 |
| Cuestionario de Barthelc | 88,3 ± 17,4 | 88,2 ± 16,6 | 88,7 ± 20,3 | 0,85 |
| Dependencia según Barthel (cualquiera) (%) | 127 (46,2) | 96 (49,2) | 21 (37,2) | 0,08 |
| Dependencia según cuestionario de Barber (%) | 226 (89,3) | 174 (89,2) | 52 (89,7) | 0,93 |
| Cuestionario de Lawton y Brodyc | 4,8 ± 2,5 | 4,5 ± 2,4 | 5,8 ± 2,5 | 0,001 |
| Dependencia según Lawton y Brody (%) | 200 (79,1) | 162 (82,1) | 38 (65,5) | 0,004 |
| Cuestionario socio-familiar de Gijónc | 10,8 ± 3,1 | 10,6 ± 3,2 | 11,5 ± 2,5 | 0,04 |
| Riesgo/problema según cuestionario sociofamiliar de Gijón (%) | 162 (64) | 116 (59,5) | 46 (79,3) | 0,006 |
Al comparar estas características en función del género, las mujeres tienen menores ingresos económicos, continúan más activas laboralmente, aunque un porcentaje mayor no recibe ningún tipo de pensión, sueldo o paga no contributiva. Duermen/viven solas con mayor frecuencia y tienen menos cuidadores informales que los varones; los cuidadores son menos frecuentemente mujeres y en menor proporción sus propias parejas/cónyuges. Las mujeres son menos dependientes para tareas instrumentales domésticas, aunque también para el control de la medicación, compras y gestión económica, y en las actividades básicas, para las relacionadas con la movilidad. Presentan más problema/riesgo social en las áreas social y familiar del cuestionario de Gijón.
DiscusiónEl presente estudio describe de forma completa y compara en función del género los perfiles social, demográfico y clínico de los pacientes con AEPOC grave que ingresan en un servicio de neumología de un hospital de tercer nivel. Es el primero realizado en España que aborda la situación social desde una perspectiva de género y que ha utilizado numerosos índices y escalas de evaluación social por personal experto.
Desde el punto de vista clínico, las principales características clínicas de los pacientes incluidos en este estudio son muy similares a las descritas en las auditorías AUDIPOC y a la cohorte española de la auditoria paneuropea COPD Audit, constituidas por 3.493 y 4.650 casos, respectivamente34, por lo que creemos que la población incluida puede ser un buen reflejo de los pacientes que ingresan en otros servicios de nuestro país.
En España la EPOC es la única enfermedad crónica del paciente en menos del 20% de ellos35, tal y como se evidencia en el presente estudio, en el que, a pesar de que la edad media es inferior a 70años y el índice de Charlson menor de 2, por la existencia de otras comorbilidades la mayoría de los pacientes cumplen los criterios de pluripatología que define la estrategia nacional de atención a la cronicidad del Ministerio de Sanidad, Servicios Sociales e Igualdad23,35, en la que se destaca la importancia de la coordinación entre servicios sanitarios y sociales y se incide en abordar el problema desde una perspectiva de género18,23.
Casi la cuarta parte de los casos incluidos en este estudio son mujeres, porcentaje superior al descrito en otras series españolas7,10,14,33, lo que podría explicarse por el tiempo pasado y por una incorporación precoz de la mujer al tabaquismo en nuestra área sanitaria, ya descrita previamente36. Desde el punto de vista demográfico y clínico, en este estudio las mujeres son algo más jóvenes, con menos carga tabáquica y tienen con mayor frecuencia una etiología no tabáquica que los hombres, tal y como ya ha sido descrito en otros estudios19-21. El 60% fuman activamente, dato similar al publicado por Mayoralas et al.11 en un amplio estudio de ámbito ambulatorio de mujeres con EPOC. Es probable que, además del mayor grado de adicción de las mujeres, puedan estar influyendo otros condicionantes de tipo social o psicológico que también se evidencian en nuestro trabajo y que deben hacernos incidir, tal y como sugieren otros autores, en la necesidad urgente de elevar los niveles de conciencia sobre la EPOC y de implementar estrategias más exitosas para la prevención y el tratamiento de la EPOC en las mujeres12,19-21. Con una función pulmonar similar que los hombres, al contrario que lo publicado19-21, las mujeres tenían un grado de disnea inferior, dato que podría explicarse parcialmente por la mayor frecuencia de comorbilidad cardiovascular en los hombres (datos no mostrados).
Con respecto al perfil social, el estudio refleja una situación global de un importante componente de discapacidad y dependencia tanto para las actividades básicas como para las instrumentales, soledad, fragilidad y riesgo social, alguna de las cuales son llamativamente peores en las mujeres. Al igual que en el estudio EIME10, realizado en pacientes con EPOC de nuestro país atendidos ambulatoriamente hace algo más una década, sigue describiéndose un bajo nivel económico y educacional y una importante limitación para las ABVD10. Únicamente el 7,5% de los pacientes incluidos en el estudio EIME10 vivían solos, dato que contrasta con el 21,4% que reportamos, cifra similar a la descrita en estudios más recientes en otros países37 y que es acorde con los cambios que está experimentando la sociedad en los países desarrollados23,34. Las mujeres disponen de menos recursos económicos y de ayuda y trabajan más activamente. Tienen además menos dependencia para las actividades básicas instrumentales relacionadas con tareas domésticas y compras, lo que podría estar influido por lo anterior, aunque es posible que este hecho se explique más por los roles y estereotipos de género de nuestra sociedad22,38, que hacen que algunos autores recomienden evaluaciones diferentes del mismo cuestionario en función del género29.
En cuanto a las mujeres con EPOC del estudio de Mayoralas et al.11, vivían solas el 16,3%, frente al 40% de nuestra serie, diferencia explicable por el distinto ámbito del estudio y que puede ser reflejo de una posible peor situación social de las pacientes con AEPOC grave35.
Con respecto a los cuidados no formales, en las mujeres son realizados menos frecuentemente por sus propias parejas y cónyuges, y aunque no se alcanzó significación estadística se describe una tendencia a una menor sobrecarga, lo que puede deberse también de los diferentes roles sociales y a las inequidades ya descritas38.
Una posible consecuencia de todo lo comentado es que las mujeres con AEPOC grave presentan un mayor riesgo/problema social cuando se utilizan cuestionarios específicos en las esferas familiar y social, que de forma global es superior a lo descrito en una población de pacientes con EPOC más ancianos, pluripatológicos y dependientes13.
El presente estudio tiene algunas limitaciones. El primer lugar, se trata de un estudio de un único centro que podría no ser reflejo de la realidad social y sanitaria de otras áreas de nuestro entorno. Sin embargo, las características clínicas de los pacientes incluidos son similares a las descritas en amplias auditorías34, aunque en el nuestro la edad media era ligeramente menor. Es posible también que la casuística sea algo limitada a la hora de comparar algunas variables. Finalmente, la evaluación de los aspectos sociales (dependencia, fragilidad y riesgo social, sobrecarga del cuidador) ha sido realizada mediante escalas y cuestionarios que no han sido ampliamente validados de forma específica en pacientes con EPOC. Lo mismo podría ocurrir para la evaluación de la ansiedad y de la depresión. Sin embargo, como son los que se recomienda utilizar en los procesos asistenciales integrados sobre la EPOC o de los pacientes pluripatológicos17,18, se han elegido con el fin de poder hacer comparaciones futuras con otros estudios y evaluar de alguna forma su utilidad. Tampoco se han evaluado de forma específica aspectos como la calidad de vida, que podrían ser de interés.
Entre las ventajas de esta investigación destaca el uso novedoso de escalas sociales por personal experto, el muestreo consecutivo de casos, que reduce la posibilidad de sesgo de selección, y el hecho de que se centre en pacientes con AEPOC, que hace relativamente más homogénea la población incluida.
En conclusión, los pacientes con AEPOC graves que ingresan en neumología presentan una elevada dependencia y la necesidad de cuidados por cuidadores que suelen presentar sobrecarga y riesgo social; un importante número de ellos viven solos. Hay destacables diferencias de género, y las mujeres presentan menos recursos económicos y ayuda y una peor situación sociofamiliar, aunque son menos dependientes para algunas actividades. Estas desigualdades, que parecen ir más allá de las diferencias de la expresión de la EPOC en función del género, deben tenerse en cuenta en la elaboración de programas de atención integral a la EPOC. El potencial peso de los aspectos sociales en la AEPOC abre la puerta para estudios futuros que permitan conocer su implicación en otros eventos, como reingresos o mortalidad, frente a variables puramente clínicas.
FinanciaciónEste estudio ha sido financiado mediante fondos obtenidos de las ayudas SEPAR 456/2017, FIS-ISCII PI18/01317 (FEDER) y la una colaboración no condicionada de la empresa Menarini.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.