En la histiocitosis de células de Langerhans (HCL) pueden darse dos formas de afectación pulmonar: una como parte de una HCL multiorgánica y otra como afectación pulmonar aislada (HCLPA)1. Presentamos un caso de HCL excepcional en la infancia por la forma de presentación clínica y la afectación exclusivamente pulmonar .
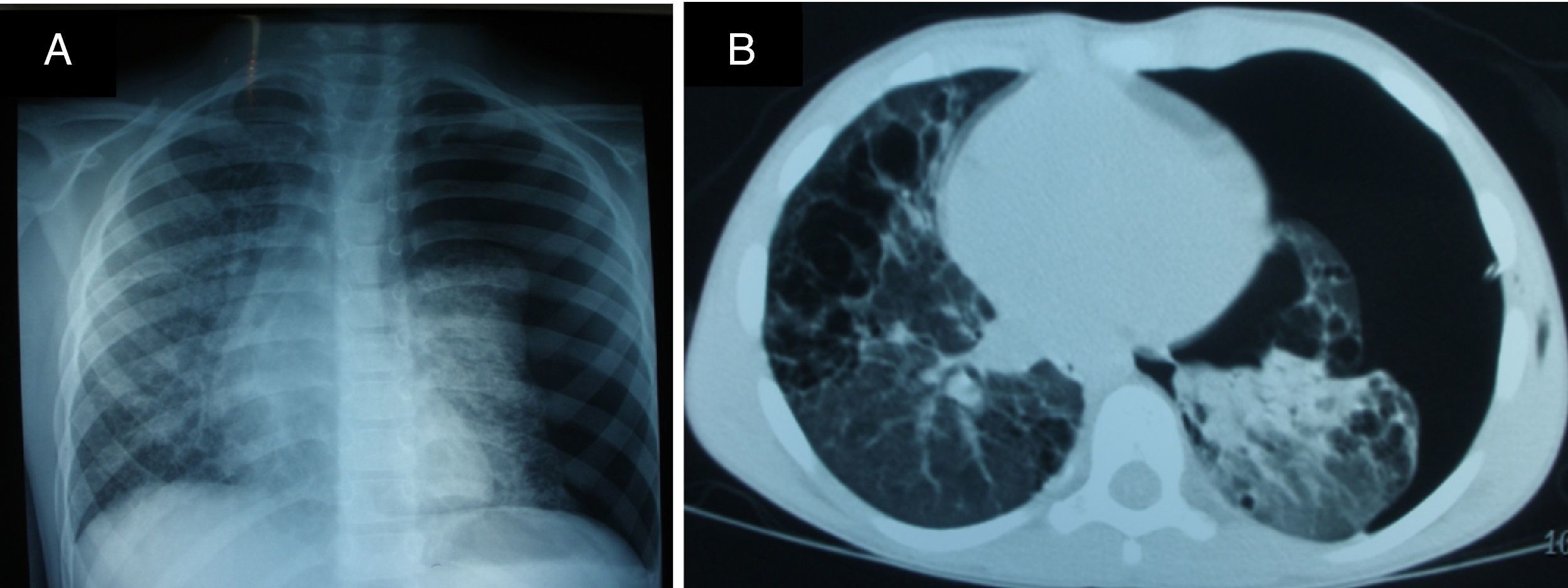
Se trata de un varón de 6 años, sin antecedentes personales ni familiares de interés, que súbitamente comienza con dolor en hemitórax izquierdo y dificultad respiratoria progresiva. En Rx AP de tórax (fig. 1A) se aprecia neumotórax izquierdo a tensión que requiere toracocentesis. La TACAR torácica (fig. 1B) mostró un infiltrado intersticial con múltiples nódulos y quistes. Ante la sospecha de enfermedad pulmonar intersticial se decide lavado broncoalveolar (LBA) y biopsia pulmonar mediante videotoracoscopia. El estudio histológico e inmunohistoquímico de la biopsia y LBA confirmaron el diagnóstico de HCL. Tras esto se descartó la afectación de otros órganos. El paciente completa tratamiento con quimioterapia según protocolo HCL-III grupo I (enfermedad sistémica con afectación de órgano de riesgo). Tras 17 meses desde el diagnóstico, permanece asintomático, con patrón levemente restrictivo (FVC 71%, FEV1 98%, FEV1/FVC 110%) y test de difusión levemente disminuido (DLCO 72%).
El pulmón es un órgano comúnmente afectado en adultos con HCL, siendo la afectación pulmonar aislada más frecuente que la forma combinada1-4. Sin embargo, en niños la HCL suele implicar a otros órganos, siendo la HCLPA extremadamente rara1,3,4, con una incidencia máxima entre uno y tres años5. La HCL pulmonar del adulto ocurre casi exclusivamente en fumadores1,2,4, mientras que en niños no está clara dicha asociación con el tabaquismo1,4. Un 25% de los casos son asintomáticos y se diagnostican con una radiografía realizada por otro motivo2. Dos tercios de los pacientes presentan síntomas respiratorios o constitucionales2,6. El neumotórax espontáneo ocurre en sólo el 10-20% de los casos3. La exploración física suele ser normal2, pudiendo encontrarse también una disminución del murmullo vesícular6, roncus o sibilancias2,6. Al diagnóstico, la función pulmonar puede ser normal2 o mostrar un patrón variable dependiendo de las lesiones anatómicas y duración de la enfermedad2. La radiología en estadios iniciales muestra nódulos bilaterales peribronquiolares bien definidos, principalmente en los lóbulos superiores y medios3,6. En estadios más tardíos los nódulos evolucionan a quistes de menos de 10mm de diámetro (patrón reticular)3,6, o incluso a fibrosis pulmonar (pulmón en panal de abeja o enfisema pulmonar)2,3,6. La TACAR es la técnica de imagen de elección ante la sospecha de HCL pulmonar2. El diagnóstico definitivo requiere la identificación de granulomas de CL en el tejido implicado2. Generalmente es necesario recurrir a la biopsia pulmonar, habitualmente mediante videotoracoscopia2 orientada por TACAR2. La microscopía electrónica muestra los denominados gránulos de Birbeck más numerosos que en las CL normales2,3. La confirmación del tipo de célula se realizará mediante tinciones inmunohistoquímicas con anticuerpos monoclonales contra el antígeno de membrana CD1a. El diagnóstico diferencial debe realizarse con la linfangioleiomiomatosis, neumopatía por reflujo, sarcoidosis, Wegener, etc6. No hay datos reales de la eficiencia de los diferentes regímenes terapéuticos2. El abandono del tabaco, activo y pasivo1, juega un papel crucial en el tratamiento de la HCLPA del adulto2,5. En el caso de neumotórax será necesario drenarlo e incluso pleurodesis2. El trasplante pulmonar puede ser una opción terapéutica en los casos de fracaso respiratorio o hipertensión pulmonar severos2,6, pudiendo recurrir la enfermedad1,2 dentro del primer año2. Aunque la HCLPA en la infancia no suele asociarse a mal pronóstico4, es necesario un seguimiento a largo plazo para evaluar el curso clínico, los cambios radiológicos y la función pulmonar cada 3-6 meses2,3.