La tuberculosis (TBC) es una enfermedad de alta prevalencia en el Perú1. La afectación ganglionar, especialmente, representa un reto diagnóstico, pues suele ser difícil, y en ocasiones pueden darse tratamientos sin la certeza provista por la evidencia científica, dado que puede confundirse con la enfermedad de Kikuchi-Fujimoto (EKF).
Presentamos el caso de un paciente varón de 7 años natural de Lima, estudiante de 2.° grado de primaria que acude al servicio de neumología referido por pediatría evidenciando adenopatía axilar izquierda, sin datos previos que involucren síntomas respiratorios ni fiebre. Como antecedentes de importancia presenta vacunación completa según esquema de vacunación vigente de la OMS, que para Latinoamérica incluye bacilo Calmette-Guérin (BCG), sin historia de TBC previa, una probable exposición a TBC referida por la madre, quien afirma que 6 meses antes del cuadro acudió con el niño a un establecimiento penitenciario para visitar a un pariente privado de su libertad. El pariente no presentaba diagnóstico de TBC, pero en Perú, por la alta prevalencia de esta enfermedad en la población carcelaria, se considera factor de riesgo de infección de TBC el acudir a estos establecimientos.
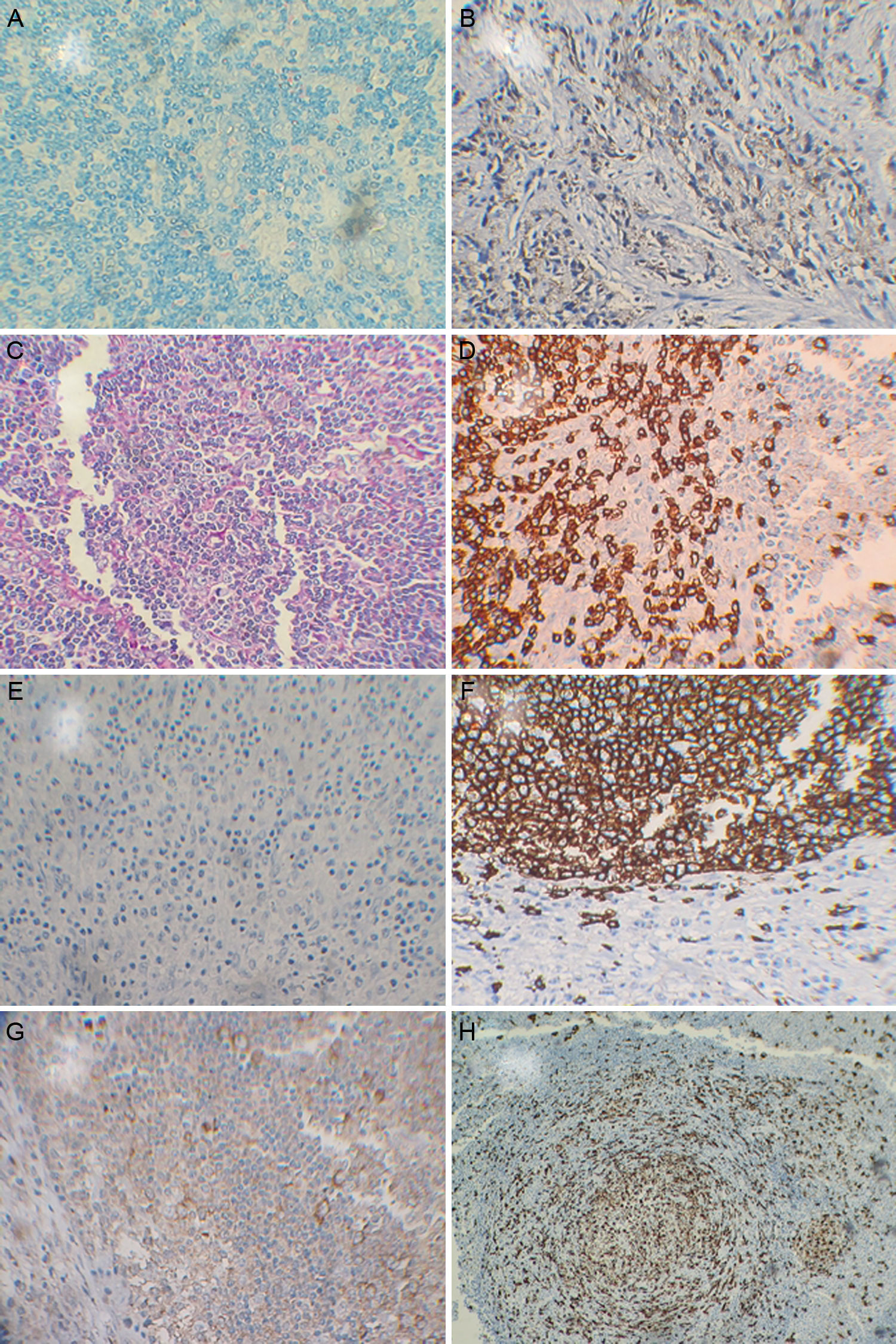
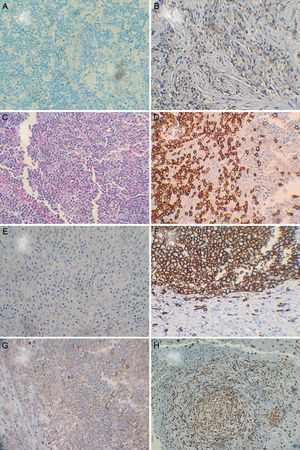
Al examen no se encontraron anormalidades respiratorias, pero se evidenciaron adenopatías dolorosas de ±2cm en la región axilar izquierda. El resto del examen fue normal y no se encontraron anormalidades en la analítica sanguínea. En los exámenes auxiliares la radiografía de tórax evidenció aumento de trama bronco vascular, sin lesiones patológicas, la ecografía confirmó el hallazgo de adenopatías axilares de 2,2cm. Las pruebas de tuberculina (PPD) y baciloscopia para bacilos alcohol-ácido resistentes en esputo fueron negativas. Se le practicó una biopsia ganglionar, enviándose la muestra a estudio. No se realizaron cultivos de la biopsia para Mycobacterium tuberculosis. Ante el hallazgo en anatomía patológica que reportó linfadenitis crónica con tendencia granulomatosa se consideró TBC ganglionar como primera opción indicando el ingreso a programa de TBC para iniciar tratamiento. Sin embargo, como parte de un protocolo especial se realizó reacción en cadena de la polimerasa (PCR, por sus siglas en inglés de) para Mycobacterium tuberculosis con secuencia IS6110 en biopsia de ganglio, con resultado negativo, y se enviaron muestras para inmunohistoquímica con los siguientes resultados (fig. 1).
El paciente fue considerado un caso de EKF y no recibió tratamiento antituberculoso. El cuadro se resolvió a las 3 semanas de tratamiento sintomático.
La linfadenitis cervical tuberculosa es la manifestación más común de TBC en cabeza y cuello en nuestro medio, representando aproximadamente el 15% de los casos de TBC extrapulmonar2. Tanto la linfadenitis tuberculosa como la EKF son entidades que forman parte del diagnóstico deferencial de las adenopatías necrosantes2-5. Esta última es una enfermedad rara, que consiste en una linfadenitis necrosante histiocitaria, generalmente autolimitada y de curso benigno, que afecta principalmente a sujetos jóvenes con predominio de las mujeres sobre los varones3. Aunque se ha descrito principalmente en población asiática, se han reportado casos en casi todas las latitudes, y su forma de presentación habitual es con adenopatías cervicales (70-90%)5,6, generalmente unilaterales, acompañadas en algunos casos de fiebre, fatiga, sudoración nocturna, alteraciones gastrointestinales y cutáneas3,5,7,8. Los datos de laboratorio y de imágenes no son característicos, por lo que el diagnóstico suele ser difícil, requiriéndose para su correcta identificación una biopsia ganglionar, ya que las muestras de aspiración con aguja fina suelen ser poco contributivas6.
La patogénesis no ha sido aclarada hasta hoy, pero se postula que tanto el interferón como la interleucina-6 (IL-6) o la apoptosis celular podrían tener algún papel orientado siempre a etiologías virales5,9,10 o autoinmunes9,11. Parece estar claro que la EKF es una reacción exagerada mediada por linfocitos T a una variedad de estímulos, en su mayoría infecciosos5,7,8,12. La evolución es habitualmente benigna, con resolución en pocos meses sin tratamiento específico, sin embargo existen casos con evolución más grave, pero son raros5,7,13.
Los hallazgos histológicos corresponden a 3 etapas de la enfermedad (proliferativa, necrosante y xantomatosa) las cuales representan cambios progresivos y evolutivos14. El inmunofenotipo típico de esta enfermedad consiste en una predominancia de células T con predominancia de CD8+ sobre CD4+. La inmunohistoquímica compatible muestra CD68 y CD3+, CD20+/− y CD30−. Los histiocitos expresan mieloperoxidasa y CD68 característico de esta enfermedad14.
La radiografía de tórax debería ser incluida en todos los pacientes para eliminar la posibilidad de otras causas como neoplasias o TBC. La tomografía espiral multicorte es especialmente útil para localizar la adenopatía más accesible para la biopsia y determinar la extensión de la enfermedad6.
En el Perú, por ser un país de altísima prevalencia de TBC, encontramos afectación ganglionar en buena parte de los casos. Como parte de los protocolos de diagnóstico se realizan los estudios de biopsias ganglionares, y se consideran factores epidemiológicos y otros hallazgos de laboratorio. Sin embargo, en ocasiones se indica tratamiento antituberculoso sin llegar a encontrar la evidencia científica concluyente y sin explorar las demás opciones etiológicas entre ellas este primer caso de EKF, por lo que consideramos importante incluir esta enfermedad dentro del diagnóstico diferencial de adenopatías, especialmente para la TBC ganglionar, debiéndose completar los estudios pertinentes. a fin de no prescribir tratamientos costosos, innecesarios y con riesgos significativos para los pacientes.
Al equipo de profesionales del Hospital Nacional Arzobispo Loayza, y a los Dres. Alberto Yuen y Guillermo Ríos del Laboratorio de la Universidad Nacional Mayor de San Marcos, Lima, Perú por su apoyo invalorable.