El síndrome de Sjögren (SS) es una enfermedad autoinmune inflamatoria crónica que se caracteriza por una infiltración linfocítica de las glándulas exocrinas, especialmente salivares y lacrimales, causantes de los síntomas característicos de xeroftalmía y xerostomía, y que también puede afectar al pulmón, tiroides, riñón o al tracto hepatobiliar. La enfermedad puede presentarse de forma aislada (SS primario) o asociada a otras enfermedades del tejido conectivo (SS secundario). El derrame pleural (DP) en el SS primario está muy poco descrito en la literatura1.
Presentamos el caso de una mujer de 40 años, con diabetes mellitus insulinodependiente, que consulta por xerostomía y xeroftalmía de meses de evolución y artromialgias difusas que cursaban de forma intermitente. Las constantes vitales eran normales y el único hallazgo destacable en la exploración física era limitación en la movilidad del hombro derecho. Los análisis de sangre (incluido el valor de la enzima conversora de la angiotensina) y orina rutinarios, fueron normales. A destacar, factor reumatoide 103 UI/ml (hasta 14 UI/ml), anticuerpos antinucleares (ANA) positivos (1/640) y anticuerpos anti-Ro/SS-A y anti-La/SS-B positivos e inmunoglobulina G 4.050mg/dl. El test de Schirmer fue positivo en ambos ojos, la biopsia de la glándula salivar menor mostró infiltración linfocitaria grado 2 de Chisholm y la gammagrafía de glándulas salivares fue compatible con SS. Sobre la base de estos resultados se estableció el diagnóstico de SS primario.
Cuatro años más tarde comenzó con dolor pleurítico derecho, sin disnea, tos o expectoración, aunque sí febrícula vespertina. No traumatismo torácico previo, ni contacto con pacientes con tuberculosis. La exploración física fue anodina, salvo semiología de DP derecho. En la tomografía computarizada de tórax se visualizaron lesiones quístico-cavitarias de pared gruesa en el pulmón derecho y un pequeño DP ipsilateral. Se realizó una broncofibroscopia que fue macroscópicamente normal, la baciloscopia y PCR para Mycobacterium tuberculosis en el lavado broncoalveolar fueron negativas. El DP fue un exudado (proteínas totales líquido pleural/suero 0,7; lactato deshidrogenasa [LDH] líquido pleural 597 UI/l y LDH líquido pleural/suero 1,8), leucocitos 5.830/μl (neutrófilos 14%, linfocitos 24%, eosinófilos 16%, macrófagos 46%), con pH, glucosa, amilasa, adenosina desaminasa, marcadores tumorales y N-terminal pro-péptido natriurético cerebral normales, factor reumatoide 58,6 UI/ml, ANA positivos (1/320) y anticuerpos anti-Ro/SS-A y anti-La/SS-B positivos. Los cultivos bacteriológicos y para Mycobacterium tuberculosis, así como la citología para malignidad, fueron negativos. La prueba de la tuberculina fue positiva (12mm). Mediante videotoracoscopia se realizó una biopsia pulmonar (bronquiolitis folicular con áreas de neumonía intersticial linfoide y numerosas células plasmáticas) y pleural (infiltración por células mononucleares). El DP desapareció tras la cirugía y no volvió a reaparecer en 2 años de seguimiento.
El diagnóstico del SS se establece sobre la base de 6 criterios2: 2 subjetivos (síntomas oculares y orales) y 4 objetivos que incluyen signos oculares y orales, y hallazgos histopatológicos y serológicos (ANA y anticuerpos anti-Ro/SS-A o anti-La/SS-B). El diagnóstico de SS requiere al menos 4 de los 6 criterios (incluyendo los hallazgos histopatológicos y serológicos), o 3 de los 4 criterios objetivos. Nuestra paciente presenta síntomas oculares (xeroftalmía) y orales (xerostomía), tiene un test de Schirmer positivo, la glándula salivar menor presenta una infiltración linfocitaria (con una gammagrafía salivar compatible) y los anti-Ro/SS-A y anti-La/SS-B son positivos. No se evidenciaron datos de otras enfermedades del tejido conectivo como artritis reumatoide, lupus eritematoso sistémico o esclerodermia, por lo que el diagnóstico de SS primario parece confirmado.
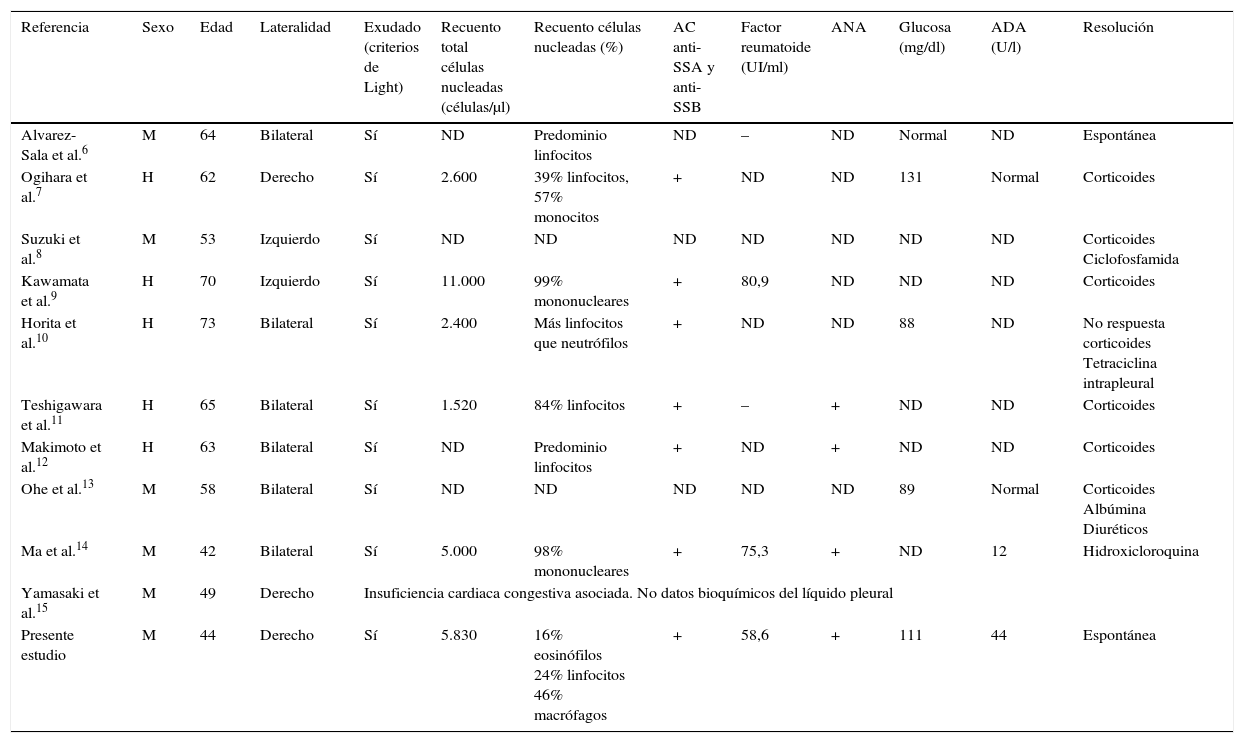
El DP en el SS primario es muy poco frecuente. En una revisión de cuatro series que incluyen a 487 pacientes, solamente 5 SS presentaban un DP (1%) y 3 de ellos correspondían a SS secundarios (2 presentaban una artritis reumatoide y uno un lupus eritematoso sistémico)3,4. No obstante, en un estudio de 573 pacientes con SS primario, el 5,7% (30/522) tenían un DP, sin que los autores proporcionen más detalles al respecto5. En la literatura de habla inglesa solamente se han descrito 10 casos de SS primario y DP6-15, si bien uno parece secundario a una insuficiencia cardiaca acompañante15. Aunque no existen criterios que definan cuándo un DP puede deberse a un SS primario, todos suelen presentar unas características comunes: DP uni o bilaterales que corresponden a exudados linfocíticos, con un recuento de células nucleadas comprendido entre 1.500-11.000/μl y con valores de pH, glucosa o adenosina desaminasa normales (tabla 1). La determinación de anticuerpos anti-Ro/SS-A, factor reumatoide y ANA no siempre se lleva a cabo para establecer el diagnóstico (6/9 [66,7%]; 4/9 [44,4% y en 2 fue negativo] y 3/9 [33,3%], respectivamente). La biopsia pleural es inespecífica y solamente muestra un infiltrado linfocitario. La evolución del DP suele ser favorable ya que la mayoría responde a los corticoides e incluso puede desaparecer de forma espontánea. En el caso que describimos, los resultados del líquido pleural confirman que el DP es debido al SS. El predominio del DP fue eosinófilo (16%), dato no descrito hasta la actualidad, si bien el recuento de células mononucleares también fue elevado (70%). Este predominio no parece atribuible a la entrada de aire o sangre en el espacio pleural, ya que la técnica no fue traumática, el líquido era seroso y solamente se hizo una toracocentesis. Los datos analíticos del líquido y el tiempo de seguimiento permiten descartar la posibilidad de que el DP fuera de otro origen (neoplásico, paraneumónico o tuberculoso, como causas más frecuentes de exudado pleural en nuestro medio). Tampoco en este periodo de seguimiento la paciente desarrolló otra enfermedad del tejido conectivo que pueda ser la responsable del DP. El DP se resolvió de forma espontánea, sin necesidad de corticoides, como se ha descrito previamente6.
Características de los casos descritos de síndrome de Sjögren primario y derrame pleural
| Referencia | Sexo | Edad | Lateralidad | Exudado (criterios de Light) | Recuento total células nucleadas (células/μl) | Recuento células nucleadas (%) | AC anti-SSA y anti-SSB | Factor reumatoide (UI/ml) | ANA | Glucosa (mg/dl) | ADA (U/l) | Resolución |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Alvarez-Sala et al.6 | M | 64 | Bilateral | Sí | ND | Predominio linfocitos | ND | – | ND | Normal | ND | Espontánea |
| Ogihara et al.7 | H | 62 | Derecho | Sí | 2.600 | 39% linfocitos, 57% monocitos | + | ND | ND | 131 | Normal | Corticoides |
| Suzuki et al.8 | M | 53 | Izquierdo | Sí | ND | ND | ND | ND | ND | ND | ND | Corticoides Ciclofosfamida |
| Kawamata et al.9 | H | 70 | Izquierdo | Sí | 11.000 | 99% mononucleares | + | 80,9 | ND | ND | ND | Corticoides |
| Horita et al.10 | H | 73 | Bilateral | Sí | 2.400 | Más linfocitos que neutrófilos | + | ND | ND | 88 | ND | No respuesta corticoides Tetraciclina intrapleural |
| Teshigawara et al.11 | H | 65 | Bilateral | Sí | 1.520 | 84% linfocitos | + | – | + | ND | ND | Corticoides |
| Makimoto et al.12 | H | 63 | Bilateral | Sí | ND | Predominio linfocitos | + | ND | + | ND | ND | Corticoides |
| Ohe et al.13 | M | 58 | Bilateral | Sí | ND | ND | ND | ND | ND | 89 | Normal | Corticoides Albúmina Diuréticos |
| Ma et al.14 | M | 42 | Bilateral | Sí | 5.000 | 98% mononucleares | + | 75,3 | + | ND | 12 | Hidroxicloroquina |
| Yamasaki et al.15 | M | 49 | Derecho | Insuficiencia cardiaca congestiva asociada. No datos bioquímicos del líquido pleural | ||||||||
| Presente estudio | M | 44 | Derecho | Sí | 5.830 | 16% eosinófilos 24% linfocitos 46% macrófagos | + | 58,6 | + | 111 | 44 | Espontánea |
AC: anticuerpos; ADA; adenosina desaminasa; ANA; anticuerpos antinucleares; H: hombre; M: mujer; ND: no determinado; (+); positivo; (–): negativo.
En resumen, a pesar de que el DP es una manifestación poco frecuente del SS primario, esta posibilidad debe tenerse en cuenta en aquellos pacientes con esta enfermedad en los que la etiología del DP no esté clara. Su diagnóstico de certeza requiere, sin embargo, además de unas características bioquímicas determinadas, un periodo de seguimiento largo para poder descartar otras causas de DP.