Conocer la prevalencia de asma ocupacional (AO) y de asma exacerbada en el trabajo (AET) entre los pacientes diagnosticados de asma en la atención primaria (AP) de salud. Conocer el impacto en AP debido al infradiagnóstico y la no derivación del AO a la mutua laboral.
Pacientes y métodoEstudio descriptivo, transversal y multicéntrico, realizado en pacientes entre 16 y 64años diagnosticados de asma en la historia clínica, que estuvieran trabajando o hubieran trabajado, y asignados a cualquiera de los 16 equipos de AP de un sector sanitario. Basándose en las respuestas del cuestionario cumplimentado en la visita del estudio, que contenía una revisión exhaustiva de todas las etapas laborales del sujeto, un experto en asma laboral clasificaba a los asmáticos en 3 categorías: AO, AET o asma común (AC).
ResultadosDe los 368 pacientes que cumplimentaron el cuestionario se obtuvo una prevalencia de AO del 18,2% (25% en hombres y 14,6% en mujeres, p=0,046) y 54 pacientes (14,7%) fueron clasificados como AET; así, el total de pacientes con asma relacionada con el trabajo (ART) resultó ser el 32,9%. Los pacientes con ART realizaron más bajas laborales que los pacientes con AC (p<0,001).
ConclusionesSe obtiene una elevada prevalencia de ART atendida por la AP. Hay una baja sospecha por parte de la AP de ART.
To determine the prevalence of occupational asthma (OA) and work-exacerbated asthma (WEA) among asthmatic patients diagnosed in Primary Health Care (PHC). To analyze the impact at PHC level caused by under-diagnosis and inappropriate referral of OA.
Patients and methodsA descriptive, cross-sectional multicenter study in patients aged between 16 and 64years diagnosed with asthma, according to their medical record; all were working or had worked, and were assigned to one of 16 PHC centers in a healthcare district. Based on the responses to the questionnaire completed at the study visit, which included a thorough review of the subject's entire working history, patients were classified into three categories by an expert in occupational asthma: OA, WEA or common asthma (CA).
ResultsThree hundred and sixty-eight patients completed the questionnaire. The prevalence of OA was 18.2% (25% in men and 14.6% in women, P=.046), and 54 patients (14.7%) were classified as WEA. The proportion of patients with work-related asthma (WRA) was therefore 32.9%. Asthmatic patients with WRA took more sick leave than CA patients (P<.001).
ConclusionsA high prevalence of WRA was found, mostly treated in PHC. Under-diagnosis of WRA is widespread in PHC.
El asma relacionada con el trabajo (ART)1-3 engloba todos los casos de asma asociados con el entorno laboral. Incluye el asma ocupacional (AO), que es el asma debida a exposiciones y condiciones atribuibles al ambiente ocupacional1,4,5, la cual tiene la consideración de contingencia profesional, y el asma exacerbada en el trabajo (AET), que es el asma preexistente o concurrente que es agravada por las exposiciones laborales6.
La evidencia epidemiológica y clínica indica que múltiples agentes inhalados en el trabajo (más de 400 según los conocimientos actuales) pueden inducir asma2,7-9.
El AO es la enfermedad respiratoria de origen laboral más frecuente en los países industrializados10,11. Según la mayoría de estudios12,13, la prevalencia de ART oscila entre el 5 y el 25%. Los estudios de revisión más recientes14,15 estiman como valor medio del riesgo atribuible al trabajo un 15-16%. Además, la prevalencia media de asma exacerbado en el trabajo entre los adultos con asma se estima en el 21%6. Teniendo en cuenta que el asma afecta al 5-10% de la población adulta europea (en España se estima un 5%)16,17, el ART representa un grave problema de salud pública, con importantes implicaciones socioeconómicas13,18,19
Un problema importante de la salud laboral en nuestro país está en que el AO, en muchas ocasiones, no es detectada y diagnosticada como tal en los servicios especializados del sistema sanitario laboral, los servicios de prevención de las empresas y las Mutuas de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social (MATEPSS), sino que es diagnosticada y tratada como contingencia común en la red de atención primaria (AP)20,21. Ello conlleva un retraso o un no diagnóstico de ART, que ocasiona un grave perjuicio para los trabajadores afectados ya que, como continúan expuestos al agente causal, evolucionan hacia el empeoramiento, la cronicidad y la pérdida de capacidad de trabajo, y también para el resto de trabajadores con exposiciones y tareas similares, ya que la empresa no adopta medidas preventivas y no se evitan nuevos casos. Con el fin de minimizar tanto el retraso en el diagnóstico como el deterioro a largo plazo por ART, los médicos de AP en el momento de diagnosticar la enfermedad en el adulto deben tener en cuenta el posible origen laboral del asma22.
Si bien hay alguna estimación sobre los costes sanitarios del asma de origen laboral18, no hay, en nuestro entorno, estudios que cuantifiquen, a partir de los pacientes atendidos, este trasvase de pacientes y costes hacia la AP. Conocemos la existencia del problema pero desconocemos la magnitud real.
El presente estudio pretende estimar la prevalencia de ART (AO y AET) entre los pacientes diagnosticados de asma y, además, conocer el impacto real a nivel de la AP causado por el infradiagnóstico y la no derivación del AO a la mutua laboral, determinando la prevalencia de pacientes con AO que son tratados en la AP (y que deberían ser tratados por las MATEPSS) y los costes que ello conlleva (tanto económicos como de carga de trabajo). Este conocimiento es necesario para adoptar medidas correctoras y conseguir el objetivo final: mejorar el pronóstico sanitario y laboral de los enfermos de AO y AET y mejorar la prevención de riesgos laborales en las empresas evitando la aparición de nuevos casos.
MétodosSe trata de un estudio descriptivo, transversal y multicéntrico, realizado en el marco territorial de un sector sanitario con 16 equipos de AP (EAP), con una población distribuida en zonas semirrurales y urbanas. Según el padrón municipal de 2009 la población total del área es de 384.718 habitantes, todos ellos cubiertos por la sanidad pública y asignados a un EAP según el lugar de residencia.
Sujetos de estudioPacientes con diagnóstico de asma (CIE J45) en la historia clínica informatizada (e-CAP), en edades comprendidas entre 16 y 64años, que disponían de número propio de la seguridad social, indicativo de que trabajaban o habían trabajado, y estaban asignados a cualquiera de los 81 médicos de familia que aceptaron participar en el estudio.
Criterios de exclusión- •
Individuos menores de 25años con diagnóstico de asma antes de los 15años, asintomáticos y sin medicación para el asma en los últimos 2años.
- •
Individuos con cualquier otra patología respiratoria que no cumpla el criterio diagnóstico de asma.
- •
Individuos tributarios de cuidados paliativos.
- •
Individuos incluidos en programa de atención domiciliaria.
- •
Individuos con dificultades para la comunicación (deterioro cognitivo, sensorial, barrera para el idioma).
- •
Individuos que rehúsen participar en el estudio.
- •
Individuos con los que no sea posible contactar después de llamar a su domicilio 3 veces a diferentes horas del día.
Aceptando un riesgo alfa de 0,05 para una precisión del 3% en un contraste bilateral para una proporción estimada de AO entre los pacientes asmáticos del 10%, es necesaria una muestra aleatorizada poblacional de 385 pacientes asmáticos. El cálculo se ha realizado con la calculadora de tamaño muestral GRANMO, versión 7. La selección de los pacientes asmáticos se hizo mediante muestreo aleatorizado simple a partir de la historia clínica informatizada (e-CAP) de la AP.
VariablesVariable dependiente:
- •
Diagnóstico de asma: AO, AET, asma común (AC).
Variables independientes:
- •
Variables sociodemográficas: sexo, edad y país de nacimiento.
- •
Variables relacionadas con el hábito tabáquico: nunca ha fumado, fumador, exfumador y paquetes/año.
- •
Variables relacionadas con exposición a desencadenantes no laborables: tratamientos farmacológicos, animales domésticos, estacionalidad de los síntomas.
Variables relacionadas con la vida laboral:
- •
Situación laboral actual.
- •
Situación laboral cuando se iniciaron los síntomas de asma.
- •
Historia laboral.
- •
Variables relacionadas con los síntomas de asma.
- •
Variables relacionadas con el impacto económico en la AP: bajas laborales por asma, número de visitas al médico de AP, número de envases de fármacos inhalados consumidos por enfermedad respiratoria y gasto en euros de los fármacos inhalados consumidos por enfermedad respiratoria. La estimación de fármacos se hizo a partir de la retirada en farmacia de fármacos prescritos por el médico.
El proyecto de estudio fue presentado a los 16EAP por los miembros del equipo investigador, y 81 médicos de familia del total de 102 aceptaron participar en el estudio. En mayo de 2009 se reunió a este grupo de 81 médicos colaboradores (MC), a los que se realizó formación específica en asma y les fue asignado un miembro del equipo investigador como referente durante el transcurso del estudio. La inclusión de pacientes se realizó desde julio de 2009 hasta febrero de 2010, a través de un listado aleatorizado, suministrado desde los servicios informáticos centrales, de los sujetos que reunían los criterios y estaban asignados a los 81MC. Según criterios de inclusión y exclusión cada MC realizó la selección, siguiendo de forma correlativa el listado hasta alcanzar el tamaño muestral requerido. Como ya se ha mencionado, se incluyeron en el estudio los pacientes con diagnóstico de asma en la e-CAP. Cada MC revisó las e-CAP de sus propios pacientes y confirmó el diagnóstico de la enfermedad aplicando criterios clínicos (tos de predominio nocturno, disnea en crisis o con el esfuerzo, sibilantes que empeoran en determinadas situaciones, mejoría de los síntomas con broncodilatadores y/o corticoides inhalados) y criterios funcionales (espirométricos, variabilidad del flujo espiratorio máximo, test de metacolina). Cualquier duda era consultada con el referente del equipo investigador. Citaba al paciente en el centro, y si aceptaba participar en el estudio, firmaba el consentimiento informado. A este grupo se les realizó una entrevista con un cuestionario estructurado que contenía una revisión exhaustiva de todas las etapas laborales del sujeto. Se disponía de un listado de ocupaciones y actividades relacionadas con el AO, y para cada actividad los principales agentes químicos y/o productos causantes de AO. Este cuestionario lo realizó una sola persona entrenada y contratada específicamente para realizar este trabajo en todos los centros de salud, a fin de evitar sesgos. Se usó, según conveniencia, el catalán o el castellano.
Un miembro del equipo investigador experto en asma laboral se encargó de clasificar a los asmáticos en 3 categorías: AO, AET y AC. Teniendo en cuenta la finalidad epidemiológica del estudio, la clasificación de los asmáticos en AO, AET o AC se ha basado en la correlación entre la cronología de la clínica, el entorno de trabajo y las exposiciones sufridas por los pacientes a partir de la información de la historia clínica y laboral recogida en el cuestionario, y basándonos en los criterios del American College of Chest Physicians23.
Criterios de clasificación:
| Asma ocupacional (AO) | Asma exacerbada en el trabajo (AET) | Asma común |
|---|---|---|
| a) Inicio de los síntomas después de ocupar un puesto de trabajo, yb) Asociación entre los síntomas de asma y el trabajo, yc) Exposición en el trabajo a algún agente o proceso reconocido como responsable de AO, y/od) Inicio del asma en clara relación con una exposición aguda a altas dosis de un agente irritante en el lugar de trabajo (RADS) | Paciente con asma preexistente que tiene un aumento de los síntomas o requiere un aumento de la medicación después de ocupar un nuevo puesto de trabajo o en caso de nuevas exposiciones en su lugar de trabajo (y en el que no se dan los criterios c) y d) de AO) | Cualquier situación en la que no se cumplan criterios de AO o AET |
Todos los casos de AO deben cumplir 3 criterios: los 2 primeros y uno o dos de los dos restantes.
Para codificar las ocupaciones recogidas en el cuestionario se utilizó la «Classificació Catalana d’Ocupacions de 1994 (CCO-94)», versión en lengua catalana de la Clasificación Nacional de Ocupaciones de 1994 (CNO-94). Dada la gran variedad de tareas, para evitar una excesiva dispersión de los datos se agruparon las ocupaciones en 3 grandes grupos (A, B y C) en función del tipo de trabajo y de la posibilidad y similitud de la exposición a alérgenos.
| Grupo A | Grupo B | Grupo C |
|---|---|---|
| Personal directivoTécnicos y profesionales científicosTécnicos y profesionales de soporteEmpleados administrativos | Servicios de restauraciónDependientes de comercio y similares | Actividades agrarias y pesquerasConstrucción y metalurgiaArtes gráficas, textiles y alimentaciónOperadores de instalaciones y maquinariaTrabajadores no cualificados |
De forma retrospectiva, y partir de la e-CAP de los pacientes incluidos en el estudio, se recogieron los datos de baja laboral, comprobando que esta fuera por asma, así como el número de visitas médicas durante el año 2009. Del mismo periodo y de forma retrospectiva se recogió el consumo de fármacos a través del registro del servicio de farmacia.
Análisis estadísticoLa base de datos utilizada se diseñó exclusivamente para el estudio y se realizó un control de calidad exhaustivo de los datos. Para obtener la prevalencia de pacientes con AO se calculó el porcentaje de pacientes con AO respecto al total de pacientes asmáticos estudiados, y al sumar a este el porcentaje de pacientes con AET se obtuvo la prevalencia de ART. Se efectuó estadística descriptiva univariante de todas las variables recogidas, frecuencia y porcentaje para las variables cualitativas, y media y desviación estándar para las variables cuantitativas, ya que estas seguían una distribución normal. La normalidad se comprobó numéricamente mediante la prueba de normalidad sktest (Skewness y Kurtosis). Se comparó la prevalencia de los diferentes tipos de asma (AC, AET, AO) en función de las características de los pacientes, y la comparación de proporciones se realizó mediante la prueba chi-cuadrado para las variables cualitativas y mediante un análisis de la varianza (ANOVA) para las variables cuantitativas. Por último, se ajustó un modelo multivariante de regresión logística politómica para evaluar la asociación entre el diagnóstico de asma y las características de los pacientes asmáticos estudiados. Todas las pruebas estadísticas se realizaron con un nivel de confianza del 95% y a nivel bilateral, y el paquete estadístico que se utilizó fue Stata/SE Versión 12.1 (StataCorp, Collage Station, TX, EE.UU.).
LimitacionesDado que el procedimiento utilizado para seleccionar a los sujetos podía llevar a diagnósticos de asma dudosos o incorrectos, se revisaron los criterios de diagnóstico para todos los sujetos incluidos en la muestra, clasificados en la historia clínica como asmáticos. Cuando no se confirmaba el diagnóstico, el sujeto era excluido de la muestra, y si se tenía alguna duda se revisaba la historia clínica y se llevaban a cabo las pruebas complementarias necesarias. Si el médico participante aún tenía dudas, consultaba al equipo de investigación antes de incluir al paciente en el estudio. Se trata de un estudio epidemiológico, pero aun así debe reconocerse la limitación de recogida de datos por parte de la historia clínica del paciente en el diagnóstico de AO24.
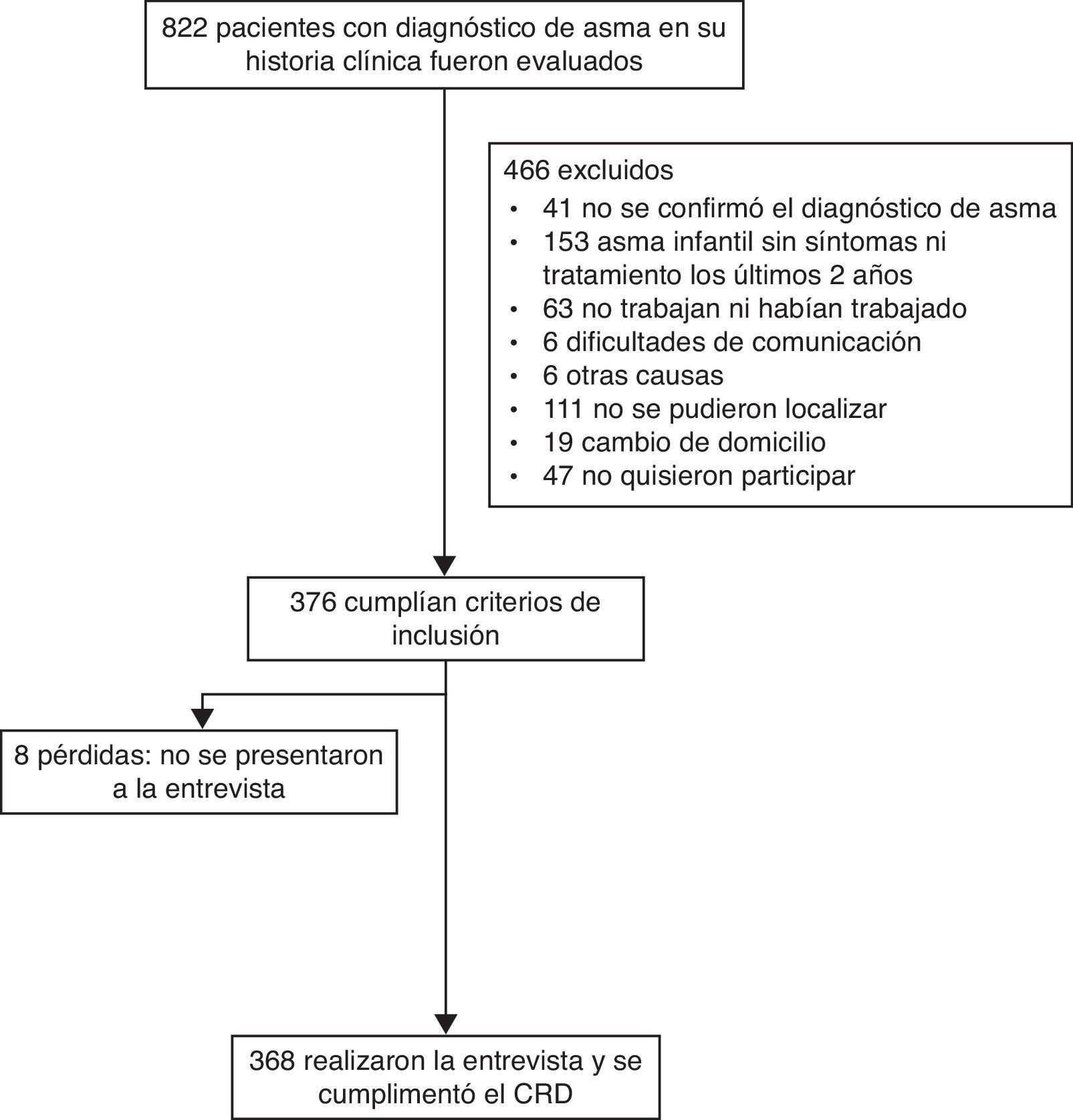
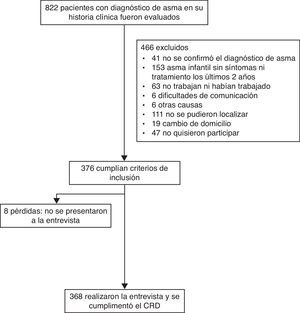
ResultadosEl número de pacientes con diagnóstico de asma en edades entre 16 y 64años fue de 2.505, en un total de pacientes en este grupo de edad de 102.131. La prevalencia de asma registrada en este grupo de estudio era del 2,5%.
Fue necesario revisar la historia clínica de 822 pacientes asmáticos para incluir a 368 en el estudio (fig. 1). En la tabla 1 se muestran las características de estos pacientes asmáticos incluidos según su diagnóstico de asma. Los pacientes con AO fueron 67, lo que supone una prevalencia de AO del 18,2% respecto al total de asmáticos entre 16 y 64años de la muestra, siendo esta prevalencia mayor en hombres que en mujeres (p=0,046). Si les sumamos los 54 pacientes con AET, el total de pacientes asmáticos relacionados con el trabajo equivale a una prevalencia del 32,9%. Solo en 2 casos de los 368 revisados se había derivado a la mutua por clara sospecha de AO.
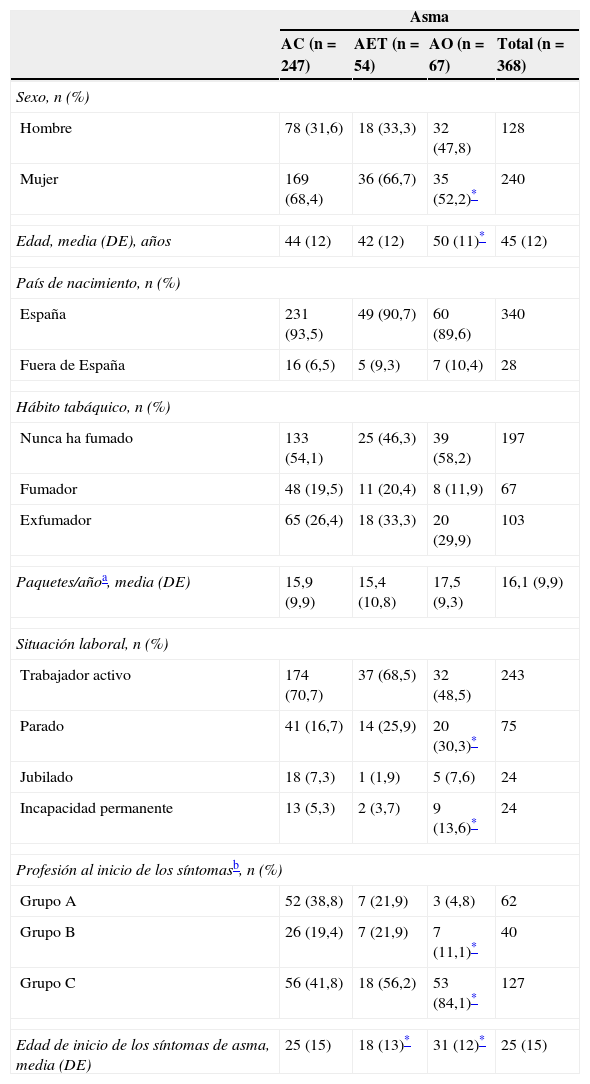
Características de los pacientes asmáticos estudiados según el diagnóstico de asma
| Asma | ||||
|---|---|---|---|---|
| AC (n=247) | AET (n=54) | AO (n=67) | Total (n=368) | |
| Sexo, n (%) | ||||
| Hombre | 78 (31,6) | 18 (33,3) | 32 (47,8) | 128 |
| Mujer | 169 (68,4) | 36 (66,7) | 35 (52,2)* | 240 |
| Edad, media (DE), años | 44 (12) | 42 (12) | 50 (11)* | 45 (12) |
| País de nacimiento, n (%) | ||||
| España | 231 (93,5) | 49 (90,7) | 60 (89,6) | 340 |
| Fuera de España | 16 (6,5) | 5 (9,3) | 7 (10,4) | 28 |
| Hábito tabáquico, n (%) | ||||
| Nunca ha fumado | 133 (54,1) | 25 (46,3) | 39 (58,2) | 197 |
| Fumador | 48 (19,5) | 11 (20,4) | 8 (11,9) | 67 |
| Exfumador | 65 (26,4) | 18 (33,3) | 20 (29,9) | 103 |
| Paquetes/añoa, media (DE) | 15,9 (9,9) | 15,4 (10,8) | 17,5 (9,3) | 16,1 (9,9) |
| Situación laboral, n (%) | ||||
| Trabajador activo | 174 (70,7) | 37 (68,5) | 32 (48,5) | 243 |
| Parado | 41 (16,7) | 14 (25,9) | 20 (30,3)* | 75 |
| Jubilado | 18 (7,3) | 1 (1,9) | 5 (7,6) | 24 |
| Incapacidad permanente | 13 (5,3) | 2 (3,7) | 9 (13,6)* | 24 |
| Profesión al inicio de los síntomasb, n (%) | ||||
| Grupo A | 52 (38,8) | 7 (21,9) | 3 (4,8) | 62 |
| Grupo B | 26 (19,4) | 7 (21,9) | 7 (11,1)* | 40 |
| Grupo C | 56 (41,8) | 18 (56,2) | 53 (84,1)* | 127 |
| Edad de inicio de los síntomas de asma, media (DE) | 25 (15) | 18 (13)* | 31 (12)* | 25 (15) |
AC: asma común; AET: asma exacerbada en el trabajo; AO: asma ocupacional; DE: desviación estándar.
Clasificación Catalana de Ocupación (CCO-94): Grupo A (personal directivo, técnicos y profesionales científicos, técnicos y profesionales de soporte, empleados administrativos); Grupo B (servicios de restauración, dependientes de comercio y similares); Grupo C (actividades agrarias y pesqueras, construcción y metalurgia, artes gráficas, textiles y alimentación, operadores de instalaciones y maquinaria, trabajadores no cualificados).
Los pacientes con AO resultaron ser mayores que el resto de asmáticos de manera estadísticamente significativa (p<0,001), y en estos pacientes los síntomas se iniciaron a una edad más tardía también de manera estadísticamente significativa (p<0,001) (tabla 1). La prevalencia de AO en los pacientes parados o con incapacidad permanente resultó mayor que en los asmáticos con una situación laboral activa (p=0,013). Los pacientes con una profesión del grupo B o C al inicio de los síntomas también presentaron una prevalencia de AO mayor que los asmáticos con una profesión del grupo A (p<0,001) (tabla 1). Después de realizar el análisis multivariante, las características que finalmente se asociaron de manera estadísticamente significativa a una mayor prevalencia de AO fueron haber iniciado los síntomas de asma a una mayor edad y tener una profesión del grupo B o C al inicio de los síntomas.
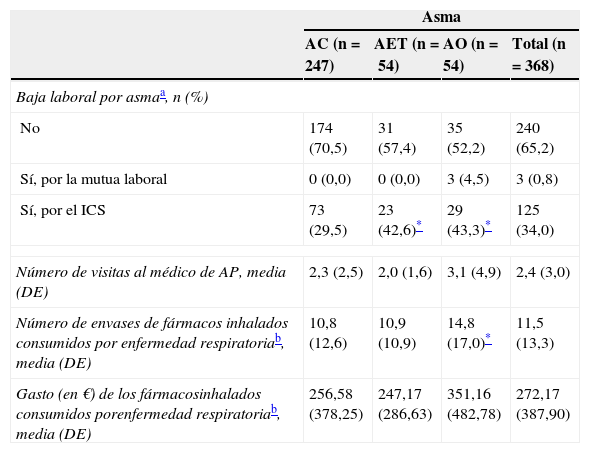
En la tabla 2 aparece el consumo de recursos generados durante un año por los pacientes asmáticos estudiados según su diagnóstico de asma. Los pacientes asmáticos relacionados con el entorno laboral (AO y AET) realizaron más bajas laborales por el servicio público y por contingencia común que los pacientes con AC (p<0,001). Los pacientes con AO realizaron una media de 3,1 visitas en un año a su médico de AP, consumieron 14,8 envases de fármacos inhalados en un año (p=0,048) y gastaron 351,16euros anuales en estos fármacos inhalados, valores superiores a AC y AET, si bien no alcanza significación estadística. Respecto a ingresos hospitalarios y visitas a urgencias por el asma, solo 2 pacientes con AC ingresaron durante el año 2009.
Consumo de recursos generados durante un año por los pacientes asmáticos estudiados según el diagnóstico de asma
| Asma | ||||
|---|---|---|---|---|
| AC (n=247) | AET (n=54) | AO (n=54) | Total (n=368) | |
| Baja laboral por asmaa, n (%) | ||||
| No | 174 (70,5) | 31 (57,4) | 35 (52,2) | 240 (65,2) |
| Sí, por la mutua laboral | 0 (0,0) | 0 (0,0) | 3 (4,5) | 3 (0,8) |
| Sí, por el ICS | 73 (29,5) | 23 (42,6)* | 29 (43,3)* | 125 (34,0) |
| Número de visitas al médico de AP, media (DE) | 2,3 (2,5) | 2,0 (1,6) | 3,1 (4,9) | 2,4 (3,0) |
| Número de envases de fármacos inhalados consumidos por enfermedad respiratoriab, media (DE) | 10,8 (12,6) | 10,9 (10,9) | 14,8 (17,0)* | 11,5 (13,3) |
| Gasto (en €) de los fármacosinhalados consumidos porenfermedad respiratoriab, media (DE) | 256,58 (378,25) | 247,17 (286,63) | 351,16 (482,78) | 272,17 (387,90) |
AC: asma común; AET: asma exacerbada en el trabajo; AO: asma ocupacional; AP: atención primaria; DE: desviación estándar.
De los 67 pacientes con AO, 11 (16,4%) habían sido atendidos en alguna ocasión por asma en MATEPSS y, de estos, 5 habían sido atendidos 2 o más veces por la mutua. El resto se controlaban siempre en la AP de salud. Por otra parte, 62 (16,8%) pacientes no necesitaron ningún fármaco inhalado (12 con AO [17,9% de AO], 8 con AET [14,8% de AET] y 42 con AC [17,0% de AC]), pero estas diferencias no resultaron ser estadísticamente significativas.
DiscusiónLos resultados sugieren que en el 32,9% de los pacientes asmáticos controlados en la AP del sistema nacional de salud existe relación entre la patología y el entorno laboral, en un 18,2% originada por el propio trabajo y en un 14,7% exacerbada en el mismo.
La prevalencia del ART no está bien definida, debido a las distintas formas de estudio y criterios de definición, y nuestros resultados son comparables a otros de revisión, tanto europeos como americanos, que dan unos márgenes muy amplios, entre el 5 y el 25%12-15. La relevancia del presente estudio es que ha sido realizado en el ámbito de la AP del sistema público de salud. La clasificación de los pacientes en las 3 categorías (AO, AET, AC) por parte de un médico especialista a partir de la información del cuestionario, si bien presenta problemas, creemos que es adecuada al propósito de este estudio. Esta metodología puede infravalorar casos de AO, e influye poco en la prevalencia de ART25. Por otra parte, la utilización de pruebas complementarias (como pruebas de sensibilización o de hiperreactividad bronquial específica) es necesaria en el diagnóstico individual, por las implicaciones médico-legales que puede tener, pero no aporta una información suplementaria relevante26 en estudios poblacionales.
La baja prevalencia (2,5%) de asma observada en los resultados del estudio se debe a un infrarregistro de la misma, tanto por el propio problema de infrarregistro como porque se realizó en los primeros años de utilizar la e-CAP, en lugar de la historia clínica en papel, y el traspaso de diagnósticos no fue automático.
Mientras que el total de mujeres con asma es mayor que el de hombres, hay un mayor porcentaje de hombres que de mujeres con AO. No parece que una simple exposición diferencial a alérgenos pueda explicar esta discordancia27,28. Hay estudios que relacionan el mayor riesgo de AO en mujeres que realizan trabajos de limpieza doméstica29. En nuestro trabajo no aparece destacado este parámetro, probablemente porque las mujeres que trabajan por cuenta propia no disponen de número de seguridad social propio, requisito necesario para ser incluido en este estudio y su asma no puede considerarse legalmente como AO; por tanto, muchas mujeres diagnosticadas de AC en realidad se trata de AO.
La edad de los pacientes con AO es más elevada que en los AET y AC. En estos casos el desencadenante se halla en las condiciones laborales, y es necesario un tiempo de sensibilización antes de presentarse la enfermedad30. En cambio, los factores desencadenantes en AC y AET han estado presentes antes del contacto con el trabajo. Hay un valor muy bajo de la edad de inicio de síntomas en los pacientes con AET; ello podría indicar que las condiciones laborales producen muy rápidamente un agravamiento de los casos de asma infantil o preexistente. De los pacientes asmáticos a los que el asma les fue diagnosticada después de los 30años, el 27% padecía AO. Ello nos debe hacer pensar que cuando el asma se diagnostica en edad adulta deben buscarse posibles determinantes laborales.
En cuanto al país de origen de los pacientes, es interesante resaltar que los inmigrantes no están sobrerrepresentados en los AO o especialmente en los AET, a pesar de tener trabajos que puedan suponer un mayor riesgo por estar en contacto con más sustancias consideradas alergénicas y con menos elementos de protección, pero no pueden extraerse conclusiones, dado la poca representatividad en nuestro estudio. No se han objetivado diferencias en cuanto al hábito tabáquico entre los diferentes tipos de asma.
La situación de paro y de incapacidad laboral en los pacientes con AO es significativamente más elevada que en los demás grupos. Su enfermedad, muy probablemente, influye a la hora de encontrar trabajo y de ser declarados con incapacidad laboral permanente por la Inspección del Instituto de Trabajo. Este dato muestra una evolución de la enfermedad especialmente incapacitante para los AO. Al mismo tiempo, al no ser reconocida su patología como ocupacional, la situación económica de estos pacientes se ve afectada de forma importante. Los pacientes con AO y AET tienen más episodios de incapacidad laboral transitoria por asma (solo un 4,5% de ellos fueron asumidos por las mutuas laborales) que los pacientes con AC, siendo este otro dato indicativo de la peor evolución de los casos de ART debido al continuado contacto con los alérgenos que desencadenan o empeoran el asma.
Los datos de consumo de fármacos muestran que, si bien la proporción de AC y AO que no necesitan medicación para el asma (estimado según consumo en farmacia) es similar, el número de envases consumidos por el AO es significativamente superior. El gasto del consumo de fármacos en los pacientes con AO es más elevado que en los AC. Además, el número de visitas a la AP de salud es más alto en AO, aunque no alcanza significación estadística. Los AET, curiosamente, presentan un comportamiento parecido a los AC.
En definitiva, los AO precisan mayor atención sanitaria que los otros pacientes con asma, y en realidad, según la normativa establecida (Real Decreto Legislativo 1/1994, de 20 de junio, por el que se aprueba el texto refundido de la Ley General de la Seguridad Social), los pacientes con AO deberían ser derivados y asumidos por el sistema de salud laboral, hecho que no sucede.
ConclusionesEl presente trabajo pone de manifiesto la elevada prevalencia de ART que es atendida por la AP, que supone una elevada carga asistencial y no contribuye a una mejora de la salud de estos pacientes dado que no cambian las condiciones que provocan o agravan su enfermedad.
También debe hacerse hincapié en que la sospecha de AO por parte de la AP es mínima: solo en 2 casos de los 368 revisados se había planteado la posibilidad que se tratara de un AO. Este dato no difiere de otros estudios31. Debería plantearse con más frecuencia la sospecha diagnóstica de AO en todo paciente con inicio de síntomas sugestivos de asma en la edad adulta. La historia clínica debería incluir datos del entorno laboral presente y pasado.
Sugerimos, tal como se menciona en otros estudios europeos32,33, instaurar protocolos para una mayor sospecha y detección de ART en la AP y una mayor detección y seguimiento por parte de las mutuas laborales para aumentar el diagnóstico y mejorar la evolución y el pronóstico de los pacientes con AO, instaurando las medidas de prevención adecuadas que ayudaran a reducir la aparición de nuevos casos. Debemos avanzar todos en una mayor comunicación y colaboración entre el sistema público de salud y el sistema de salud laboral (MATEPSS) para mejorar el diagnóstico, el tratamiento, y la evolución de los pacientes con esta patología.
Responsabilidades éticasEste estudio fue aprobado por el Comité Ético de Investigación Clínica del Instituto de Investigación en Atención Primaria (IDIAP) Jordi Gol (Barcelona).
Los investigadores cumplieron con las normas actuales de buena práctica clínica y aplicaron los requisitos de la Declaración de Helsinki de 1975. Para ello se utilizó un código de 7 dígitos para anonimizar a los pacientes, los 2 primeros dígitos identificaban el centro, los 2 siguientes al profesional responsable de la evaluación y los 3 últimos dígitos se correspondían con el orden de entrada en el estudio del paciente. Durante la primera visita, el profesional sanitario entregaba una hoja de información, se pedía la participación voluntaria y se firmaba el consentimiento informado.
FinanciaciónEl estudio ha sido posible gracias a la beca recibida por el Instituto de Investigación en Atención Primaria (IDIAP) Jordi Gol (Barcelona) en el año 2008.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Médicos colaboradores en la realización del estudio: Maria Calvo, Laura Montes, Escolàstica Ruiz, Agustí Utgés, Enric Zamorano (EAP Alt Mogent); Isabel Grau, Carles Monsó, Montserrat Castellet (EAP Caldes de Montbui); Ginesa Acosta, Susana Galvez, Ramon Ortega, Alejandro Serracant, Isabel Torras (EAP Cardedeu); Jordi Martí, Rafael Martinez, Joan Mogas, Lydia Roig, Fina Romanyà, Ana Turnes (EAP La Garriga); Irene Garcia, Felipe M. Hernandez, M. Teresa Rodellar (EAP Canovellas); Glòria Anton, Montserrat Arumí, José Casermeiro, Leonor Castillo, Miquel Presas, Regina Malfeito, Ramon Velayos (EAP Les Franqueses); Amada Aguyé, M. José Armenteros, Mercedes Freire, Valentina Herrero, Margarita Lorenzo, Carolina Moragues, Mireia Prat, Jordi Ralla, Mireia Rosás (EAP Granollers Centre); Josep Espinasa, Anna Estefanell, Montse Gil, Sandra Masuet, Judith Gonzalez, Anna Pérez, Josep M. Viaplana (EAP St. Miquel); Melani Ardite, Alejandro J. Bilardi, Dídac Forés, Xavi Martínez, Santiago Perez (EAP La Llagosta); Ignacio Olivares, Marta Pastor, Carmen Pereira (EAP Mollet Est); Mercè Ariasol, Angel Garcia, Neus Jou, Elisabeth Navarro, Consol Sanchez (EAP Mollet Oest); Eduard Carrion, Julian Ortega, Ana Pérez (EAP Montmeló-Montornés); Carmen Cerrillo, Lola Cobos (EAP Parets); Pere Antoja, M. Luz Ramiro (EAP Sant Fost); Anna Albi, Milagros Herrero, Èlia Jorba Casellas (EAP St. Celoni); Genís Iglesias, Sabina Molina, Anna Parera, David Miramanda, Rafael Velasco, Marga Vilageliu (EAP Vall del Tenes).
Agradecemos de forma especial al Dr Joan Pujol por su colaboración en el diseño y seguimiento del estudio, así como a Pati Luque por su meticulosidad y eficiencia en la gestión de las entrevistas, de los datos y certificados. Gracias también a Laia Jaquet por su dedicación en la realización del trabajo.