La historia de la ventilación mecánica no invasiva se remonta más de 100años en el tiempo, pero no fue hasta 1987 cuando entramos en lo que podemos llamar la ventilación mecánica no invasiva moderna. La descripción de Delaubier y Rideau de un paciente con enfermedad de Duchenne ventilado eficazmente a través de una mascarilla nasal marcó el inicio de una nueva era en la historia de la ventilación mecánica no invasiva. En estos 25años hemos asistido a un crecimiento exponencial de su utilización, de su campo de actuación y de su desarrollo tecnológico, en una carrera apasionante y vertiginosa. Consideramos que es oportuno realizar una revisión de los principales hitos que han marcado el desarrollo de la ventilación mecánica no invasiva hasta llegar al momento actual, y aprovechamos para rendir tributo a esta modalidad terapéutica que tanto ha contribuido al desarrollo de la neumología en los últimos 25años.
The history of non-invasive mechanical ventilation goes back more than 100 years, but it was not until 1987 when what we could call “modern” non-invasive mechanical ventilation was developed. The description of Delaubier and Rideau of a patient with Duchenne's disease who had been effectively ventilated through a nasal mask marked the start of a new era in the history of non-invasive mechanical ventilation. Over these last 25years, we have witnessed exponential growth in its use, field of activity and technological advances on an exciting fast-paced track. We believe that it is time to review the main milestones that have marked the development of non-invasive mechanical ventilation to date, while paying homage to this therapeutic method that has contributed so much to the advancement of respiratory medicine in the last 25years.
Han pasado 25años desde la estandarización del uso de la ventilación a presión positiva con interfases no invasivas. Han sido 25años apasionantes en los que una sucesión de importantes acontecimientos ha marcado significativamente la historia de la neumología y ha contribuido a su desarrollo y expansión. Es momento de revisar la evolución de la ventilación mecánica no invasiva (VMNI) en estos 25años.
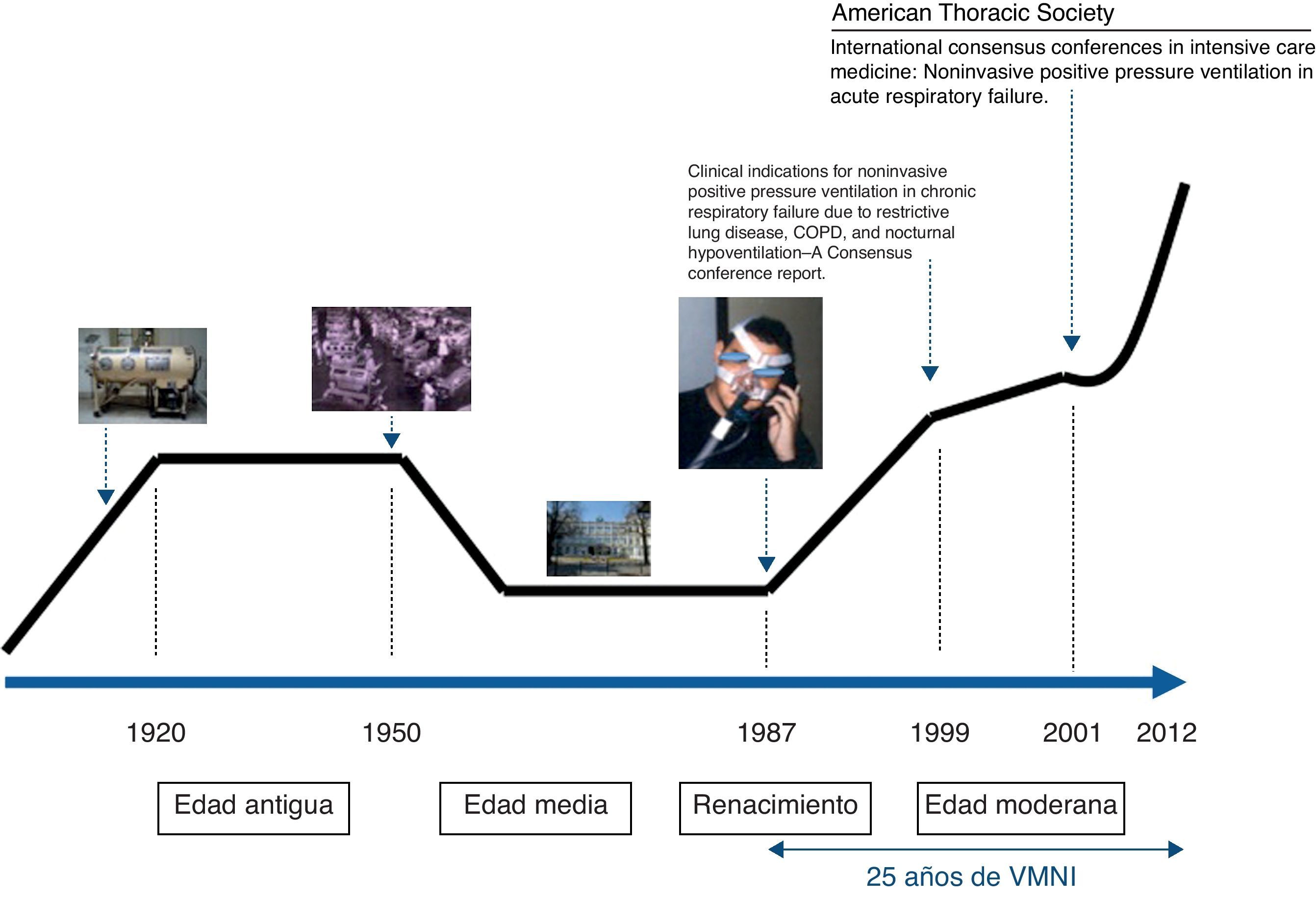
Si pusiéramos en una línea la historia de la VMNI obtendríamos algo parecido a lo que se muestra en la figura 1. En esta línea, al igual que en un libro de historia tradicional, podríamos distinguir la Edad Antigua, la Edad Media, el Renacimiento y la era moderna o actual. Y es que la VMNI no es una técnica de reciente aparición. Su historia, sus orígenes, se remontan más de 100años atrás y están ligados a la invención del pulmón de acero por Drinker y Shaw en 1927. Es el comienzo de la Edad Antigua de la VMNI. El pulmón de acero fue utilizado por primera vez en 1928 en el Children's Hospital de Boston (Massachusetts) en una niña inconsciente con problemas respiratorios; su rápida recuperación contribuyó a popularizar el denominado «Drinker Respirator». Unos años más tarde, Emerson mejoró el prototipo de Drinker comercializando un pulmón de acero más pequeño, barato, ligero, silencioso y fiable que el de su predecesor. Fue acusado de violar las patentes de Drinker, pero las denuncias no prosperaron y las salas de los hospitales se llenaron de pulmones de acero Emerson1. Su papel durante las epidemias de poliomielitis de los años cuarenta y cincuenta del siglo pasado fue crucial para mantener con vida ese 10% de pacientes con polio que cursaban con insuficiencia respiratoria aguda y mantenían dependencia ventilatoria2. Ante la posibilidad de permanecer indefinidamente en una institución cerrada, diversos centros decidieron intentar la puesta en marcha de programas de ventilación mecánica en casa. Los pulmones de acero y sus variantes (ponchos y corazas) fueron los elementos fundamentales que dieron soporte a los primitivos programas de ventilación mecánica domiciliaria (VMD)3.
En los años cincuenta tuvieron lugar una serie de acontecimientos que limitaron la utilización de los pulmones de acero. La erradicación de la poliomielitis con la generalización de los programas de vacunación, junto con el auge de la ventilación mecánica con presión positiva aplicada mediante la intubación de las vías respiratorias, propició que el uso de los pulmones de acero prácticamente desapareciera4. Entramos así en la Edad Media de la VMNI. Sin embargo, al igual que en la Edad Media la sabiduría y el conocimiento se conservaron en los monasterios, hubo lugares concretos donde la llama de la VMNI se mantuvo viva y numerosos pacientes continuaron beneficiándose de la ventilación con presión negativa. Uno de estos «monasterios de la ventilación», el Hospital María Ferrer de Buenos Aires, permanece activo en la actualidad y aún pueden visitarse pacientes supervivientes de aquellos años, que viven en pulmones de acero. La figura 2 muestra la habitación de uno de estos pacientes.
Desde la década de 1960 hasta el año 1988 se habían descrito 990 casos de pacientes ventilados a domicilio en diferentes países, fundamentalmente en Francia5, Reino Unido6 y Estados Unidos7. El 14% de estos pacientes utilizaban aparatos de presión negativa (pulmón de acero o poncho), el 70% utilizaban respiradores volumétricos por traqueotomía y el 16% restante accedían a la vía aérea a través de piezas bucales o nasales8. Un estudio considerado clásico en el campo de la ventilación domiciliaria fue el publicado por Robert et al.9 en 1983, con 222pacientes ventilados a través de traqueotomía en domicilio desde el año 1960, cuya gráfica de supervivencia de pacientes agrupados por tipo de enfermedad ha sido un referente a lo largo de los años.
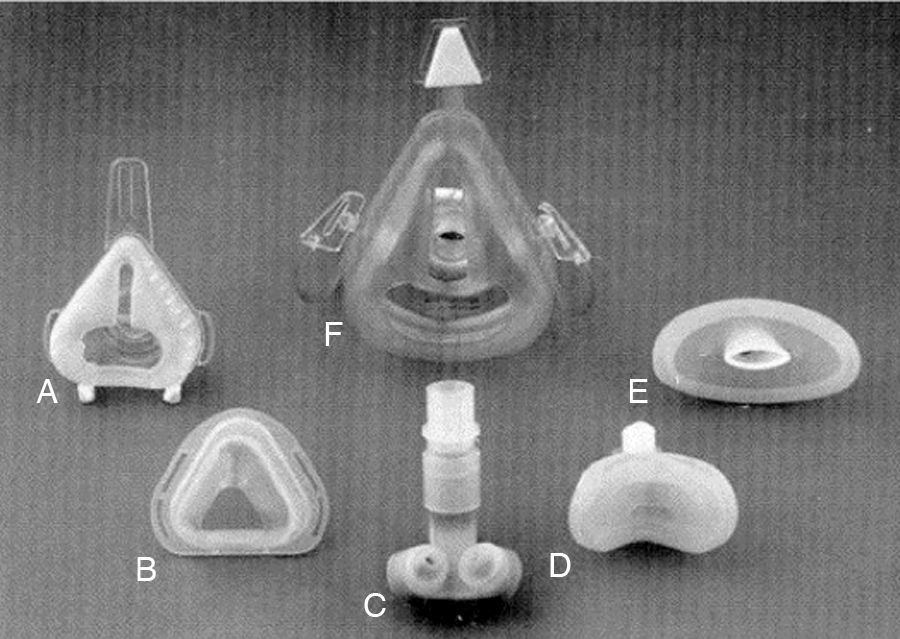
En este modesto escenario de pacientes ventilados a domicilio fundamentalmente por traqueotomía y, en menor proporción, de forma no invasiva con equipos de presión negativa o piezas bucales, Delaubier y Rideau introdujeron la técnica de ventilación con presión positiva intermitente a través de una mascarilla nasal en pacientes con distrofias musculares, identificándola con las siglas NIPPV (noninvasive positive pressure ventilation). Estos autores franceses comprobaron en un paciente con enfermedad de Duchenne que era posible ventilarle adecuadamente a través de la mascarilla nasal ideada por Sullivan en 1980 para aplicar presión continua a pacientes con apnea del sueño10. El desarrollo de las mascarillas iniciales con las que se comenzó a aplicar VMNI estuvo, por tanto, muy ligado al desarrollo de las terapias con presión positiva continua (CPAP) para el síndrome de apneas durante el sueño (fig. 3). El artículo publicado en 1987 en la revista Agressologie11 supuso un hito histórico y un punto de inflexión en la historia de la VMNI que marca la transición entre la Edad Media y el Renacimiento.
Máscaras de ventilación mecánica no invasiva. A, máscara nasal estándar (Respironics Inc., Murrysville, Pa); B, máscara nasal Sullivan (Sullivan Bubble Mask, ResCare, San Diego, Ca); C, pillows nasal (Nellcor Puritan Bennett, ADAM circuit, Pleasanton, Ca); D, mini mask (Respironics Inc., Murrysville, Pa); E, lip seal (Nellcor Puritan Bennett, Pleasanton, Ca); F, máscara total (Spectrum, Respironics Inc., Murrysville, Pa).
La comprobación de que era posible realizar ventilación mecánica de una forma eficaz, cómoda y bien tolerada a través de dicha mascarilla nasal favoreció el crecimiento exponencial de pacientes ventilados a largo plazo en su propio domicilio y el desarrollo de la VMNI con presión positiva en la mayoría de las salas de neumología. Las técnicas de ventilación con presión negativa quedaron prácticamente relegadas, siendo excepcional su utilización desde entonces.
La VMNI se extendió rápidamente como el tratamiento de elección de la insuficiencia respiratoria de pacientes con enfermedades neuromusculares, defectos de la caja torácica y secuelas de tuberculosis, lo que se dio en denominar insuficiencia respiratoria de origen restrictivo, dadas las características espirométricas y radiológicas de estos pacientes. Otras causas de hipoventilación se sumaron a la lista de indicaciones de VMNI, como la asociada a la obesidad12,13. Estos pacientes eran adaptados a respiradores volumétricos en el entorno hospitalario y derivados posteriormente a su domicilio, apareciendo una nueva terapia respiratoria domiciliaria en la cartera de servicios de los proveedores de terapias junto a la oxigenoterapia: la VMD por mascarilla. El número de pacientes tratados con ventilación mecánica en casa superó con creces las estimaciones de Estopá en 199614, quien calculaba que para el año 2000 habría en Europa más de 7.000pacientes tratados con ventilación mecánica a domicilio. De esta forma entramos de lleno en la historia moderna de la VMNI.
Es obligado citar el trabajo de Leger et al., publicado en 199415, en el que se muestra la primera serie de pacientes con VMNI tratados en el domicilio, con el seguimiento de 276pacientes durante 5años. Sus resultados mostraron el beneficio en términos de supervivencia que aportaba la VMNI a pacientes con enfermedades neuromusculares, cifoscoliosis y secuelas de tuberculosis, y en menor medida a pacientes con enfermedad pulmonar obstructiva crónica (EPOC) y bronquiectasias.
La insuficiencia respiratoria restrictiva, los respiradores volumétricos, la mascarilla nasal, la adaptación hospitalaria de los pacientes y la utilización de la pulsioximetría nocturna como herramienta fundamental para la monitorización fueron los referentes de la VMNI en estos primeros compases de la VMNI moderna, que culminó con la publicación en 1999 de la Conferencia de Consenso en la revista Chest16 sobre indicaciones clínicas de la VMNI en la insuficiencia respiratoria crónica secundaria a enfermedades pulmonares restrictivas, EPOC e hipoventilación nocturna. Este artículo estableció los criterios de indicación para prescribir VMNI a domicilio que aún a día de hoy siguen en gran medida vigentes. La década de 1990 ha sido considerada como la década de la VMNI y de la VMD17.
En el año 2000, De Lucas et al.18 analizaron la VMD en España y mostraron la variabilidad en su utilización a lo largo de la geografía de nuestro país con una prevalencia de pacientes ventilados a domicilio que oscilaba entre 0,93/100.000 en Castilla-La Mancha y 10,11/100.000 en la Comunidad de Madrid. En ese momento había 1.821 pacientes en España que recibían VMD, y el inicio de la VMD en nuestro país se establecía en 1987, en el Hospital de Bellvitge (Barcelona). En este artículo se documenta la implantación del programa de VMD en el Hospital San Pedro de Alcántara (Cáceres) en 1988, en el Hospital Clínico Universitario de Valencia en 1990 y en los hospitales La Paz (Madrid), Gregorio Marañón (Madrid) y Son Dureta (Mallorca) en 1992. En el año 2000 el número de hospitales con programas de VMD ascendía a 4318. Dos excelentes revisiones realizadas por los grupos considerados pioneros en nuestro país, una sobre VMNI8 y otra sobre VMD19, fueron publicadas en 1994, recopilando todo el saber sobre la materia en ese momento y convirtiéndose en 2 artículos de referencia para los grupos que contribuyeron al desarrollo de la VMNI en España en la década de los noventa. Unos años después, el estudio europeo EUROVENT analizó datos procedentes de 16países y más de 20.000pacientes, objetivando, al igual que el estudio español, una gran variabilidad en cuanto a indicaciones, tipos de respiradores e interfases utilizadas en los diferentes países analizados. La prevalencia de pacientes incluidos en programas de VMD también mostró diferencias, con cifras de 0,1/100.000 en Polonia frente a 17/100.000 en Francia, con una prevalencia media de 6,6/100.00020.
En el año 1992 Respironics introdujo en el mercado la BiPAP®, un respirador ideado en sus inicios para el tratamiento de pacientes con síndrome de apnea hipopnea del sueño que no toleraban altas presiones de CPAP. Bajo la filosofía de disminuir la presión durante la espiración y reducir intermitentemente la presurización en el circuito, se convirtió rápidamente en una nueva modalidad ventilatoria en el campo de la VMNI: la ventilación con doble nivel de presión21. Frente a los conceptos de volumen tidal, relación I/E, frecuencia respiratoria, alarmas de alta y baja presión y trigger, parámetros habituales de los respiradores volumétricos, nos tuvimos que familiarizar con otros como presión de soporte, IPAP, EPAP o PEEP, y aceptar que el propio paciente modulaba la frecuencia respiratoria y la relación I/E, el trigger era propio del respirador y el volumen tidal era el resultado de todo lo anterior y a priori desconocido para nosotros. Además, estos respiradores no disponían de baterías ni de alarmas (fig. 4). Realmente es fácil comprender que, dejando aparte el entusiasmo de algunos neumólogos, aparecer con estos diminutos aparatos en una unidad de cuidados intensivos para llevarte a la planta de hospitalización a un paciente complejo con la etiqueta de destete difícil generara cierto recelo por parte de los médicos intensivistas. En 1996 podíamos leer lo siguiente: «Recientemente se ha empezado a utilizar el conocido como BiPAP. Este sistema debe denominarse presión de soporte y genera la presión gracias a un flujo constante de aire. […] Estos aparatos todavía no tienen un consenso general sobre su utilidad, aunque dada su simplicidad y el menor coste que los ventiladores volumétricos, tienen sin duda un protagonismo en el campo de la ventilación mecánica a domicilio»14, como se demostró posteriormente.
Brochard et al.22 publicaron en el año 1995 un trabajo en el New England Journal of Medicine en el que demostraban que la presión de soporte aplicada a pacientes con EPOC agudizados que cursaban con acidosis respiratoria reducía la necesidad de intubación orotraqueal, el ingreso en la UVI, la mortalidad hospitalaria y la estancia media, y mejoraba los gases sanguíneos y el pH. Pocos años después, la VMNI con doble nivel de presión se había convertido en el gold standard para el tratamiento de este tipo de pacientes23. La Global Initiative for Chronic Obstructive Lung Diseases (GOLD) estableció los criterios para su indicación con un nivel de evidencia científicaA24. La British Thoracic Society Standards of Care Committee, en el año 2002, estableció una incidencia de 70pacientes con EPOC tratados con VMNI al año por 250.000 habitantes25. Plant et al.26, por su parte, nos aclararon qué pacientes podíamos tratar en la planta de hospitalización general y cuáles no, y otros autores se preocuparon de establecer los factores predictivos de éxito en el escenario del paciente agudo, pasando a ser parte del conocimiento médico universal la gasometría a la hora de haber iniciado la ventilación27,28. Junto a los pacientes con EPOC, aparecieron evidencias de la eficacia de la VMNI en otras situaciones de fallo respiratorio agudo tanto hipercápnico como hipoxémico29, y el centro de gravedad de la utilización de la VMNI giró desde el enfermo crónico al enfermo agudo, del respirador volumétrico al respirador de doble nivel de presión, de la mascarilla nasal a otras interfases de mayor cobertura facial (oronasal, total, helmet) y del domicilio al hospital. La American Thoracic Society publicó en el año 2001 la Conferencia de Consenso Internacional sobre VMNI en el fallo respiratorio agudo30, marcando de nuevo un hito histórico y estableciendo unas recomendaciones que han servido de guía para otras normativas y revisiones posteriores31,32.
En los últimos años la revolución en VMNI ha abierto nuevos frentes. Uno de ellos, dónde tratar a los pacientes. Lejos del binomio inicial planta de neumología o UVI, ha surgido el concepto de unidades de cuidados intermedios respiratorios, aunque no se ha extendido todo lo que hubiéramos deseado33,34. Sí ha quedado claro que la VMNI en pacientes agudos requiere una infraestructura y un personal específicamente dedicado a ella, con formación, experiencia y disponibilidad las 24h al día35. La mayor complejidad de los pacientes ventilados y el mayor consumo de tiempo de enfermería requerido para su atención han inducido cambios significativos en la organización de los servicios de neumología36. La asistencia a los pacientes ha trascendido a estas unidades, existiendo cada vez más experiencias de aplicación con éxito de la VMNI en servicios de urgencias hospitalarias y extrahospitalarias37. El tipo de paciente ventilado a domicilio se ha visto incrementado con pacientes supervivientes a fallo respiratorio agudo, destete imposible y agudizaciones frecuentes. En paralelo, cada vez son más los pacientes en el hospital en los que se demanda VMNI al presentar insuficiencia respiratoria hipercápnica en situaciones con menor nivel de evidencia y relacionadas con estadios evolutivos avanzados de múltiples enfermedades y procesos degenerativos del ser humano. Se plantea cada vez con más frecuencia la VMNI y la VMD en pacientes de edad avanzada, pacientes con orden de no intubar o con comorbilidad grave asociada, así como con finalidad paliativa, y existen datos de su utilidad en estas situaciones límite29.
Desde un punto de vista tecnológico, los respiradores han evolucionado de forma considerable, incorporando progresivamente, y según los fabricantes, diferentes modalidades ventilatorias, alarmas sofisticadas, posibilidad de regular trigger, ciclado, volúmenes y presiones, capacidad de asegurar o garantizar volúmenes y, más recientemente, disponer de herramientas de monitorización. Pantallas con curvas, estimación, medición o regulación de la FiO2, registro integrado de la saturación de hemoglobina o del CO2 espirado son solo algunas de las posibilidades que los respiradores de última generación ponen a nuestra disposición, haciendo un poco más compleja la VMNI (fig. 5).
Respiradores de ventilación mecánica no invasiva (VMNI). Respiradores iniciales para VMNI: 1, Monnal D (Vitalaire); 2, Airox Home1 (Francia); 3, Bipap S/T (Respironics Inc., Murrysville, Pa); 4, Harmony (Respironics Inc., Murrysville, Pa). Respiradores para VMNI de segunda generación: 5, PV 501 (Breas Medical); 6, VIVO 40 (Breas Medical); 7, Synchrony (Respironics Inc., Murrysville, Pa). Respiradores modernos de VMNI: 8, VIVO 50 (Breas Medical); 9, Trilogy 100 (Respironics Inc., Murrysville, Pa); 10, Elisee 150 (ResMed SA); 11, Stellar 150 (ResMed SA).
La VMNI también tiene sus limitaciones. En este contexto de expansión incontrolada de su utilización se plantean a menudo discusiones sobre si debemos iniciarla o no en situaciones límite, poniendo encima de la mesa dilemas éticos en un terreno con escasa evidencia científica y dudosa experiencia contrastable por parte del equipo médico responsable38. De forma paralela, la falta de estandarización del entrenamiento y aprendizaje en ventilación, o la gran variabilidad de modelos organizativos existentes sin que tengamos datos sobre los recursos necesarios para hacer VMNI, son otros aspectos que ponen encima de la mesa las limitaciones de la VMNI. Preguntas sobre si es necesario o no disponer de neumólogo de guardia, concentrar el trabajo de ventilación en un área específica hospitalaria o dispersar los pacientes en función de su patología de base, esperan respuesta.
Desde que aquel paciente con enfermedad de Duchenne fue ventilado con éxito por una mascarilla nasal y dado a conocer a la literatura han pasado 25años, los mismos desde que el primer paciente fue ventilado a domicilio en España. La historia de la VMNI moderna ha sido apasionante y vertiginosa. Todas las predicciones iniciales se han visto superadas. Los médicos jóvenes actuales se enfrentan a la VMNI de los respiradores de alta gama muchas veces sin la necesaria perspectiva histórica que todos los que trabajamos en VMNI deberíamos tener. ¿Qué nos deparará el futuro de la VMNI? Desarrollo tecnológico, monitorización, tipo de paciente, indicaciones, infraestructuras, nuevas modalidades ventilatorias, telemedicina. El estudio de las asincronías paciente-respirador y los trastornos del sueño en pacientes con VMNI son áreas que focalizarán el interés de la investigación en los próximos años. De momento celebremos los 25años de la VMNI moderna, entonemos el cumpleaños feliz y deseemos que esta modalidad terapéutica que tanto ha contribuido al desarrollo de la neumología en los últimos 25años continúe potenciando nuestra especialidad muchos años más.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.