El objetivo de este estudio fue calcular el porcentaje de filtros de vena cava inferior (FVCI) opcionales finalmente recuperados y las variables asociadas a la imposibilidad para su recuperación en una cohorte de pacientes con enfermedad tromboembólica venosa (ETEV).
MétodosSe realizó un estudio observacional retrospectivo. La variable principal fue el porcentaje de FVCI recuperables finalmente extraídos. Se realizó regresión logística para identificar las variables asociadas al fracaso de la recuperación del FVCI.
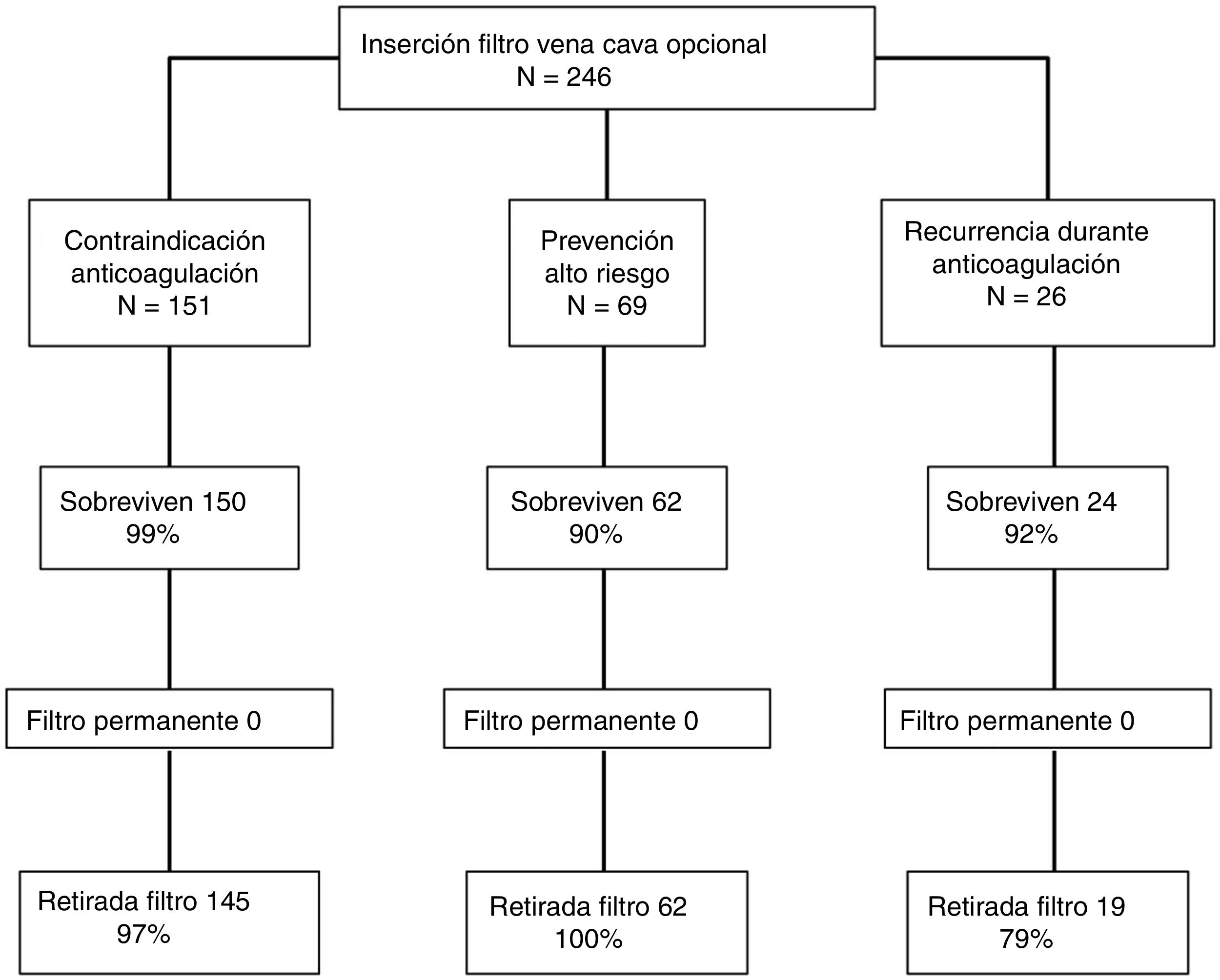
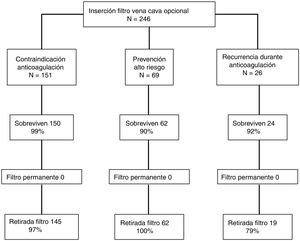
ResultadosDurante el período de estudio se implantaron 246 FVCI, 151 (61%) en pacientes con contraindicación para la anticoagulación, 69 (28%) para la prevención de tromboembolia de pulmón en pacientes de alto riesgo y 26 (11%) en pacientes con recurrencia trombótica a pesar de anticoagulación correcta. De los 236 pacientes que sobrevivieron el primer mes, se intentó la retirada del FVCI en todos ellos y fue posible en 226 pacientes (96%). La tasa más baja de retirada se produjo en el grupo de pacientes con recurrencias trombóticas mientras estaban anticoagulados, comparados con los pacientes con contraindicación para anticoagular y con los pacientes de alto riesgo (79 vs. 97 vs. 100%, respectivamente; p < 0,01). El tiempo de retraso hasta el intento de retirada fue significativamente mayor para los pacientes a los que no se les pudo retirar el FVCI (137,8 ± 65,3 días) comparados con los pacientes a los que se les pudo retirar el FVCI (46,3 ± 123,1 días; p < 0,001).
ConclusionesEn este estudio de un único centro se consiguió la retirada del FVCI en el 96% de los casos. El retraso en el intento de retirada del FVCI se asoció de manera significativa al fracaso en su extracción.
This study assessed vena cava filter (VCF) retrieval rates and factors associated with retrieval failure in a single center cohort.
MethodsWe conducted an observational retrospective cohort study. The primary endpoint was the percentage of patients whose VCF was retrieved. We performed logistic regression to identify variables associated with retrieval failure.
ResultsDuring the study period, 246 patients received a VCF and met the eligibility requirements to be included in the study; 151 (61%) patients received a VCF due to contraindication to anticoagulation, 69 (28%) patients had venous thromboembolism (VTE) and a high risk of recurrence, and 26 (11%) patients received a filter due to recurrent VTE while on anticoagulant therapy. Of 236 patients who survived the first month after diagnosis of VTE, VCF was retrieved in 96%. Retrieval rates were significantly lower for patients with recurrent VTE while on anticoagulation, compared with patients with contraindication to anticoagulation or patients with a high risk of recurrence (79% vs. 97% vs. 100%, respectively; P<0.01). Mean time to retrieval attempt was significantly associated with retrieval failure (137.8 ± 65.3 vs. 46.3 ± 123.1 days, P<0.001).
ConclusionsIn this single center study, VCF retrieval success was 96%. A delay in the attempt to retrieve the VCF correlated significantly with retrieval failure.
A pesar de los avances en el diagnóstico y tratamiento de la enfermedad tromboembólica venosa (ETEV), esta sigue constituyendo una causa importante de morbimortalidad1,2. El tratamiento aceptado para los pacientes estables hemodinámicamente es la anticoagulación, mientras que los tratamientos de reperfusión (ej., fibrinólisis) se reservan para los pacientes inestables, si no hay contraindicación para su uso3,4. Estudios previos han demostrado que, si bien los filtros de vena cava inferior (FVCI) son eficaces en la prevención de la tromboembolia pulmonar (TEP), su inserción aumenta el riesgo de trombosis venosa profunda (TVP) y no modifican la supervivencia de los pacientes con TEP5,6. Por este motivo, las guías de práctica clínica no recomiendan su uso como tratamiento de primera línea para la ETEV4,7. La indicación indiscutible de los FVCI es la contraindicación para la anticoagulación (evidencia grado IB)3. Sin embargo, mientras su uso se ha estancado o incluso ha disminuido en Europa8, en los Estados Unidos se ha incrementado de manera progresiva9,10.
La mayoría de los estudios publicados hasta la fecha corresponden a FVCI permanentes o a modelos antiguos. Existe limitada evidencia clínica sobre la eficacia y seguridad de los FVCI opcionales, así como sobre sus indicaciones, seguimiento y momento de retirada11. A pesar de su recuperabilidad, la tasa de extracciones de FVCI recuperables es inferior al 50%12, y suele estar inversamente relacionada con el tiempo de permanencia del filtro en la vena cava inferior11. Además, se han descrito numerosas complicaciones asociadas a la permanencia del filtro en la vena cava inferior13,14, lo que ha motivado que la Food and Drug Administration haya realizado varios avisos y recomendaciones para que estos FVCI sean retirados tan pronto como dejen de ser necesarios14.
El objetivo de este estudio fue analizar las características basales de una cohorte de pacientes a los que se colocó un FVCI recuperable para la prevención o tratamiento de la ETEV. Asimismo, calculamos el porcentaje de FVCI recuperados, las complicaciones asociadas a su colocación y retirada, y las variables asociadas a la imposibilidad para la recuperación del FVCI.
MétodoDiseñoSe ha realizado un estudio observacional retrospectivo en el que se analizaron las características basales y la evolución de una cohorte de pacientes con diagnóstico de ETEV a los que se les colocó un FVCI recuperable. Todos los pacientes o sus representantes legales firmaron el consentimiento informado de acuerdo con los requerimientos del Comité de Ética local.
Pacientes y criterios de selecciónSe incluyó en el estudio a todos los pacientes diagnosticados consecutivamente de TEP o TVP aguda sintomática en la Unidad de Cirugía Mínimamente Invasiva Guiada por Imagen del Hospital Universitario Lozano Blesa de Zaragoza (España), entre enero de 2006 y marzo de 2016.
El diagnóstico de TEP se confirmó mediante el hallazgo en la angiotomografía computarizada (TC) de un defecto intraluminal parcial rodeado de contraste o de una oclusión completa de una arteria pulmonar en 2cortes consecutivos de TC15. El diagnóstico de TEP mediante gammagrafía de ventilación/perfusión se realizó en los casos de alta probabilidad definidos según criterios PIOPED16 (al menos un defecto de perfusión segmentario o 2subsegmentarios con ventilación normal) o, en los casos con sospecha clínica de TEP, gammagrafía no concluyente y ecografía positiva de miembros inferiores. El diagnóstico de TVP se realizó mediante ecografía de compresión que mostrase un defecto de compresibilidad de la luz venosa17.
Procedimiento de implantación y retirada del filtroTodos los FVCI utilizados (Günther® y Celect®) fueron recuperables y estaban fabricados por Cook Medical (Bloomington, Indiana, Estados Unidos) (fig. 1).
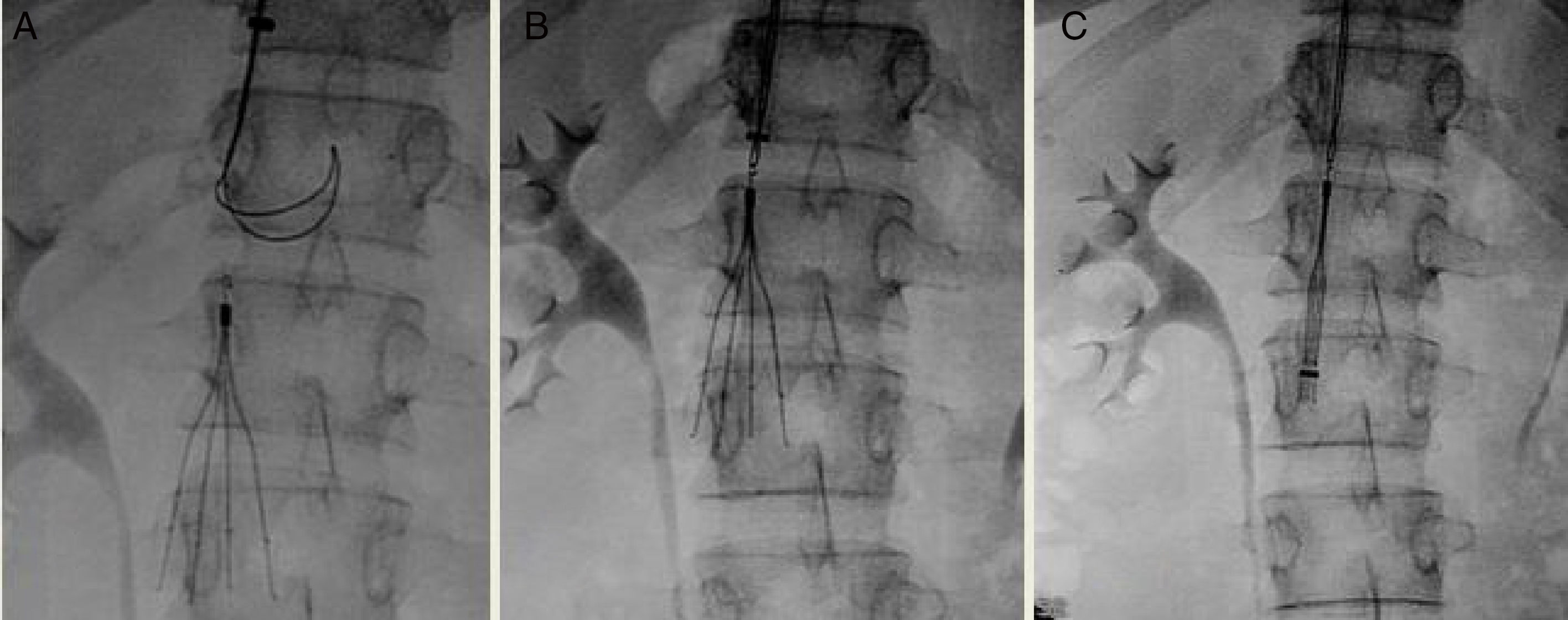
Ambos filtros se pueden insertar por vía femoral o yugular indistintamente a través de una vaina introductora de 7 french (FR). La recuperación se debe realizar por vía yugular y se requiere una vaina de 11 FR. Una vez indicada la retirada del FCVI, se realizó una cavografía para evaluar la existencia de complicaciones18. En nuestra experiencia no se retiró la anticoagulación para la recuperación del FVCI, se utilizó como primera opción el set recomendado por el fabricante y el abordaje de elección fue la vía yugular derecha (fig. 2).
En los casos de imposibilidad para la retirada del FVCI se repitió el intento con un nuevo dispositivo o una estrategia diferente (ej., usando acceso yugular y femoral simultáneos, balones, lazos, pinzas fórceps o láser de excímeros)19,20. Después de 3intentos fallidos se dejó como FVCI permanente y se mantuvo anticoagulado al paciente.
Episodios analizadosDefinimos como parámetro de valoración principal el porcentaje de FVCI recuperables finalmente extraídos. Los parámetros secundarios fueron el porcentaje de complicaciones asociado a la colocación o retirada del FVCI y la muerte por todas las causas durante el primer año después de la inserción del FVCI.
Análisis estadísticoLas variables continuas se expresaron como media ± desviación estándar o la mediana (intervalo intercuartílico) según procediera, y se compararon con el test de la t de Student (o la prueba de la U de Mann-Whitney para los datos asimétricos). Las variables categóricas se representaron como porcentajes y se compararon con el test de la chi cuadrado, o con el test exacto de Fisher en caso necesario.
Para identificar las características asociadas a la imposibilidad de retirada del FVCI, se hizo un análisis bivariable que incluyó variables demográficas y clínicas de los pacientes. Todas las variables asociadas con un nivel de significación p < 0,1 se incluyeron en un modelo multivariable de regresión logística. La significación estadística se definió como p < 0,05. Los datos se analizaron usando el programa SPSS 15.0 (Chicago, Illinois, Estados Unidos).
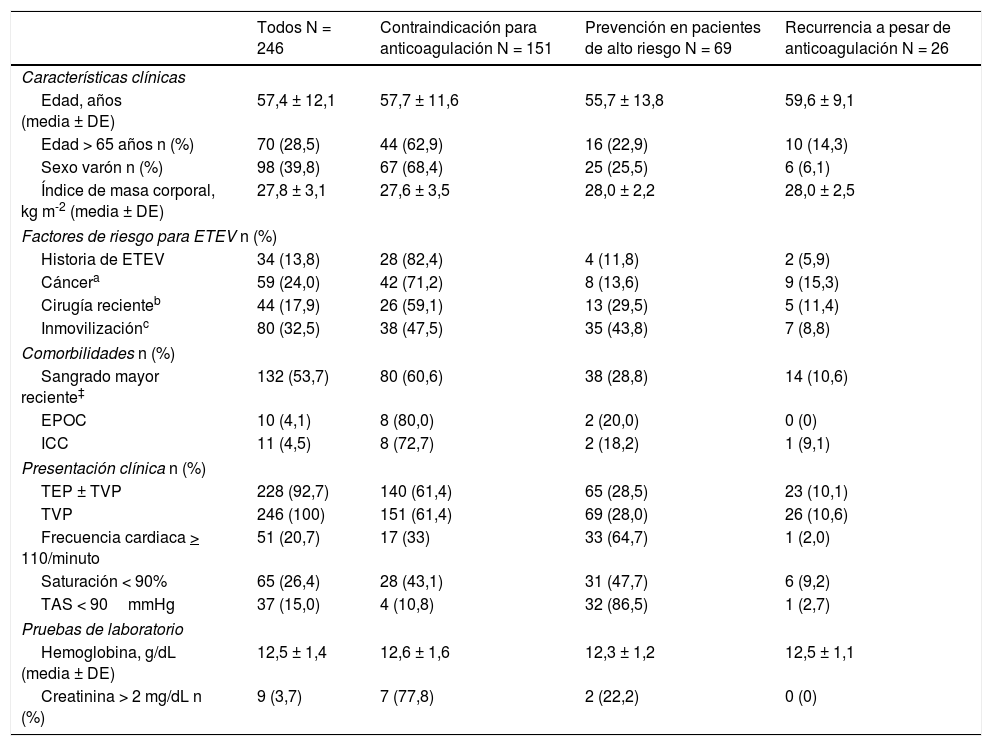
ResultadosDurante el período de estudio se implantaron 246 FVCI en 246 pacientes. A 119 pacientes (48%; intervalo de confianza [IC] al 95%: 42-55%) se les colocó un FVCI por contraindicación para la anticoagulación; a 32 (13%; IC 95%: 9,1-18%) por una complicación hemorrágica mientras recibían tratamiento anticoagulante; en 39 pacientes (16%; IC 95%: 12-21%) con TEP inestable y TVP se insertó un FVCI para la prevención de TEP recurrente mientras eran tratados con trombectomía y fibrinólisis; se indicó un FVCI a 30 pacientes (12%; IC 95%: 8,4-17%) con TVP para la prevención de TEP (trombo iliocavo, EPOC grave, pobre reserva respiratoria) y en 26 pacientes (11%; IC 95% 7,0-15%) la indicación del FVCI fue una recurrencia trombótica a pesar de anticoagulación correcta. La edad media de los pacientes fue de 57 años (desviación estándar [DE] 12) y un 40% eran hombres. Las características generales de los pacientes según las indicaciones para la inserción de un FVCI se recogen en la tabla 1. Recibieron tratamiento anticoagulante 95 pacientes a dosis terapéuticas durante el primer mes después del diagnóstico de la ETEV. Tras resolverse las contraindicaciones para la anticoagulación, todos los pacientes permanecieron anticoagulados durante una media de 8,0 ± 3,7 meses (rango 6-48 meses).
Características clínicas y demográficas según la indicación de filtro
| Todos N = 246 | Contraindicación para anticoagulación N = 151 | Prevención en pacientes de alto riesgo N = 69 | Recurrencia a pesar de anticoagulación N = 26 | |
|---|---|---|---|---|
| Características clínicas | ||||
| Edad, años (media ± DE) | 57,4 ± 12,1 | 57,7 ± 11,6 | 55,7 ± 13,8 | 59,6 ± 9,1 |
| Edad > 65 años n (%) | 70 (28,5) | 44 (62,9) | 16 (22,9) | 10 (14,3) |
| Sexo varón n (%) | 98 (39,8) | 67 (68,4) | 25 (25,5) | 6 (6,1) |
| Índice de masa corporal, kg m-2 (media ± DE) | 27,8 ± 3,1 | 27,6 ± 3,5 | 28,0 ± 2,2 | 28,0 ± 2,5 |
| Factores de riesgo para ETEV n (%) | ||||
| Historia de ETEV | 34 (13,8) | 28 (82,4) | 4 (11,8) | 2 (5,9) |
| Cáncera | 59 (24,0) | 42 (71,2) | 8 (13,6) | 9 (15,3) |
| Cirugía recienteb | 44 (17,9) | 26 (59,1) | 13 (29,5) | 5 (11,4) |
| Inmovilizaciónc | 80 (32,5) | 38 (47,5) | 35 (43,8) | 7 (8,8) |
| Comorbilidades n (%) | ||||
| Sangrado mayor reciente‡ | 132 (53,7) | 80 (60,6) | 38 (28,8) | 14 (10,6) |
| EPOC | 10 (4,1) | 8 (80,0) | 2 (20,0) | 0 (0) |
| ICC | 11 (4,5) | 8 (72,7) | 2 (18,2) | 1 (9,1) |
| Presentación clínica n (%) | ||||
| TEP ± TVP | 228 (92,7) | 140 (61,4) | 65 (28,5) | 23 (10,1) |
| TVP | 246 (100) | 151 (61,4) | 69 (28,0) | 26 (10,6) |
| Frecuencia cardiaca > 110/minuto | 51 (20,7) | 17 (33) | 33 (64,7) | 1 (2,0) |
| Saturación < 90% | 65 (26,4) | 28 (43,1) | 31 (47,7) | 6 (9,2) |
| TAS < 90mmHg | 37 (15,0) | 4 (10,8) | 32 (86,5) | 1 (2,7) |
| Pruebas de laboratorio | ||||
| Hemoglobina, g/dL (media ± DE) | 12,5 ± 1,4 | 12,6 ± 1,6 | 12,3 ± 1,2 | 12,5 ± 1,1 |
| Creatinina > 2 mg/dL n (%) | 9 (3,7) | 7 (77,8) | 2 (22,2) | 0 (0) |
DE: desviación estándar; EPOC: enfermedad pulmonar obstructiva crónica; ETEV: enfermedad tromboembólica venosa; FVCI: filtro vena cava inferior; ICC: insuficiencia cardiaca congestiva; TAS; tensión arterial sistólica; TEP: tromboembolia de pulmón; TVP: trombosis venosa profunda.
Los antecedentes de ETEV (p = 0,02), cáncer activo o en tratamiento (p = 0,01) y la inmovilización de causa médica (p < 0,01) fueron significativamente más frecuentes en el grupo de pacientes que recibió un FVCI por contraindicación para la anticoagulación. Los pacientes a los que se les colocó un FVCI para la prevención de TEP fatal presentaron más frecuentemente taquicardia (frecuencia cardiaca ≥ 110/min), desaturación (saturación < 90%) e hipotensión (tensión arterial sistólica < 90mmHg), comparados con los pacientes a los que se les colocó un FVCI por otras indicaciones (p < 0,001 para todas las comparaciones).
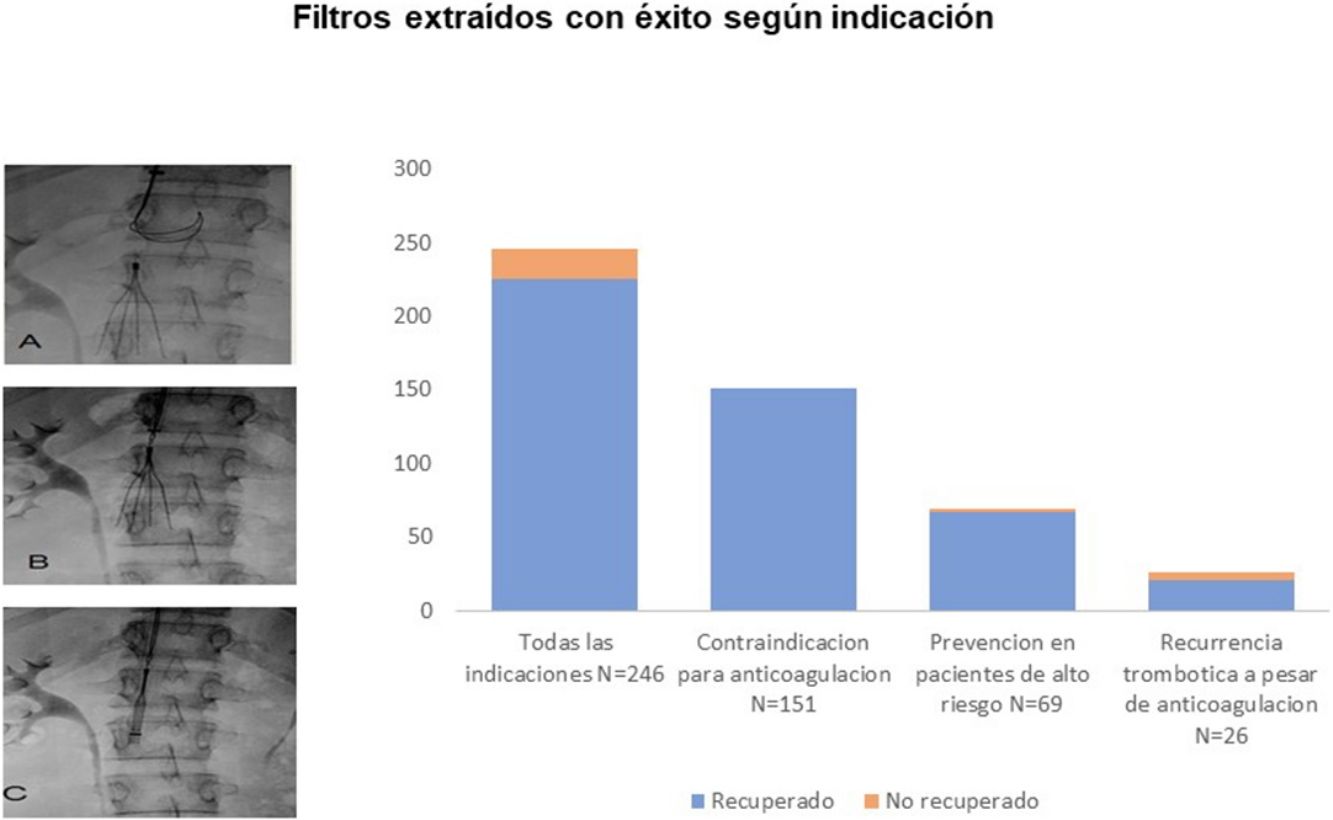
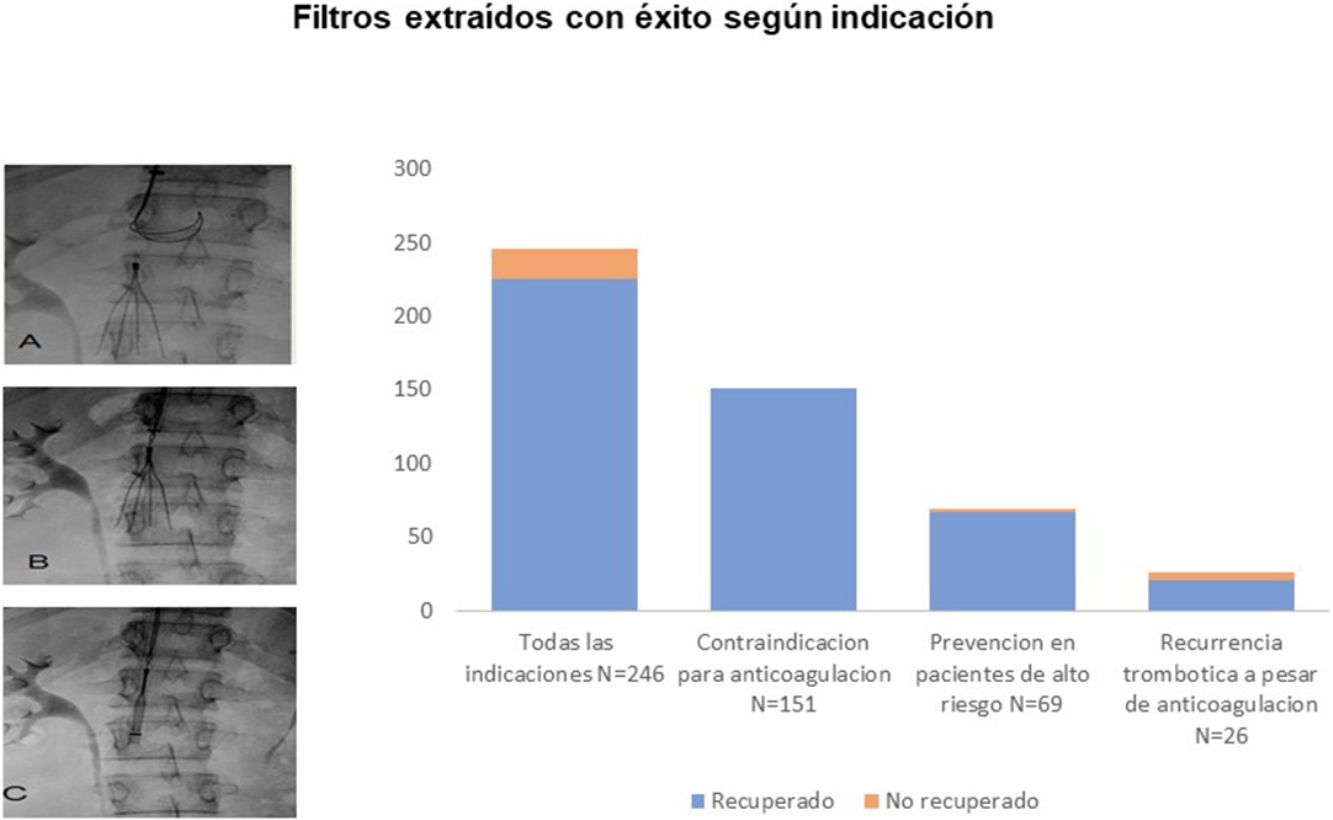
Durante el primer mes de seguimiento fallecieron 10 pacientes (4,1%; IC 95%: 2,0-7,3%), todos ellos por la propia TEP. Siete pacientes fallecieron en el grupo de alto riesgo que recibió un FVCI para la prevención de la TEP, 2 en el grupo de pacientes que recibió un FVCI por recurrencia durante la anticoagulación y uno en el grupo con contraindicación para la anticoagulación. De los 236 pacientes que sobrevivieron, se intentó la retirada del FVCI en todos ellos y fue posible en 226 pacientes (96%; IC 95%: 92-98%) (fig. 3). Al finalizar el primer año de seguimiento, la tasa más baja de retirada se produjo en el grupo de pacientes con recurrencias trombóticas mientras estaban anticoagulados comparado con el grupo de pacientes de alto riesgo y el grupo de pacientes con recurrencia (79 vs. 97 vs. 100%, respectivamente; p < 0,01). El tiempo medio (DE) hasta el intento de retirada del FVCI fue de 49,8 ± 122,5 días, con una mediana de 32 días y un rango de 24 a 1.865 días. El tiempo medio (DE) hasta el intento de retirada del FVCI fue de 54,6 ± 152,7 días en los pacientes con contraindicación para la anticoagulación, 35,0 ± 13,1 en los pacientes de alto riesgo, y de 58,1 ± 39,2 en los pacientes con recurrencias trombóticas mientras permanecían anticoagulados (p = 0,37).
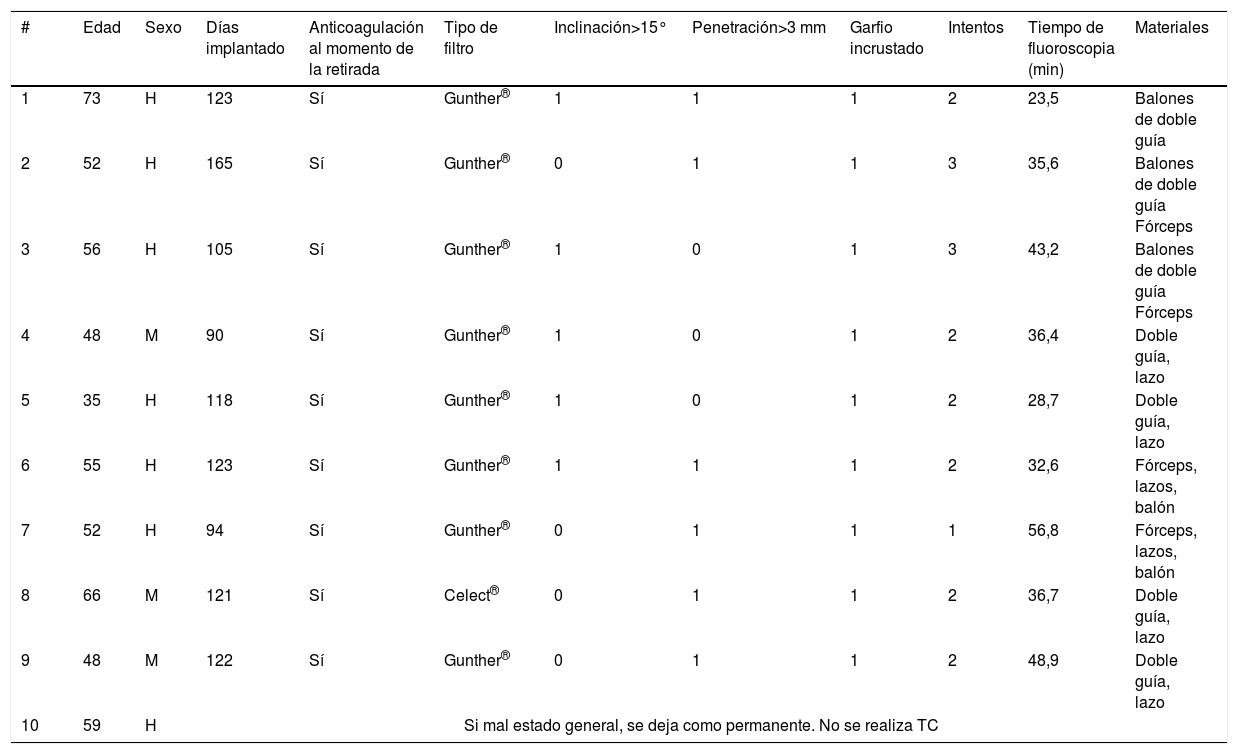
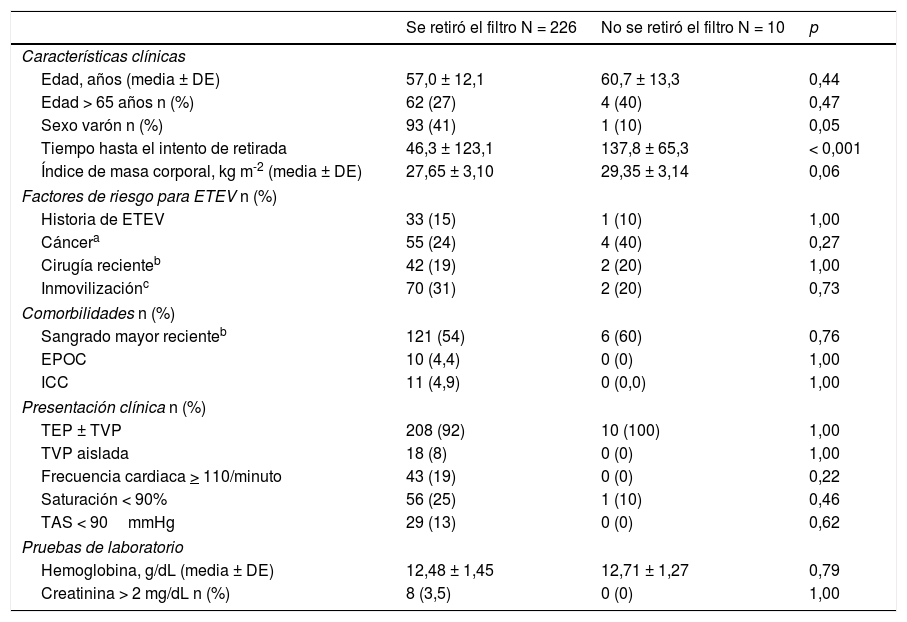
De los 226 FVCI recuperados, 187 (83%; IC 95%: 77-87%) se extrajeron en un solo intento, 38 (17%) necesitaron 2intentos y uno (0,4%) requirió 3intentos. De ellos, 23 (10%) mostraban una inclinación > 15° sobre el eje de la VCI, 9 (4,0%) una penetración de las patas en la pared > 3mm y 3 (1,3%) un trombo intrafiltro > 1cm. Diez FVCI opcionales (4,4%) no se recuperaron, 9 por imposibilidad después de varios intentos y diversas maniobras y uno por el mal estado del paciente. Los 9 FVCI que no se pudieron extraer tras varios intentos mostraban, tanto en la TC como en la flebografía realizada previa al intento de recuperación, inclinación > 15° sobre el eje de la VCI (5 casos, 56%), penetración de las patas en la pared > 3mm (6 casos, 67%) o incorporación del garfio de recuperación a la pared de la VCI (9 casos, 100%) (tabla 2). Los pacientes a los que no se les pudo retirar el FVCI fueron con más frecuencia mujeres y el tiempo de retraso hasta el intento de retirada fue significativamente mayor (137,8 ± 65,3 vs. 46,3 ± 123,1 días; p < 0,001) comparados con los pacientes a los que se les pudo retirar el FVCI (tabla 3).
Información sobre los 10 pacientes a los que no se les pudo retirar un filtro
| # | Edad | Sexo | Días implantado | Anticoagulación al momento de la retirada | Tipo de filtro | Inclinación>15° | Penetración>3 mm | Garfio incrustado | Intentos | Tiempo de fluoroscopia (min) | Materiales |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 73 | H | 123 | Sí | Gunther® | 1 | 1 | 1 | 2 | 23,5 | Balones de doble guía |
| 2 | 52 | H | 165 | Sí | Gunther® | 0 | 1 | 1 | 3 | 35,6 | Balones de doble guía Fórceps |
| 3 | 56 | H | 105 | Sí | Gunther® | 1 | 0 | 1 | 3 | 43,2 | Balones de doble guía Fórceps |
| 4 | 48 | M | 90 | Sí | Gunther® | 1 | 0 | 1 | 2 | 36,4 | Doble guía, lazo |
| 5 | 35 | H | 118 | Sí | Gunther® | 1 | 0 | 1 | 2 | 28,7 | Doble guía, lazo |
| 6 | 55 | H | 123 | Sí | Gunther® | 1 | 1 | 1 | 2 | 32,6 | Fórceps, lazos, balón |
| 7 | 52 | H | 94 | Sí | Gunther® | 0 | 1 | 1 | 1 | 56,8 | Fórceps, lazos, balón |
| 8 | 66 | M | 121 | Sí | Celect® | 0 | 1 | 1 | 2 | 36,7 | Doble guía, lazo |
| 9 | 48 | M | 122 | Sí | Gunther® | 0 | 1 | 1 | 2 | 48,9 | Doble guía, lazo |
| 10 | 59 | H | Si mal estado general, se deja como permanente. No se realiza TC | ||||||||
H: hombre; M: mujer; TC: tomografía computarizada.
Características clínicas y demográficas según se retirara o no el filtro
| Se retiró el filtro N = 226 | No se retiró el filtro N = 10 | p | |
|---|---|---|---|
| Características clínicas | |||
| Edad, años (media ± DE) | 57,0 ± 12,1 | 60,7 ± 13,3 | 0,44 |
| Edad > 65 años n (%) | 62 (27) | 4 (40) | 0,47 |
| Sexo varón n (%) | 93 (41) | 1 (10) | 0,05 |
| Tiempo hasta el intento de retirada | 46,3 ± 123,1 | 137,8 ± 65,3 | < 0,001 |
| Índice de masa corporal, kg m-2 (media ± DE) | 27,65 ± 3,10 | 29,35 ± 3,14 | 0,06 |
| Factores de riesgo para ETEV n (%) | |||
| Historia de ETEV | 33 (15) | 1 (10) | 1,00 |
| Cáncera | 55 (24) | 4 (40) | 0,27 |
| Cirugía recienteb | 42 (19) | 2 (20) | 1,00 |
| Inmovilizaciónc | 70 (31) | 2 (20) | 0,73 |
| Comorbilidades n (%) | |||
| Sangrado mayor recienteb | 121 (54) | 6 (60) | 0,76 |
| EPOC | 10 (4,4) | 0 (0) | 1,00 |
| ICC | 11 (4,9) | 0 (0,0) | 1,00 |
| Presentación clínica n (%) | |||
| TEP ± TVP | 208 (92) | 10 (100) | 1,00 |
| TVP aislada | 18 (8) | 0 (0) | 1,00 |
| Frecuencia cardiaca > 110/minuto | 43 (19) | 0 (0) | 0,22 |
| Saturación < 90% | 56 (25) | 1 (10) | 0,46 |
| TAS < 90mmHg | 29 (13) | 0 (0) | 0,62 |
| Pruebas de laboratorio | |||
| Hemoglobina, g/dL (media ± DE) | 12,48 ± 1,45 | 12,71 ± 1,27 | 0,79 |
| Creatinina > 2 mg/dL n (%) | 8 (3,5) | 0 (0) | 1,00 |
DE: desviación estándar; EPOC: enfermedad pulmonar obstructiva crónica; ETEV: enfermedad tromboembólica venosa; ICC: insuficiencia cardiaca congestiva; TAS: tensión arterial sistólica; TEP: tromboembolia de pulmón; TVP: trombosis venosa profunda.
Durante el período de seguimiento se produjo la migración de 2 FVCI (0,8%; IC 95%: 0,1-3,0%); 14 trombosis del FVCI (5,9%; IC 95%: 3,3-9,8%), la mayoría de ellas (9 de 14, 64%) en pacientes que no podían recibir anticoagulación, y 5 hematomas yugulares (2,1%; IC 95%: 0,7-4,9%). Fallecieron 21 pacientes (21 de 246, 8,5%; IC 95%: 5,4-13%) durante el primer año de seguimiento.
DiscusiónEn este estudio de pacientes procedentes de un único centro experto en radiología intervencionista, se consiguió la retirada del FVCI recuperable en el 96% de los casos. El mayor éxito de retirada se obtuvo con los FVCI indicados para prevención en pacientes de alto riesgo y el menor con los FVCI indicados en pacientes con recurrencias trombóticas a pesar de anticoagulación. El retraso en el intento de retirada del FVCI se asoció de manera significativa con el fracaso en su extracción.
En nuestra serie se retiraron el 96% de los FVCI. Esta cifra es similar a la de un registro reciente que incluyó a 628 pacientes a los que se les colocó un FVCI opcional. En este estudio se retiraron 576 FVCI (92%), con una tasa baja de complicaciones21. Sin embargo, los resultados de una cohorte nacional de 54.766 pacientes a los que se les colocó un FVCI indican que las tasas de recuperación podrían ser significativamente menores (18%)22. Una revisión sistemática que incluyó 37 estudios con 6.834 pacientes demostró una tasa de retirada del 34%12. Las discrepancias en estos resultados pueden estar relacionadas con el diseño de los estudios: las altas tasas de retirada en los registros se obtuvieron en los centros altamente experimentados y las tasas bajas en los estudios de cohortes no seleccionadas.
Un estudio señaló que el tiempo óptimo para la retirada del FVCI oscila entre los 29 y los 54 días después de su inserción23. En nuestro estudio, el tiempo medio hasta el intento de retirada fue de 46 días para aquellos pacientes a los que finalmente se les extrajo el FVCI y de 138 días para aquellos pacientes a los que no se les pudo extraer. Estos resultados subrayan la importancia de retirar el FVCI tan pronto como sea posible después de su inserción. Aunque se desconoce la incidencia real de complicaciones asociadas a los FVCI (rotura, migración, perforación de la vena cava u obstrucción por trombosis extensa), parece que es baja en los primeros 30 días después de su inserción y aumenta pasado ese tiempo10. Nuestra serie confirma estos hallazgos.
En nuestro estudio se les colocó un FVCI por contraindicación para la anticoagulación al 61% de los pacientes. Teniendo en cuenta las complicaciones potenciales asociadas al uso de los FVCI y la imposibilidad de retirada en un porcentaje variable de casos, las indicaciones para su inserción deben ser individualizadas. Hay consenso sobre el beneficio de los FVCI en pacientes con ETEV y contraindicación para la anticoagulación3,7. En un estudio que incluyó a 688 pacientes procedentes del registro RIETE con ETEV y riesgo alto de sangrado, la colocación de un FVCI redujo significativamente la mortalidad asociada a la propia TEP durante los primeros 30 días de seguimiento (1,7 vs. 4,9%: p = 0,03)24. Por el contrario, en los pacientes con TEP aguda y alto riesgo de recurrencia la evidencia no avala el uso de los FVCI. Mismetti et al. aleatorizaron a 399 pacientes con TEP aguda y alto riesgo de recurrencia (TVP concomitante y al menos uno de los siguientes criterios: edad > 75 años, cáncer, insuficiencia cardiorrespiratoria crónica, ictus isquémico con paresia de la extremidad en los últimos 6 meses, TVP iliocava o bilateral, o al menos un signo de disfunción de ventrículo derecho o de daño miocárdico) a anticoagulación más FVCI o a anticoagulación25. Durante los 3 meses de seguimiento se produjo una TEP recurrente en el 3% de los pacientes a los que se les colocó un FVCI y en el 1,5% de los pacientes a los que no se les colocó (riesgo relativo con FVCI: 2,00; IC 95%: 0,51-7,89; p = 0,50). Para los pacientes con recurrencias trombóticas a pesar de anticoagulación adecuada, el American College of Chest Physicians propone el uso de heparina de bajo peso molecular3, mientras que la European Society of Cardiology propone la inserción de un FVCI7. En un estudio que usó datos del registro RIETE, la colocación de un FVCI en los pacientes con TEP recurrente a pesar de anticoagulación disminuyó un 94% el riesgo de muerte por todas las causas a 30 días, mientras que no tuvo ningún efecto beneficioso en los pacientes con TVP recurrente26.
Este estudio tiene limitaciones. Se trata de un análisis retrospectivo de un único centro experto en intervencionismo, por lo que el porcentaje de éxito de retirada podría estar sobrestimado. Además, el número de pacientes a los que no se pudo retirar el FVCI fue pequeño, lo que ha impedido evaluar la asociación independiente entre las variables clínicas y el fracaso en la extracción.
En conclusión, en un centro experimentado la retirada precoz de los filtros opcionales de vena cava inferior es factible en una mayoría de pacientes con ETEV. Los médicos deberían seleccionar cuidadosamente a los pacientes que se benefician de la inserción de un filtro opcional de vena cava inferior y proceder al intento de retirada tan pronto como la indicación que motivó su colocación desaparezca.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.